|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Гастроэнтерит симптомы и лечение у детейсимптомы и лечение у детейСодержание статьи  Боль при гастроэнтерите у ребенка Гастроэнтерит у ребенка – это сильное воспаление слизистой оболочки желудка и тонкой кишки. В случае, если будет поражен толстый кишечник, болезнь будет носить название гастроэнтероколита. Поговорим о гастроэнтерите его симптомах и лечении у детей. Гастроэнтерит чаще всего возникает в результате заражения ротавирусом, который распространяется через грязные руки и другие предметы. Это может произойти, например, в детском саду, если воспитатель не проконтролирует, какие дети вымыли руки, а какие нет. Острый гастроэнтерит у детей – достаточно серьезное заболевание, которое требует незамедлительного лечения. До 1980 года был весьма высокий уровень смертности среди детей. С того времени были разработаны меры для того, чтобы лечить гастроэнтерит эффективно. Причины, вызывающие болезнь Болезнь передается через грязные руки Основная причина болезни – ротавирус, который может передаваться:
Высока вероятность заражения на отдыхе – смена климата и воды имеет свое влияние. Ротавирусный гастроэнтерит у детей – заболевание, вызываемое ротавирусом определенной группы.
Например:
Один из источников инфекции – сам человек. Именно поэтому в детских коллективах (в садике, в школе) столь часто вводится карантин по гастроэнтериту. Заболевание крайне быстро передается от одного малыша к другому. Для уточнения диагноза следует сдать анализ кала. Для этого фекалии собирают в стерильную баночку.
Симптомы болезниПервый признак заболевания – появление поноса и рвоты. При слабой форме болезни ребенка может вырвать всего один раз, однако жидкий стул будет продолжаться достаточно долгое время. Что такое инкубационный период и сколько дней он длится? Это период, в течение которого вирус развивается в организме и может себя не проявлять — заболевший даже не узнает, что заразился. Инкубационный период гастроэнтерита составляет около 4-5 дней. В самой острой форме болезнь переносят дети до 3 лет. Что касается взрослых, то они очень часто даже не замечают, что заболели. Проявление инфекционного гастроэнтерита у детей очень часто бывает в виде обильного пенистого стула со зловонным запахом. При этом ребенок может сходить в туалет до 15 раз. Возможно появление слизи или зеленого оттенка кала.
При гастроэнтерите у детей родителям следует быть начеку и днем, и ночью. Особенно это касается малышей до 2 лет – обезвоживание у них наступает крайне быстро. Не стоит забывать, что ребенок теряет жидкость не только со стулом и рвотой, но и за счет кожных покровов. Обезвоживание может развиться очень быстро – буквально за сутки. Именно поэтому лечение гастроэнтерита у детей ориентировано в основном на замещение необходимой организму жидкости. Диагностика болезниПри осмотре ребенка, врач может увидеть следующую картину:
В более тяжелых случаях к ротавирусу присоединяется и жар за счет потери воды. Крайне тяжелая форма заболевания – отсутствие мочи у ребенка. В таком случае лечении дома невозможно, только в условиях стационара. Чем опасен гастроэнтеритТакое, казалось бы, безобидное заболевание, может крайне негативно повлиять на практически все органы. Виной всему – обезвоживание. Поэтому крайне важно вовремя начать адекватное лечение. Для ребенка младше 5 месяцев лучше сразу вызывать скорую помощь. Лечение болезниСпециальных медикаментов, способных сразу же убрать ротавирус из организма, увы, нет. Отпаивайте ребенка морсами Но есть определенный список мер, которые необходимо предпринять:
Рацион для больного ребенкаДиета для лечения острого гастроэнтерита предполагает полный отказ от молочных продуктов. Кисломолочные также под запретом. 
Кормите ребенка картофельным пюре В меню при гастроэнтерите могут быть:
Яйца можно добавить через несколько дней Через несколько дней диета может быть обновлена,можно добавить:
А вот молочные продукты нельзя употреблять еще хотя бы дня 3-4. В качестве десерта можно запечь яблоко.  В диете должен присутствовать травяной чай Диета должна содержать:
Избегайте только слишком кислых или чересчур сладких фруктов. Тушеные овощи можно приготовить на обед Вот примерный диетический рацион:
Профилактика болезниЧтобы не допустить развития гастроэнтерита, необходимо постоянно соблюдать некоторые меры предосторожности:
Теперь вы знаете, что такое гастроэнтерит, его симптомы и лечение у ребенка. uvasgastrit.ru симптомы и лечение, признаки, как лечитьГастроэнтерит — воспаление слизистой, которое, начавшись с желудка, опускается в тонкий кишечник. Причины патологии различны, но по частоте распространения среди детского населения острый инфекционный гастроэнтерит уступает только респираторным заболеваниям и гриппу. Своевременное лечение гастроэнтерита у детей проводится целенаправленно против возбудителя инфекции, требует строгого соблюдения диеты, компенсации ферментной деятельности органов пищеварения, восстановления водного и электролитного баланса, кишечной микрофлоры. Упущения в терапии, спустя несколько лет, приведут ребенка к хроническому поражению желудочно-кишечного тракта. Какие изменения происходят в желудке и кишечнике ребенка?Воспалительный процесс сопровождается поражением слизистой оболочки. В желудке среди клеток эпителия находятся секреторные железы, продуцирующие гормоноподобные вещества и соляную кислоту. При гастрите под влиянием поражающего фактора они подвергаются дистрофии, прекращают работать. Нарушается регулирование кислотности, моторики пилорического сфинктера. Кислое содержимое забрасывается в кишечник вместе с патогенными микроорганизмами. Поджелудочная железа и желчный пузырь у детей не в состоянии быстро приспособиться к новым условиям и резко снижают выработку секрета для расщепления пищевых веществ. Дистрофические изменения в кишечнике возникают под влиянием токсического для него необработанного в желудке содержимого, продуктов распада патогенных микроорганизмов, аллергической реакции. Нарушается усвоение поступающих с пищей веществ, они с поносом и рвотой выводятся из организма, одновременно теряется вода, электролиты (процесс дегидратации). Организм маленьких детей до 1 года особенно тяжело переносит обезвоживание. Быстро реагирует сердечно-сосудистая система, проявляются аритмии, падает давление. Разновидности гастроэнтеритовВ зависимости от причины различают гастроэнтериты:
 Прием большого количества медикаментов может спровоцировать развитие патологического процесса Какие патогенные микроорганизмы вызывают инфекционный гастроэнтерит?Инфекционный гастроэнтерит у детей может возникнуть при заражении вирусами, бактериями или простейшими. Из вирусов наиболее часто выявляется патология: ротавирусная, аденовирусная, астровирусная, коронавирусная. Реже причиной становятся реовирус и цитомегаловирус. Все чаще вызывает кишечные проявления грипп. Среди патогенных бактерий, опасность для кишечника представляют:
Бактериальные инфекции протекают значительно тяжелее, чем вирусные. Шигеллы (возбудители дизентерии) вызывают гастроэнтероколит, к поражению желудка и тонкого кишечника добавляется воспаление сигмовидной кишки. У детей могут обнаруживаться в кишечнике микроорганизмы из вида «простейших»: лямблии, криптоспоридии, дизентерийная амеба. Реже выявляются случаи поражения паразитами. Пути передачи инфекцииПри инфекционном гастроэнтерите наиболее часто ребенок заражается через грязные руки, продукты питания, контакт с загрязненными испражнениями больного или носителя инфекции игрушками, постельным бельем, полотенцами, горшками. Этот путь называется фекально-оральным. Он характерен для инфицирования простейшими и паразитами. Вирусная инфекция быстро распространяется от заболевшего человека как дома, так и в детском учреждении. Для нее типична воздушно-капельная передача с кашлем, чиханием.  В большинстве случаев вирусных гастроэнтеритов заболевание начинается с признаков респираторного воспаления (насморк, покраснение горла) Что способствует заражению кишечной инфекцией?Дети чаще взрослых подвержены опасности заражения инфекцией, вызывающей гастроэнтерит. Предрасполагающими факторами служат:
Как проявляется гастроэнтерит у детей?Симптомы гастроэнтерита у детей проявляются при пищевых поражениях через несколько часов или сразу после еды. При инфицировании проходит инкубационный период, необходимый для размножения возбудителя и проявления агрессивных свойств. В это время ребенок уже болен, но признаков воспаления кишечника и желудка пока нет. Наиболее характерны:
Читайте также:  Появление горечи при рвоте говорит о присоединении дискинезии желчевыводящих путей К проявлениям общей интоксикации организма относятся: слабость, отсутствие желания двигаться, головная боль, бессонница, повышенная плаксивость, раздражительность. Признаки гастроэнтерита обостряются при дегидратации пациента из-за потери жидкости и электролитов с многократной рвотой и поносом. Ребенок становится бледным, кожа теряет эластичность, сухая. Возможны судороги, нарушение сознания. Отсутствие компенсации приводит к тяжелым последствиям для здоровья ребенка. При осмотре педиатр обнаруживает сухой язык с густым белым или желтоватым налетом. Сердечно-сосудистая система реагирует снижением артериального давления, тахикардией, аритмиями. Пальпаторно определяется вздутый болезненный вокруг пупка живот, урчание кишечных петель. Как определить степень тяжести?Для выяснения как лучше лечить ребенка, подбора необходимых препаратов, определения дозировки врачу необходимо определить степень тяжести заболевания. Обычно для этого подсчитывают частоту проявлений ведущего симптома гастроэнтерита: если это диарея, то сколько раз у ребенка был стул, если рвота, то берется более частый признак. Легкая степень — частота основного проявления до трех раз в сутки. Средняя — до 10 раз. Тяжелая — при повторах более 10 раз. Чтобы выяснить величину потери жидкости, устанавливают степень обезвоживания по доле потерянного веса к исходной массе тела: I степень — в пределах 3–5%, II — 5–10%, III — более 10%. Как проводится диагностикаЧтобы правильно поставить диагноз, врач подробно выясняет у родителей при каких обстоятельствах заболел ребенок, очередность проявления симптоматики. Имеет значение связь с другими аналогичными случаями гастроэнтерита у детей одной группы детского сада или класса, контакт ребенка с больными за последнюю неделю. В анализе крови пациента отмечается лейкоцитоз со сдвигом формулы влево при бактериальном заражении и лейкопения — при вирусном. По биохимическим тестам можно судить о неспецифическом воспалении — рост С-реактивного белка, преобладание гамма-глобулинов над альфа-глобулинами. При тяжелом течении выявляют рост ферментов щелочной фосфатазы, альдолазы. Они указывают на вмешательство поджелудочной железы. В общем анализе кала выявляют слизь, лейкоциты, много клетчатки, крахмала, непереваренных остатков пищи. При поражении сосудов возможно выявление эритроцитов. Бактериологическое исследование каловых масс позволяет выявить конкретный возбудитель гастроэнтерита, установить его чувствительность к антибактериальным препаратам. На проведение полноценного анализа потребуется не менее пяти дней.  Хеликобактерную инфекцию диагностируют по уреазному дыхательному тесту, он выполняется просто, дети понимают, как дуть в трубку Иммуноферментный анализ не очень помогает в диагностике, поскольку антитела в крови ребенка образуются только к пятому дню болезни, а назначать лечение требуется немедленно. Метод полезен для решения вопроса об окончательном выздоровлении. Обнаружить и типировать вирус в обычной лаборатории невозможно. Для этого необходимы специальные условия, оборудование. Наиболее значим способ полимеразной цепной реакции (ПЦР). Он позволяет точно выявить наличие генома вируса в организме даже при его незначительном количестве в крови пациента. Как вылечить ребенка с гастроэнтеритом?Схема терапии детей с гастроэнтеритом включает обязательные направления:
Если степень тяжести соответствует легкому или среднему течению, то при наличии хороших условий врач разрешает лечение ребенка на дому. Наблюдение осуществляется посещениями врача и медицинской сестры. В случаях тяжелого течения ребенка госпитализируют в инфекционное отделение вместе с одним из родителей. Первые сутки болезни пациенту придется поголодать, разрешается пить только кипяченую воду. Со второго дня назначается меню по обычному возрастному рациону. Грудничкам разрешают питаться молоком матери. Кормления рекомендуют сократить по продолжительности, но увеличить по частоте. Искусственникам более показаны в этот период кисломолочные детские смеси. Старшим детям на второй день можно есть куриный бульон, каши, приготовленные на воде. С каждым днем рацион расширяется, увеличивается количество разового питания. Объем жидкости для питья рассчитывается по специальным формулам на массу тела малыша в зависимости от степени обезвоживания. Кипяченую воду чередуют со сладким чаем, разведенным солевым раствором Регидрона. Для противодействия патологическим бактериям применяют антибиотики цефалоспорины и аминогликозиды, антибактериальные препараты (Энтерофурил, Фуразолидон, Полимиксин). Необходимость внутримышечного введения или возможность давать таблетки зависит от тяжести заболевания.  При подозрении на вирусный характер назначают детский Анаферон, Эргоферон, Кагоцел, как при гриппе Прием сорбентов помогает вывести из кишечника продукты распада микроорганизмов, снять интоксикацию. Для детей рекомендованы Смекта, Полисорб МП, Энтеросгель. Лечение пре- и пробиотиками необходимо для восстановления количества полезной микрофлоры и общего баланса. При гастроэнтеритах применяют Бифидумбактерин, Хилак-Форте, Лактобактерин, Бифиформ, Линекс. Для поддержки процессов пищеварения ненадолго назначают курсы ферментативных препаратов (Мезим, Креон). В период восстановления нельзя сразу разрешать есть много фруктов, жирных молочных изделий, сладостей. Необходимость витаминов временно компенсируется витаминными детскими комплексами. ПрофилактикаЧтобы предупредить гастроэнтериты у детей следует устранить причины заболевания, зависящие от взрослых:
Хотя гастроэнтериты у детей значительно распространены, родители могут ограничить заражение своего ребенка умелым уходом, терпеливым обучением правилам гигиены. При появлении начальных симптомов необходимо незамедлительно обратиться к врачу. vrbiz.ru Гастроэнтерит — симптомы и лечение у детей
Заболевание еще называют желудочным гриппом, но более корректно будет так говорить лишь в случаях, когда причиной является вирусная инфекция. ПричиныРазвитию данного заболевания у ребёнка может способствовать проникновение различной инфекции в организм, а также употребление в пищу продуктов питания, содержащих в составе вещества, к которым у ребенка повышена чувствительность. К развитию инфекционного гастроэнтерита может привести попадание в организм следующих микроорганизмов. Вирусы:
Бактерии:
Протисты (тип простейших микроорганизмов):
По статистике примерно 2/3 случаев развития гастроэнтерита у детей вызвано вирусными инфекциями. При этом ротавирус занимает среди них первое место. Но с возрастом иммунитет развивается и ротавирусная инфекция уже не чаще, чем некоторые другие, приводит к заболеванию. Послужить причиной развития алиментарной формы данной патологии у детей может одновременное употребление в пищу свежих фруктов и овощей с молочными и кисломолочными продуктами. Индивидуальная непереносимость некоторых продуктов питания (некоторые сорта мяса и рыбы) также может спровоцировать развитие гастроэнтерита у детей различной степени тяжести. Алиментарная форма гастроэнтерита не является опасной для детей, и для её лечения бывает достаточно коррекции питания. Лечение инфекционного гастроэнтерита является довольно серьёзной и сложной задачей. Предрасполагающие факторы Кроме вышеописанных причин существует целый ряд факторов, способствующих развитию данного заболевания в организме ребёнка. К таким факторам можно отнести:
Пути зараженияЗаразится инфекционным гастроэнтеритом возможно только посредством фекально-орального механизма. Основными переносчиками инфекции в данном случае являются насекомые и грызуны (тараканы, мухи, мыши и крысы). Попадая в организм, возбудитель заболевания начинает свой цикл развития и размножения. После выздоровления человек может еще 10 дней быть источником инфекции, если гастроэнтерит имел вирусную природу. СимптомыС момента проникновения инфекции в организм и до появления первых признаков заболевания инкубационный период может составлять от нескольких часов до 5 дней при вирусной или бактериальной инфекции, или до примерно двух недель при заражении простейшими паразитами. При инфекционном гастроэнтерите происходит резкое угнетение роста нормальной микрофлоры толстого кишечника (лакто- и бифидобактерии). В процессе развития заболевания происходит нарушение всасывания полезных веществ и жидкости в просвете тонкого кишечника, снижается моторика толстого кишечника. Характерная симптоматика инфекционного гастроэнтерита у детей выглядит следующим образом:
ДиагностикаПервичным звеном диагностики гастроэнтерита является сбор врачом информации относительно начала заболевания, а также о том, какие симптомы были первичными, а какие появились несколько позже. С целью обнаружения инфекции в организме ребёнка проводится бактериологическое исследование кала. Кроме того, осуществляется анализ крови на наличие антител к возбудителям инфекционных заболеваний. В процессе проведения исследования кала (копрограммы) могут быть обнаружены признаки недостаточности функции поджелудочной железы, частички непереваренной пищи, слизь, а также остатки клетчатки. Обнаружение в кале эритроцитов может указывать на присутствие скрытого кровотечения в желудочно-кишечном тракте. Во время проведения клинического анализа крови может быть обнаружено повышенное содержание лейкоцитов, ускорение СОЭ, а также сдвиг формулы крови влево. Биохимическое исследование крови может отмечать увеличение концентрации C-реактивного белка, который сигнализирует о наличии острого воспалительного процесса в организме. Ещё одним важным вопросом диагностики гастроэнтерита у детей является определение степени тяжести дегидратации (обезвоживания) организма. Если жидкий стул наблюдается не более 3-х раз в день, то можно говорить о лёгкой степени заболевания. Средняя степень тяжести соответствует частоте жидкого стула до 10 раз в сутки, а тяжёлое течение — более 10 раз в сутки. ЛечениеПри лёгкой степени течения гастроэнтерита объём потребляемой ребёнком жидкости в первые 6 часов заболевания должен составлять 50 мл на 1 кг массы тела, при средней и тяжелой степени тяжести — 80 мл/кг. В качестве жидкости следует использовать подсоленную и пресную питьевую воду, употребление которой чередуется. Когда у ребенка кишечная инфекцию, самая важная цель состоит в регидратации – компенсации потерянной жидкости и соли. В процессе лечения гастроэнтерита у детей особое внимание следует уделить питанию. В первые сутки рекомендован голод. На 2 день допустим приём пищи небольшими порциями. Если ребёнок находится на грудном вскармливании, то возможно осуществлять осторожные попытки прикладывания к груди. Кормление должно быть более частым, но урезанным по объёму. Детям старшего возраста разрешён к употреблению куриный бульон, каши, приготовленные на воде, отварные овощи, а также не сладкие сухарики из белого хлеба. Медикаментозная терапияДля лечения гастроэнтерита у детей различного возраста используются следующие группы лекарственных препаратов:
Рекомендации для младенцев и детей
В случае с заболевшим младенцем, нужно давать отдохнуть его желудку в течении 15-20 минут после рвоты или приступа диареи, а затем предлагать небольшое количество жидкости – грудного молока или детской смеси, если ребенок на искусственном вскармливании. Также можно давать чистую бутилированную кипяченую воду, если ребенок отказывается от молока или смеси, и по назначению врача добавлять в нее Регидрон или его аналоги. При своевременном обращении за врачебной помощью гастроэнтерит поддаётся успешному лечению. Загрузка...zdorovko.info лечение, диета, меню и питание ребенка, чем лечить, нужен ли антибиотик, как лечить заболеваниеВконтакте Google+ Одноклассники
При гастроэнтерите обязательно придерживаться диеты не только во время болезни, но и после выздоровления. Подробнее о клинических подходах к лечению расскажем в статье. Содержание статьи Чем лечитьЕсли врачом диагностируется гастроэнтерит у детей, лечение зависит от возбудителя и степени тяжести заболевания. Различают несколько подходов к терапии заболевания. Для лечения легких вирусных форм достаточно придерживаться диетического питания и употреблять как можно больше жидкости. Тяжёлые формы с осложнениями предполагают немедленную госпитализацию, особенно это касается грудных детей. Что касается медикаментозной терапии, то группу, дозу, курс и кратность назначенных препаратов должен определять врач, поскольку не все средства одинаково помогают для лечения гастроэнтерита. Необходимые медикаменты:
Препараты, назначение которых не рекомендуется:
Антибиотик: как лечитьСреди всех видов воспаления желудка и кишок антибиотики эффективны только при бактериальной инфекции. Они непосредственно действуют на возбудителей, препятствуя их размножению и приводя к гибели. Не все группы антибиотиков разрешены детям. Для самых маленьких существуют антибиотики в виде растворов. Детям можно назначать:
Важно! При вирусных гастроэнтеритах антибиотики недейственны, за исключением вторичного бактериального дисбактериоза на фоне вирусной кишечной инфекции. Неконтролируемый прием антибиотиков может стать причиной резистентности возбудителя к препарату. Такие патологии очень сложно поддаются лечению, поэтому нужно четко придерживаться курса лечения. Питание при заболеванииБыстрое выздоровление заболевших гастроэнтеритом во многом зависит от режима и качества питания. Диета при заболевании и основные рекомендации к рациону:
Дети до 1 года. Независимо от того, пребывает ребенок на грудном или искусственном вскармливании, нельзя допустить обезвоживания. Поэтому кормить грудничка нужно чаще (до 12 раз на сутки), а в перерывах между кормлением давать пить воду. Если гастроэнтерит появился или усугубился вследствие употребления прикорма, от него нужно отказаться.
Дети от 1 до 3 лет. Побольше употреблять солевых растворов и поменьше сладких напитков. Нельзя в разгар болезни давать малышу продукты, которых он раньше не употреблял. Рацион должен включать в себя нежирные бульоны и постные пюре. От молочных продуктов лучше отказаться в течение двух недель с момента заболевания. Порции должны быть поменьше, а приемы пищи как можно чаще. Дети старше 3 лет. В острый период заболевания малыш может отказаться от еды – это вполне нормально. Заставлять его кушать нельзя, главное, чтобы он пил побольше воды. Когда интоксикация спадет, ребенок сам попросит поесть. Когда аппетит вернется, предложите малышу:
Примерное менюНа 1-2 день от еды лучше отказаться вообще. 2-3-е сутки. Рацион нужно начинать с бульона или супа. К нему можно добавить рисовый отвар или мелкий вареный рис в небольшом количестве. Рис помогает восстановить поврежденные стенки желудка и тонкой кишки. 4-5-е сутки. Разрешается кушать каши и пюре, сваренные на воде и отваренное мясо. В качестве десерта разрешается употреблять фруктовое или овощное пюре. На 5-е сутки можно пробовать яйца, мучные изделия, в том числе хлебные сухари. Дальше эти продукты можно комбинировать, а потом понемногу начинать вводить в рацион свежие овощи и фрукты. Меню при гастроэнтерите для детей старше 3-х лет (обострение с диарейным синдромом). 1-й завтрак: паровой омлет из яичных белков, каша рисовая на воде, зеленый несладкий чай. Что нельзя кушать
Возможные осложненияКак и при любом другом заболевании, несвоевременная диагностика и некорректное лечение может спровоцировать появление ряда осложнений. Самыми опасными осложнениями являются:
Неправильная терапевтическая тактика также может привести к хронизации процесса и вторичным патологиям, связанным с этим состоянием. Заключение
Вконтакте Google+ Одноклассники krepyshok.com Из за чего возникает гастроэнтерит у детей. как его лечить.Гастроэнтерит у детей – это воспаление слизистых оболочек тонкой кишки и желудка. Заболевание может быть острым или хроническим, в некоторых случаях гастроэнтерит заразен.Причины – Острые и хронические инфекции (ротавирус, грипп). – Дисбактериоз: бактерии, формирующие патологическую микрофлору кишечника, оказывают токсическое действие на кишку. – Лямблиоз: лямблии паразитируют в основном в двенадцатиперстной кишке, вызывая ее воспаление и способствуя проникновению вирусной и бактериальной инфекции в желчные пути и формированию в них воспалительного процесса. – Интоксикация щелочами, кислотами, солями тяжелых металлов. – Механическое и термическое раздражение кишки. Симптомы Схваткообразные боли в области пупка, распространяющиеся по всему животу. Боли появляются преимущественно во время еды, сопровождаются вздутием и урчанием в животе. Боли проходят самостоятельно, либо после отхождения газов или дефекации. Гастроэнтерит у детей может сопровождаться такими симптомами как повышенная температура, тошнота, рвота, диарея, слабость, головокружения, расстройство сна, головные боли. Лечение Самая первая помощь ребенку, у которого наблюдаются симптомы гастроэнтерита, заключается в предотвращении обезвоживания организма. Нужно давать ребенку пить воду или морс, при сильной рвоте или диарее нужно восстанавливать жидкость в организме ребенка, давая ему специальный раствор (регидрон, цитроглюкосолан) малыми порциями (по чайной ложке), но часто (каждые 5–10 минут). Необходимо обратиться к врачу в следующих случаях: рвота не прекращается спустя сутки, у ребенка сильные боли в животе, рвота с кровью, наблюдаются признаки обезвоживания. Профилактика Гастроэнтерит у детей можно предотвратить, соблюдая санитарно-гигиенические правила: мыть руки перед едой, не поить ребенка водой из непроверенных источников, не позволять маленькому ребенку брать в рот немытые игрушки или какие-либо предметы. Важно следить за тем, чтобы ребенок не переедал, не употреблял грубую или недоброкачественную пищу. При подозрении на лямблиоз необходимо провести лечение от паразитов. www.baby.ru Гастроэнтерит у детей – причины, симптомы и лечениеГастроэнтерит у детей – это распространённая болезнь, которая вызывает болевые ощущения, диарею и рвоту. Чаще всего ей подвержены дети раннего и дошкольного возраста. Провоцируют недуг вирусы, неправильное питание и инфекции, находящиеся в местах, где бывает ребёнок. Инкубационный период может длиться от нескольких часов до нескольких суток. Как только у ребёнка пропадает аппетит, он становится вялым и появляются признаки интоксикации, нужно незамедлительно отправиться к врачу. Вовремя диагностировав недуг, специалист подберёт эффективную схему лечения, и, выполняя все рекомендации врача, наступит полное выздоровление. От причин, которые спровоцировали острый гастроэнтерит у детей, зависит форма болезни и развитие клинической картины. Среди распространённых причин, вызывающих воспаление слизистой органов ЖКТ, следует назвать такие:
Любой ребёнок может заразиться гастроэнтеритом от другого человека, страдающего этой болезнью. При вирусной форме пациент может заразить окружающих людей на протяжении недели, а при бактериальной – в течение нескольких недель и месяцев. Чаще всего коллективное поражение провоцирует ротавирусный гастроэнтерит. 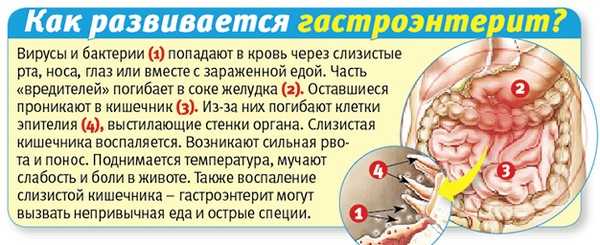 Причины развития гастроэнтерита По характеру этиологии выделяют такие формы данного гастроэнтерологического заболевания:
В первые часы инкубационного периода при гастроэнтерите ребёнок ощущает слабость, становится вялым и плаксивым. Возникает головная боль и бессонница. Позже наблюдаются признаки обезвоживания, такие как сухость слизистых оболочек глаз и рта, кожного покрова. Малыш может отказаться от приёма пищи. Также могут присутствовать такие симптомы: Характер клинической картины может говорить о тяжести протекания гастроэнтерита, однако точно это установить может только врач. Установить природу заболевания может только врач, после первичного физикального осмотра и проведения необходимых анализов. Для выявления этиологического фактора могут проводиться такие диагностические мероприятия:
Точный перечень анализов при подозрении на вирусный гастроэнтерит у детей или любой другой этиологической формы, может меняться, в зависимости от текущей клинической картины. Лечение гастроэнтерита у детей, в большинстве случаев, проводится комплексно, консервативными методами. При наличии симптоматики обезвоживания осуществляется соответствующая терапия – для этого проводится внутривенное введение водно-солевых растворов и глюкозы. В первые 6–7 часов после появления симптомов недуга нужно дать органам желудочно-кишечного тракта отдохнуть и восстановиться, поэтому на это время нужно отказаться от еды, а для восполнения жидкости в организме требуется обильное питье. В него можно добавлять по рекомендации врача препараты, восстанавливающие слизистую оболочку. Также могут назначаться следующие препараты: Нередко у детей наблюдается авитаминоз, поэтому вместе с основными медикаментами врачи назначают приём витаминных комплексов. Диета при гастроэнтерите у детей является одним из основных методов лечения. Для этого нужно подобрать лёгкие продукты, которые будут быстро перевариваться и усваиваться организмом. Кормить ребёнка можно следующими продуктами:
Из меню при гастроэнтерите нужно исключить хлеб, печенье, выпечку и различные сладости, мёд и варенье. Нельзя есть свежие овощи и фрукты, а также бобовые. Ни в коем случае нельзя употреблять пряности, острые и пересоленные блюда. Не подходят для диеты копчёности и консервы. Запрещается пить свежее молоко и газированные напитки. Нужно понимать, что правильное питание при гастроэнтерите это обязательная составляющая лечения, вне зависимости от формы и тяжести развития недуга. При правильном уходе и лечении у детей наступает полное выздоровление, болезнь не перейдёт в хроническую форму и не возникнут осложнения. Данная болезнь детьми переносится сложнее, чем взрослыми. Чтобы избежать этого заболевания, необходима профилактика гастроэнтерита у детей, которая заключается в следующем:
Соблюдая вышеуказанные профилактические меры, риск заболевания гастроэнтерита у детей значительно снизится. Если же родители обнаружили первые признаки болезни, то нужно обратиться к врачу, чтобы избежать осложнений и поскорее начать лечение. okgastro.ru Гастроэнтерит у детей: симптомы и лечение, диетаГастроэнтерит, как диагноз, очень частое явление в педиатрии. Подвергаясь воспалительным процессам, тонкий желудок и слизистая оболочка кишечника, доставляют массу неудобств. Нужно знать ряд правил, если диагностирован гастроэнтерит, симптомы и лечение у детей разного возраста могут отличаться. Все зависит от стадии заболевания и общей клинической картины.
Симптомы детского гастроэнтерита
Причин болезни можно назвать не мало, они могут начинаться с дисбактериоза и заканчиваются внедрением вирусов в организм. В последнем случае, это происходит чаще, и вызывается оральными, фекальными, водными, бытовыми или пищевыми передачами.
После употребления некачественных продуктов развивается острый гастроэнтерит, хронический возникает периодично, вследствие неправильного питания, аллергии или паразитов в организме. Грудничок может заразиться от мамы, которая передала возбудителя болезни, через грудь или руки. Поэтому, женщинам нужно хорошо следить за своей гигиеной. Заразиться можно и от контакта с больным человеком.
Чаще всего гастроэнтерит настегает детей от 6 месяцев до 5 лет. Заболевание протекает крайне остро. Оно имеет инкубационный период от одного дня до пяти суток, иногда длительность сокращается до двух — трех дней.
Обезвоживание является очень опасным последствием, которое главное не упустить, особенно у малолетних детей. У младенцев начинает очень быстро выходить жидкость из организма, причем не только методом рвоты и поноса, но и через кожу. Поэтому в первую очередь ее нужно предотвратить, давая ребенку пить побольше воды.
К сожалению, на данном этапе развития медицины не обнаружены средства, которые смогут воздействовать на сами причины заболевания. Но конечно, помощь оказать можно и нужно. Профилактикой считается регулярное мытье рук, особенно после посещения туалета, общественного транспорта, перед едой. Не поите ребенка из неизвестных источников, научите, что игрушки нельзя брать в рот. Употребляемая пища должна быть свежей и доброкачественной. Конечно, это полностью не обезопасит, но риск заболевания снизиться.
Лечение гастроэнтерита у ребенка препаратами
Если все-таки болезнь настигла, то первые два дня не рекомендуется употребление пищи, жидкости стоит пить побольше и соблюдать постельный режим. Если не получается отказаться на такой долгий срок от еды, то это стоит сделать, хотя бы, на первые два часа.
Лекарства которые назначают при лечении:
Если болезнь протекает в легкой форме, лечением можно заниматься дома, но при наблюдении педиатра. При остром гастроэнтерите, оно обязательно должно проходить под наблюдением врачей в стационаре. Бывает и такое, что ребенок очень сильно ослабевает и не может самостоятельно глотать жидкость. В таких случаях ее вливают внутривенно. Помимо воды рекомендуется пить соляной раствор.
В первые дни рекомендуется давать Смекту. Если выявлена бактериальная причина гастроэнтерита, то можно принимать таблетки Энтерофурил (Энтерол) согласно возрасту ребенка.
При гастроэнтерите у детей следует сдать все необходимы анализы (кровь, бак-посев) для проявления микрофлоры. После лекарственной терапии необходимо принимать препараты для желудочно-кишечного тракта (Линекс, Бифиформ, Бифидумбактерин).
Лечение гастроэнтерита народными средствами в домашних условиях
Лечат гастроэнтерит и народными средствами. Чтобы уменьшить диарею, стоит приготовить отвары из черноплодной рябины, черемухи, коры дуба, риса и поить ребенка. Они обладают вяжущими эффектами и смогут помочь.
Различные травы помогают облегчить симптомы, и укрепят иммунитет:
Народные методы следует использовать в комплексе с медицинскими препаратами. Каждый рецепт должен быть согласован с педиатром или гастроэнтерологом.
Диета при гастроэнтерите
Если у младенцев наблюдается гастроэнтерит, то вода и солевые растворы, являются первым шагом при диете. Если ребенок кормиться грудью, но ни в коем случае не нужно прекращать. Следует давать грудь чаще, но уменьшить продолжительность. Также, следует поступать и с детьми на смесях — частое, но не большое по объему питание поможет справиться с тошнотой.
Ребятам постарше рекомендуется употреблять бананы, различные овощи, яблочное пюре, коричневый рис, постное мясо (цыпленок, кролик) и различные крупы (рис, гречка, овес, булгур, полба).
Существует и специальная, щадящая диета. Она предполагаете отказ от пищи в течение первых нескольких часов, иногда продолжается до суток. Жидкости, также, выпивается большое количество.
Молочные продукты стоит перестать употреблять сразу же, при первых признаках болезни. Данная диета поможет при гастроэнтерите у детей, симптомы и лечение таблетками должны быть одобрены квалифицированным специалистом. Если заболевание носит острый характер, то требуется госпитализация. medgastrit.ru |

 Гастроэнтерит — сложный воспалительный процесс, охватывающий преимущественно стенки желудка и тонкой кишки. Рассматривать данную патологию следует максимально серьёзно, так как отсутствие своевременного лечения может обернуться для детского организма тяжелым обезвоживанием.
Гастроэнтерит — сложный воспалительный процесс, охватывающий преимущественно стенки желудка и тонкой кишки. Рассматривать данную патологию следует максимально серьёзно, так как отсутствие своевременного лечения может обернуться для детского организма тяжелым обезвоживанием. При гастроэнтерите нарушается нормальное пищеварение вследствие воспалительного процесса в стенках желудка и тонкой кишки. Вирусную или бактериальную природу болезни определят лабораторные анализы. На вид терапии также будут влиять жалобы ребенка.
При гастроэнтерите нарушается нормальное пищеварение вследствие воспалительного процесса в стенках желудка и тонкой кишки. Вирусную или бактериальную природу болезни определят лабораторные анализы. На вид терапии также будут влиять жалобы ребенка. 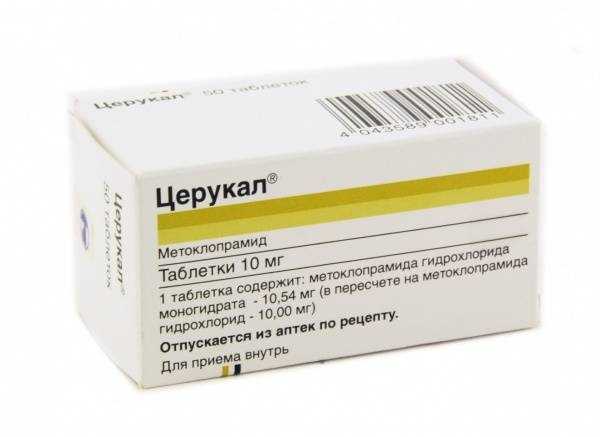
 Малышам на искусственном вскармливании нужно изменить их обычную смесь на специальную адаптированную гипоаллергенную. Многие мамы делают ошибку, разбавляя молоко или смесь водой – это неверно, их нужно чередовать.
Малышам на искусственном вскармливании нужно изменить их обычную смесь на специальную адаптированную гипоаллергенную. Многие мамы делают ошибку, разбавляя молоко или смесь водой – это неверно, их нужно чередовать. От многих продуктов при гастроэнтерите лучше отказаться. К ним относятся:
От многих продуктов при гастроэнтерите лучше отказаться. К ним относятся: