|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
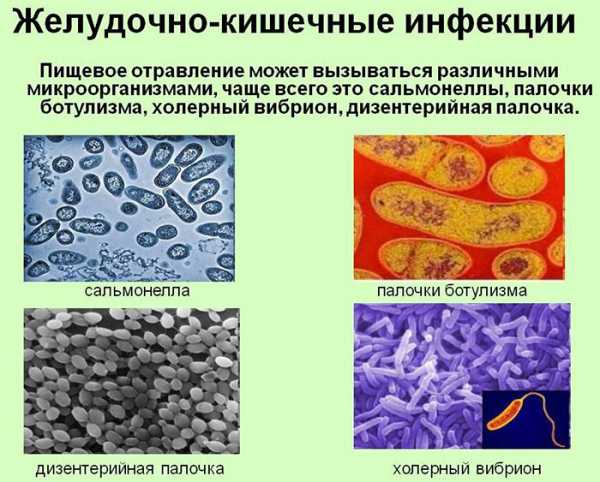
Кишечная инфекция усимптомы и лечение у взрослых, сколько длится, какие заболевания относятсяПод общим названием кишечная инфекция подразумевается целая группа заболеваний инфекционного характера различной природы происхождения. Возбудители этих заболеваний поражают пищеварительную систему. Характерными особенностями каждого из них являются отравление организма и обезвоживание. Инфекция проникает в кишечник и именно там локализуются и размножаются возбудители заболевания. Международной классификацией болезней этой группе патологий присвоен код А00-А09. Он включает в себя такие заболевания, как холера, туберкулезный энтерит, сальмонеллез, амебиаз, шегеллез, бактериальное отравление, тиф. По данным ВОЗ, от различных форм кишечной инфекции ежегодно умирают около 2 млн человек в мире. При этом большая часть из них это дети в возрасте до 5 лет. Пик заболеваемости приходится на летний период года. Виды возбудителей и пути зараженияЧтобы знать какие заболевания относятся к категории кишечных инфекций важно различать тип возбудителя. Их классифицируют на 3 группы: вирусы, бактерии и простейшие паразиты. В соответствии с этим выделяют около 30 разновидностей инфекций кишечника. Так, бактерии становятся причиной развития таких заболеваний, как сальмонеллез, дизентерия, ботулизм, холера, брюшной тиф, эшерихиоз, стафилококковое пищевое отравление. Существуют и другие формы кишечной инфекции, вызванные бактериями, но вышеназванные являются наиболее распространенными. Бактериальная желудочная инфекция провоцируется микробами, которые бывают условно-патогенными и чисто патогенными. К последним относится палочка брюшного типа и холерный вибрион. Их проникновение в организм человека всегда вызывает инфекционное отравление. Условно-патогенными считаются те микроорганизмы, присутствие которых в небольшом количестве считается нормой, т. е., в такой концентрации они не оказывают вред человеку. Но если по каким-то причинам происходит размножение и их становится слишком много, то они вызывают заболевание. Бактериальное заражение происходит фекально-оральным или алиментарно-бытовым путем. Часто инфицирование случается при употреблении зараженных микробами продуктов и несоблюдение правил гигиены. Желудочно-кишечные инфекции вирусной этиологии подразделяются на такие виды:
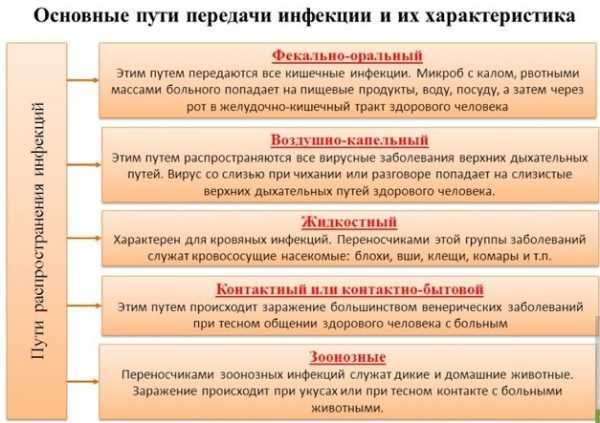
Вирусная инфекция, проникая в кишечник, вызывает воспаление ее слизистой оболочки. Человек, который перенес вирусную кишечную инфекцию, остается заразным для окружающих в течение одного месяца после выздоровления. Вирусные инфекции желудка и кишечника в большинстве случаев передаются воздушно-капельным или бытовым путем. Так, заражение может произойти даже через поцелуй ребенка в щечку. Простейшие протозойные организмы тоже являются причиной развития инфекционных заболеваний с поражением кишечника и желудка. К таковым относятся лямблиоз, амебиаз, шистосоматоз, криптоспоридиоз. Протозойная форма кишечной инфекции встречается гораздо реже, чем бактериальная или вирусная. Обычно заражение происходит через воду, если проглотить воду при купании в непроверенных водоемах. Употребление некипяченой воды также может стать причиной инфицирования. Заболевания, вызванные этим возбудителем, характеризуются длительным течением. Заражение вирусными кишечными инфекциями происходит бытовым и воздушно-капельным путем. Бактериальные инфекции передаются орально-фекальным, бытовым и воздушно-капельным способом. Источником является больной человек. Микробовыделение происходит от начала заболевания до полного выздоровления. Наибольший риск подхватить желудочно-кишечные заболевания – длительное хранение продуктов. Кишечные инфекции практически всегда энтеральные, т. е., проникают в организм через рот. Предрасполагающими факторами к инфицированию являются:
Самые распространенные бактерии возбудители кишечных заболеваний проникают в человеческий организм в результате употребления следующих продуктов:
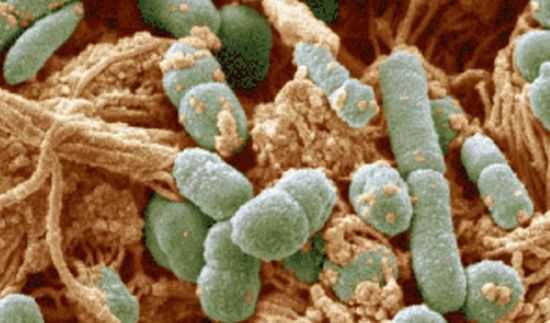 Кишечная инфекция вызывается бактериями и вирусами Симптомы кишечной инфекцииКишечная инфекция, независимо от того какой возбудитель вызвал заболевание, сопровождается сильной интоксикации и поражением органов пищеварения. Тем не менее каждый вид заболевания имеет свои особенности. После того как возбудитель кишечной инфекции попадает в ротовую полость, он вместе со слюной проглатывается и проникает в желудок, а затем в кишечник. Но в желудке они не уничтожаются соляной кислотой, поэтому переходят в кишечник и активно размножаются, вызывая заболевание. Все виды рассматриваемой патологии характеризуются одним общим и главным признаком – диарея и жидкий стул. Другие признаки кишечной инфекции такие, как тошнота и рвота, повышение температуры, спазмы в животе, слабость не всегда появляются после заражения. Но болезнь проявляется двумя видами синдромов: кишечный и интоксикационный. Степень выраженности каждой из них различается в зависимости от типа возбудителя. Для кишечного синдрома характерна следующая классификация:
Интоксикационный синдром проявляется повышением температуры выше 37 градусов и общей слабостью. Больной жалуется на головокружение и головную боль, отсутствие аппетита и тошноту, по всему телу ощущается ломота. Такой инфекционно-токсический синдром может продолжаться от 2 часов до нескольких дней. Из-за обильной рвоты и поноса у больного развивается обезвоживание. Если не принять меры, то оно может привести к летальному исходу за короткий промежуток времени. Заболевания, относящиеся к категории кишечной инфекцииСимптомы кишечной инфекции различаются в зависимости от вида заболевания. Кроме того, то сколько длится каждая из них также определяется типом возбудителя. По длительности течения инфекция может быть острой и продолжаться меньше 6 недель, затяжной – дольше 6 недель, и хронической. Последняя может длиться до полугода. Местные проявления болезни также различаются по тому, какой орган желудочно-кишечного тракта (ЖКТ) поражается больше всего. Инкубационный период дизентерии продолжается до 1 недели. Заболевание имеет острое начало с резким подъемом температуры до 40 градусов. На фоне лихорадки не исключаются судороги и нарушение сознания. Сопутствующие симптомы дизентерии следующие:
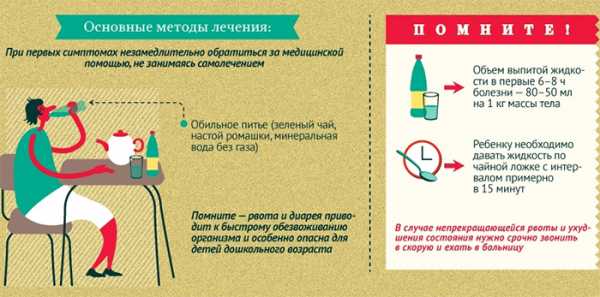
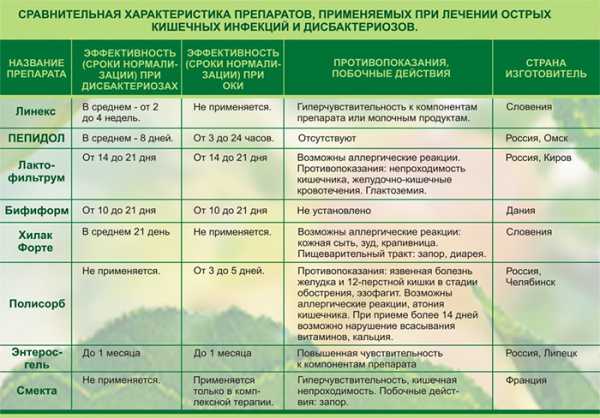
Читайте также: Каловые массы обычно жидкие с содержанием крови и слизи. При тяжелом течении заболевания может развиться кишечное кровотечение. Сальмонеллез начинается с подъема температуры до 39 градусов и появления тошноты со рвотой. В большинстве случаев заболевание имеет сходные симптомы с гастритом и гастроэнтероколитом. Для нее характерен обильный и частый стул. В редких случаях встречается респираторный и тифоподобный тип сальмонеллеза. В первом случае, симптомы дополняются признаками, сходными с проявлениями простуды. Заражение кишечной палочкой именуется как эшерихиоз. Его основными симптомами являются обильная и длительная рвота, вздутие живота, снижение аппетита и слабость. Стул частый и имеет желтый оттенок. Одним из наиболее распространенных видов кишечной инфекции, в особенности у детей, является ротавирусная инфекция. В большинстве случаев она имеет течение по типу гастроэнтерита или энтерита. Инкубационный период длится от 1 до 3 дней. Ротавирус имеет острое начало, и выраженность симптомов становится максимальной уже к концу первых суток болезни Инфекция отличается повышением температуры тела и общей интоксикацией, тошнотой и рвотой, обильным пенистым и водянистым стулом. Часто ротавирусная инфекция сопровождается катаральными явлениями, такими как насморк, першение в горле, отечность и покраснение зева, кашель. Обычно излечение наступает через неделю после начала лечения. Не менее распространенной является стафилококковая кишечная инфекция. Она может быть первичной и вторичной. В первом случае, микроб проникает в ЖКТ через рот. Вторичный тип заболевания характеризуется тем, что возбудитель заносится в органы ЖКТ током крови из других очагов инфекций. Заболевание сопровождается обезвоживанием и токсикозом, частым стулом и рвотой. Стул имеет водянистую консистенцию зеленоватого оттенка, может содержать слизь. Нередко инфекция имеет схожее с простудой течение: появляется насморк, невысокая температура и воспаление горла, затем присоединяются кишечные расстройства.  Существует множество заболеваний, относящихся к категории «кишечная инфекция» Медикаментозное лечениеЛекарственные средства, предназначенные для лечения кишечной инфекции, назначаются врачом на основании лабораторных исследований, посредством которых выявляется тип возбудителя заболевания. Так, если инфекция носит вирусный характер, то назначаются противовирусные препараты. Если же источником заболевания явились бактерии, больному прописываются антибактериальные таблетки. Поскольку при кишечных отравлениях наиболее выраженными оказываются симптомы интоксикации и нарушения стула, прежде всего, нужно устранить их. Это достигается путем ликвидации из организма больного патогенного агента, который стал причиной заболевания. Также необходимо нормализовать водно-электролитный баланс в кишечнике и вывести токсические вещества из организма. Для достижения последнего требуется лечить больного с помощью сорбентов. Лечение кишечной инфекции включает прием следующих групп препаратов:
При кишечных инфекциях, имеющих бактериальное происхождение, назначаются противомикробные средства из группы фторхинолонов, тетрациклинов, амфениколонов или метронидазолов. Это могут быть Офлоксацин, Норфлоксацин, Ципрофлоксацин, Левометицин, Доксициклин. Все виды кишечной инфекции сопровождаются образованием токсических веществ в результате деятельности патогенных микроорганизмов. Поэтому необходимо принимать лекарственные средства для выведения их из органов ЖКТ. Для этого назначают сорбенты, они впитывают в себя вредные вещества и выводят их из кишечника в неизменном виде. Наиболее популярным препаратом этой группы является активированный уголь. Рекомендованная доза лекарства – 1 таблетка на 10 кг массы тела. Также при выраженной интоксикации назначаются Полисорб, Смекта или Энтеросгель. Для нормализации стула и устранения диареи назначают специальные лекарства. Наименования их следующие: Тримебутин, Лоперамид, Стопдиар, Фталазол, Нифуроксазид. Прием этих препаратов будет оказывать положительное влияние на функционирование желудочно-кишечного тракта. Они способствуют снижению тонуса и перистальтики кишечника. Если наряду с другими симптомами, кишечная инфекция сопровождается выраженным болевым синдромом, можно принять обезболивающие таблетки. Но делать это следует только после одобрения врачом, поскольку самостоятельный их прием до осмотра врача может изменить клиническую картину, что значительно затруднит диагностику. Обычно для облегчения состояния назначается Спазматон, Но-шпа или Бенальгин. После устранения острых симптомов кишечной инфекции рекомендуется принимать ферментативные препараты для нормализации и ускорения пищеварительных процессов. В качестве таковых чаще всего назначают Мезим форте, Панкреатин или Микразим. Также необходимо восстановить микрофлору кишечника, для этого предусмотрен прием пробиотиков. Они включены в комплексное лечение кишечной инфекции как у взрослых, так и у детей. В некоторых случаях кишечной инфекции может потребоваться применение средств экстренной помощи. Необходимость в этом возникает, когда у больного наблюдается неукротимый понос более 8 раз в день. Значение имеет и характер испражнений, настораживает водянистый и напоминающий рисовый отвар. При таких симптомах рекомендуется:
При пищевом отравлении также проводится промывание желудка и очистительная клизма. Эти процедуры должен назначить лечащий врач.  Кишечная инфекция требует комплексного лечения Осложнения, прогноз и профилактикаЛюбая кишечная инфекция чревата развитием тяжелых осложнений. Наиболее часто встречающейся из них является обезвоживание организма. Это происходит из-за обильной рвоты и диареи, в результате чего из организма выходит вода и соли. Для человека критичной является потеря 10% от общего объема жидкости. Следствием этого может стать кома и летальный исход. Но такой прогноз характерен для тяжелого случая протекания болезни и отсутствия лечения. О возможном обезвоживании будут свидетельствовать следующие признаки:
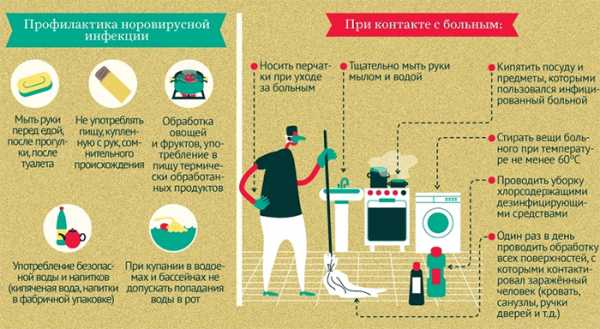
При оценке степени обезвоживания не стоит ориентироваться на признак появления жажды, поскольку этот симптом присутствует не всегда. Другой формой осложнения кишечной инфекцией является инфекционно-токсический шок. Это состояние провоцируется преобладанием в крови токсических веществ в высокой концентрации. Оно может развиться в начале болезни на фоне подъема температуры тела до высоких отметок. Часто у детей кишечная инфекция осложняется развитием пневмонии, которая является результатом умеренного обезвоживания, когда потерянная организмом жидкость недостаточно восполняется. На фоне интоксикации организма нередко возникает острая почечная недостаточность. Ранняя диагностика заболевания и адекватное лечение способствует полному излечению больного без развития тяжелых осложнений. Но необходимо иметь в виду, что после перенесения кишечной инфекции иммунитет человека ослаблен и подвержен воздействию других вирусов и инфекций. Поэтому не помешает дополнительная предосторожность. В этом плане не следует переохлаждаться и подвергать себя различным нервным потрясениям. Обычно острый период заболевания проходит через 3–4 дня после начала лечения. Но если в течение этого времени улучшение не наблюдается, то следует повторно обратиться за медицинской помощью и обследоваться для выявления более опасных инфекций. Особенно внимательно следует отнестись к самочувствию у детей в возрасте до года. Если у них появился сильный понос и рвет даже от глотка воды, то необходимо незамедлительно обратиться к врачу.  Тщательное мытье фруктов чистой водой предотвратит заражение кишечной инфекцией Кишечная инфекция считается болезнью грязных рук и поэтому одним из главных способов ее профилактики является соблюдение личной гигиены. Кроме того, для ее предотвращения врачи рекомендуют ряд простых правил:
Если в семье уже есть заболевший человек, возникает вопрос, что делать. Для снижения вероятности заразиться здоровым членам семьи нужно: пользоваться индивидуальными столовыми приборами, при контакте с больным одевать повязку, проводить уборку с обеззараживающими растворами, дезинфицировать посуду и вещи больного. vrbiz.ru лечение у взрослых, симптомы, что это такоеЧто это такое – острая кишечная инфекция (ОКИ)? Заболевание представляет собой патологию кишечного тракта, обусловленную проникновением патогенных микроорганизмов. Возбудителями ОКИ могут выступать вирусы, бактерии, грибки и различные простейшие микроорганизмы. Разновидности острой кишечной инфекцииЭтиология (причины) ОКИ зависит от спровоцировавшего заболевание патогена. В основе классификации лежит тип возбудителя. Бактериальная разновидность кишечной инфекции обусловлена заражением такими бактериями, как синегнойная палочка, дизентерийная палочка, сальмонелла и т. д. К бактериальным ОКИ относятся:
Острая кишечная инфекция вирусной этиологии вызвана возбудителями ротавируса, реовируса, энтеровируса и другими. Причиной грибковой инфекции становятся грибки из рода Кандида. Протозойные формы ОКИ спровоцированы проникновением паразитическими простейшими. Это амебы, лямблии, Balantidium coli. Важно! Вне зависимости от типа возбудителя болезнь протекает тяжело и при отсутствии адекватной терапии исход заболевания неблагоприятный. Классификация эпидемииВ зависимости от источника заражения различают следующие типы эпидемий:
Эпидемии отличаются друг от друга сезонностью и интенсивностью. Кишечные заболевания особенно распространены среди малышей. И если в детском саду заболел хотя бы один ребенок, то высока вероятность, что переболеют все. Общая симптоматикаКлиническая картина заболевания формируется очень быстро. Как правило, от момента инфицирования и до появления первичных симптомов у взрослых проходит не больше 6–24 часов. В детском возрасте срок может укорачиваться. Токсический синдромСопровождается повышением температуры тела до субфебрильных показателей (не превышают 37,5°C). При холере рост температуры не наблюдается. Стафилококки вызывают кратковременное повышение до 38°C. Кишечный синдромВ зависимости от возбудителя будет различаться и текущая симптоматика. Медики раделили ее на характерные признаки различных синдромов.
В зависимости от развившейся клинической картины можно поставить предварительный диагноз. Характерные симптомы гастроэнтероколита либо энтероколита станут признаком сальмонеллеза. Присутствие признаков синдрома энтероколита/колита указывает на эширихиоз либо дизентерию. Клиника, указывающая на синдром энтерита, с высокой вероятностью диагностирует холеру. Симптоматика гастроэнтерита – типичный признак ротавирусной инфекции. Особенности течения ОКИ у детейУ грудничков и детей младшего дошкольного возраста заболевание протекает особенно тяжело, поскольку тяжелые процесс способны провоцировать даже условно-патогенные микроорганизмы. Характеристики ОКИ: более тяжелое течение, высокий риск развития обезвоживания. Для детского возраста типично вирусное поражение кишечника. При отсутствии лечения высок риск гибели малыша.  ОКИ в детском возрасте протекают особенно тяжело Первая помощьПри развитии симптоматики кишечной инфекции больному необходимо оказать первую помощь. Первые действия нужно предпринять как можно раньше. Бригаду скорой помощи надо вызвать при формировании следующих состояний:
Запрещенные действияПри развитии болей схваткообразного характера, высокой температуре и поносе категорически запрещено:
Крайне нежелательно предпринимать попытки лечения ОКИ при помощи народных методик. Эффект может быть непредсказуем. Помощь больному до приезда медиковЧто можно предпринять до прихода врачей? Можно сделать следующее:
Читайте также: Подобные мероприятия помогут несколько улучшить самочувствие человека. Распространенные осложненияЕсли не предпринимать никаких мер, то не исключено развитие серьезнейших осложнений. К таковым относят:
Диагностика заболеванияПри диагностировании острой кишечной инфекции врач принимает ко вниманию текущие клинические проявления. Этого вполне достаточно для начала необходимых лечебных мероприятий. Но больному обязательно назначаются дополнительные исследования, необходимые для уточнения разновидности возбудителя и спровоцированного им заболевания. С точки зрения лечения, определение возбудителя не требуется, поскольку лечебный протокол стандартен для всех разновидностей кишечных инфекций. Выявление патогена необходимо для прогнозирования эпидемиологической обстановки, чтобы иметь возможность принять меры по предупреждению распространению инфекции.  Основными лабораторными анализами являются:
Важно! Чаще всего практикуются серологическое и бактериологическое исследование. Кроме лабораторных анализов, могут назначаться инструментальные исследования ЖКТ (желудочно-кишечного тракта): ректороманоскопия, ирригоскопия и колоноскопия. Они позволяют установить степень поражения слизистых. Это необходимо для определения тактики реабилитационного лечения, которое начинается сразу после выздоровления. В реабилитации и, соответственно, проведении инструментального исследования кишечника, нуждаются больные с признаками сложного поражения слизистых толстой кишки. Лечение патологииПри диагностировании острой кишечной инфекции у ребенка любого возраста проводится его госпитализация. Взрослых пациентов в стационар помещают только при средней и тяжелой степени ОКИ. Лечить больного в инфекционном отделении нужно также в том случае, если его нельзя изолировать от домашних. Не стоит забывать, что заболевание заразно. Медикаментозная терапияКлинические рекомендации (протокол лечения) стандартные. Поскольку больной теряет много жидкости, то необходимо восполнение ее запасов. С этой целью пациенту назначается регидратационная терапия. Если заболевание сопровождается рвотой, то состав вводится внутривенным способом. Позднее, когда состояние стабилизируется, питье можно принимать стандартным путем. В течение дня, чтобы исключить обезвоживание, человек должен выпить определенный объем регидратантов. Рассчитывается он исходя из формулы: 30 мл на каждый килограмм веса больного. Выпивать его надо в течение дня по нескольку глотков каждые 15 минут. Протокол также включает прием энтеросорбентов, кишечных антисептиков, пробиотиков, ферментов. Антибиотики к приему назначаются только врачом, если возникает подобная необходимость. В течение всего периода заболевания, сопровождающегося диареей, больному рекомендован полный постельный режим. После стабилизации стула – полупостельный вариант. Вовремя начатое лечение способствует быстрому избавлению от патологической симптоматики и восстановлению пациента. В редких случаях даже на фоне благополучного излечения острые кишечные инфекции могут вызывать нарушение в работе поджелудочной железы, желчевыводящих путей либо развитие диспепсической симптоматики. Лечебное питаниеЛечение острой кишечной инфекции, кроме приема лекарственных средств, предусматривает соблюдение диеты – стол № 4. Из меню полностью исключаются:
В остром периоде основой меню становятся слизистые супы, супы на втором мясном бульоне, протертые мясо и рыба нежирных сортов, домашние сухарики из белого хлеба, галетное печенье, запеченные яблоки. К привычному рациону разрешается возвращаться не раньше, чем через две – три недели после выздоровления. Расширять меню нужно аккуратно, вводя новый не каждый день и тщательно отслеживая реакцию организма. Самыми последними в меню возвращают молоко и тугоплавкие жиры животного происхождения. Они еще будут плохо усваиваться на протяжении следующих двух – трех месяцев. Особенности ухода за пациентами с ОКИ в условиях стационараПри тяжелом течении заболевания либо при невозможности изоляции больного в домашних условиях требуется определение больного в инфекционный стационар. Одной из важных составляющих терапии является уход. Процесс сестринского ухода включает следующие направления:
Особенно тщательно нужно следить за больными, состояние которых сопровождается помутнением сознания, лихорадочным состоянием, и детьми. Профилактические мерыОстрые кишечные инфекции развиваются чаще всего на фоне несоблюдения правил личной гигиены. Памятка по профилактике ОКИ простая. Необходимо обязательно кипятить воду либо использовать бутилированную, проводить термическую обработку всех продуктов, мыть овощи и фрукты под проточной водой, отказаться от длительного хранения скоропортящейся продукции, поддерживать чистоту в доме на должном уровне. 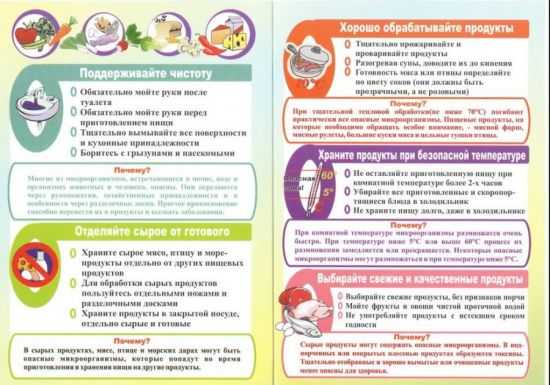 И, конечно, соблюдать правила личной гигиены: мыть руки после посещения туалета, улицы, контакта с животными и т. д. Более подробно с профилактикой острых кишечных инфекций можно ознакомиться в утвержденных приказом СанПина санитарно-эпидемиологических правилах (СП) 3.1.1. 3108-13. Острая кишечная инфекция – серьезное заболевание, требующее оказания срочной врачебной помощи. Именно поэтому при развитии характерной симптоматики необходимо обратиться за медицинской консультацией в ближайшее время. vrbiz.ru Профилактика острых кишечных инфекций
Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей. Среди всех инфекционных патологий острые кишечные инфекции составляют 20%. В 2018 году острыми кишечными инфекциями в России зафиксировано более 816 тысяч случаев заболеваний острыми кишечными инфекциями. Профилактика инфекционных заболеваний особенно актуальна в период ухудшения паводковой ситуации. Паводки - подъёмы уровня воды, возникающие в результате выпадения обильных осадков. Благоприятные условия для размножения болезнетворных микроорганизмов в период паводков – угроза для здоровья большого количества людей. Подъем уровня воды – это всегда риск кишечных инфекций (бактериальных и вирусных) : дизентерии, ротавирусной, норовирусной инфекции, гепатита А и других заболеваний с фекально-оральным и водным путями распространения. Острые кишечные инфекции - группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания. Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные - в теплое время года. В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости острыми кишечными инфекциями в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями острых кишечных инфекций. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту. Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше. Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде - 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях - более полугода. Виды острых кишечных инфекций:
Кто является источником инфекции? Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает. Как происходит заражение ? Пути инфицирования: В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень. Механизм заражения. Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения. Факторы передачи:
* Наиболее опасны выделения больного. Наиболее восприимчивы к кишечным инфекциям:
Инкубационный период в среднем длится от 6 часов до 2 суток. Клиническая картина. Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе. Общие симптомы острых кишечных инфекций:
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми) Клиническая картина и профилактика некоторых инфекций. Инфекции, вызванные бактериями. Холера. Вызывает холеру бактерия вида Vibrio Cholerae. Передается инфекция с сырой водой, пищевыми продуктами, при контакте с больными. Инкубационный период длится от нескольких часов до 6 суток, чаще 1-2 дня. Симптомы инфекции: заостренные черты лица, сиплый голос, мучительная жажда, постоянная рвота, сухость кожи, слабость, внезапный и частый понос, напоминающий рисовый отвар, боли в мышцах и судороги. Лечение направлено на восстановление водно-солевого баланса, введение антибиотиков и витаминов. Профилактика холеры заключается в предупреждении заноса инфекции, в соблюдении санитарно-гигиенических мер, таких как обеззараживание воды, мытье рук, термическая обработка пищи, обеззараживание помещений общего пользования. Специфическая профилактика состоит во введении холерной вакцины и холероген-анатоксина (действует 3-6 месяцев). Сальмонеллез Вызывается бактериями рода Salmonella, попадающих в организм с пищевыми продуктами животного происхождения. Основные пути заражения:
Инкубационный период длится от 2 часов до 3 суток, чаще 6-24 часа. Симптомы: повышение температуры тела до 38-39оС, слабость, головная боль, тошнота, рвота, боли в животе, урчание, вздутие живота, многократный жидкий водянистый стул, боли в мышцах и суставах, судороги конечностей. Лечение заключается в промывании желудка и кишечника, введении солевых растворов, спазмолитиков и антибиотиков. Необходимо обильное питье. Профилактика: тщательная тепловая обработка мяса курицы и яиц, соблюдение правил личной гигиены, раздельные хранение и разделка сырой и готовой пищи. Дизентерия (шигеллез). Возбудители дизентерии принадлежат к роду Shigella. Источником инфекции является больной или бактерионоситель. Механизм передачи - фекально-оральный. Основные пути передачи - контактно-бытовой, водный, алиментарный. Факторы передачи: чаще молоко. Возможно овощи, фрукты, различные предметы, обсемененные шигеллами, мухи. Инкубационный период длится от нескольких часов до 7 суток, чаще 2-3 суток. Симптомы: Заболевание начинается остро с появления болей в животе. Далее присоединяется расстройство стула. Частота стула колеблется от 10 до 20 раз в сутки. Стул сначала носит каловый характер, далее появляется слизь, кровь, уменьшается объем каловых масс, они могут приобретать вид плевка. Заболевание сопровождается повышением температуры тела, ознобом, слабостью, вялостью, снижением аппетита. Лечение: Больным дизентерией необходимо соблюдать постельный режим. Госпитализации подлежат больные со средне-тяжелым и тяжелым течением болезни. Назначается лечебное питание, антибактериальная терапия, компенсация потери жидкости, обильное питье. При болях в животе назначают спазмолитики. Профилактика: Для экстренной профилактики используют дизентерийный бактериофаг. Общая профилактика - санитарно-гигиенические мероприятия. Ботулизм. Возбудитель болезни - Clostridium botulinum Заражение происходит при употреблении продуктов, в которых при анаэробных условиях размножаются бактерии и в большом количестве накапливается токсин. Инкубационный период продолжается от 2 - 4 часов до 10 суток. В среднем - 2 суток. Клиническая картина. Болезнь начинается остро. Основные симптомы: головная боль, тошнота, рвота, боль в животе, нарушение зрения, глотания, изменение голоса. Смерть наступает от паралича дыхания. Лечение. При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. В первую очередь проводят очищение желудка и кишечника, вводят противоботулинистическую сыворотку. Наиболее эффективно её введение на первые сутки. Назначаются антибиотики. Больным с тяжелым течением болезни проводится искусственная вентиляция легких. Профилактика:
Инфекции, вызванные вирусами. Ротавирусная инфекция. Возбудителем инфекции является ротавирус. Болеют в основном дети от 6 месяцев до 4 лет. Механизм передачи возбудителя - фекально-оральный, чаще через воду. Источник заболевания - больной, в меньшей степени вирусоноситель. Инкубационный период длится от 15 часов до 7 суток. Клиническая картина. Болезнь начинается бурно, остро, появляются схваткообразные боли в животе, урчание, жидкий стул. У половины заболевших - рвота. Эти симптомы сочетаются с лихорадкой, головной болью, интоксикацией и катаральными явлениями. Отмечается снижение или отсутствие аппетита. Лечение. Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула. Профилактика: Энтеровирусные инфекции. Возбудитель - энтеровирусы групп Коксаки А, Коксаки В, ЕСНО. Механизм передачи - фекально-оральный. Путь передачи - алиментарный. Факторы передачи чаще всего - овощи. Источник инфекции - больной человек, который выделяет вирусы в окружающую среду с испражнениями и отделяемым дыхательных путей. Инкубационный период составляет от 2 до 10 суток. Клиническая картина. Болезнь начинается остро с повышения температуры тела до 38-39оС, головной боли, боли в мышцах. Возможны тошнота и рвота, частый жидкий стул. Иногда присоединяются катаральные явления (ринит, фарингит, ларингит), а также герпетические высыпания на миндалинах. Проявления энтеровирусных инфекций многообразны, в особо тяжелых формах возможно развитие серозных менингитов и поражений сердца. Лечение. Госпитализация проводится по клиническим показаниям. В частности, при наличии менингеального синдрома и других поражениях нервной системы. Проводят противовоспалительную и дегидратационную терапию. Профилактика:
Инфекции, вызванные простейшими. Лямблиоз. Возбудитель инфекции - Lamblia intestinalis, относится к простейшим. Источник инфекции - больной человек или цистоноситель. Источником цист могут быть собаки и другие животные. Механизм передачи - фекально-оральный (через воду, пищевые продукты, предметы обихода, посуду). Инкубационный период составляет 10-15 дней. Клиническая картина . У больных отмечаются боли в верхней части живота или в области пупка, вздутие живота, урчание, тошнота, запоры, сменяющиеся поносами (испражнения жёлтые, с незначительной примесью слизи), дискинезии желчных путей, атопический дерматит, общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон. Лечение. Лечение направлено на ликвидацию токсикоза, противопаразитарная терапия, диета. Профилактика:
Диагностика острых кишечных инфекций. Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза. Лечение острых кишечных инфекций. При подозрении на острую кишечную инфекцию необходимо обратиться к инфекционисту, терапевту или педиатру. При значительных болях в животе у детей необходимо вызвать скорую помощь для исключения хирургической патологии. Дети раннего возраста подлежат обязательной госпитализации. Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
Категорически запрещено
Профилактика острых кишечных инфекций. Профилактика острых кишечных инфекций включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости. Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию. Основные меры личной профилактики:
Меры общественной профилактики. В целях профилактики острых кишечных инфекций осуществляется государственный санитарно-эпидемиологический надзор за соблюдением санитарных правил и норм на объектах производства, хранения, транспортировки и реализации (оптом и в розницу) пищевых продуктов, общественного питания, водоканала, независимо от форм собственности и ведомственной принадлежности; за соблюдением персоналом санитарных правил и норм в организованных коллективах детей и взрослых, в лечебно-профилактических учреждениях, санаториях, домах отдыха, домах престарелых и др. Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков с выдачей им личных медицинских книжек. cgon.rospotrebnadzor.ru виды, симптомы, первая помощь, лечениеКишечная инфекция (или острый гастроэнтерит) — это группа острых кишечных инфекционных заболеваний, вызываемых употреблением инфицированных пищевых продуктов, с характерными симптомами со стороны желудка (отсутствие аппетита, тошнота, рвота) и кишечника (диарея различной степени тяжести и дискомфорт в животе). Причины кишечных инфекцийПри кишечных инфекциях отравление вызывают микроорганизмы или выделяемые ими токсины. Чаще возбудители кишечных инфекций дают название заболеванию (например, сальмонеллез — сальмонелла, ботулизм — ботулотоксин и др.). В случае, если кишечная инфекция, вызвавшая отравление не установлена, ставят диагноз «пищевая токсикоинфекция» или «острый гастроэнтерит». Виды кишечных инфекций, передаваемых с пищейПищевые инфекционные отравления бывают разных типов.
Как происходит заражение?Кишечные инфекции не передаются непосредственно от больного человека здоровому. Их передача осуществляется фекально-оральным путем через пищевые продукты. В случае одиночных заболеваний установить источник инфекции не всегда удается. При заболеваниях группы людей источником инфекции могут быть больные животные, человек или бактерионосители. Чаще всего кишечные инфекции передаются через мясо, яйца и полуфабрикаты. Вероятность поражения инфекциями при попадании их в организм высока (90% и выше). СимптомыХарактерными симптомами этих заболеваний являются:
Как развивается заболевание?Отравления токсинами инфекций начинаются остро, внезапно. Иногда с самого начала заболевание протекает тяжело. В результате постоянной рвоты и диареи может развиться тяжелое обезвоживание. Резкая потеря воды организмом может привести к резкому падению давления и ухудшению кровоснабжения органов, что очень опасно . Кроме того, может развиться олигурия (резкое снижение выработки мочи). Если рвота вызывает чрезмерную потерю жидкости, то происходит повышение pH крови за счет накопления щелочи, снижение содержания хлора и калия. Обычно наблюдается вздутие живота, в тяжелых случаях появляются симптомы раздражения брюшины. Раздутые газом петли тонкой кишки могут быть видимы через кожу и определяться на ощупь. При лабораторных исследованиях у больных с пищевыми токсикоинфекциями в остром периоде наблюдается изменение крови (лейкоцитоз), но может быть и повышенное содержание лейкоцитов, наличие эритроцитов и белка в моче. ДиагностикаДля установления диагноза первичными являются жалобы больного, определение симптомов. Важно выяснить является заболевание единичным или поражена группа людей. Следующим важным моментом для уточнения диагноза служат данные лабораторных исследований. Так как заболевание начинается остро с болями в животе, то в первую очередь необходимо исключить острые заболевания брюшной полости. Для диагноза «Острый живот» обычно не характерна длительная диарея,и отсутствуют воспалительные изменения в анализах крови. Однако длительная диарея иногда может наблюдаться при остром аппендиците, частичной тонкокишечной непроходимости и других острых заболеваниях органов брюшной полости, а также при раке толстой кишки. Бактериологическому исследованию подвергаются подозрительные продукты, рвотные массы и испражнения больного. Исследование стула на бактерии должно проводиться не позднее 2 суток после появления симптомов отравления. При этом выделение того или иного микроорганизма только из материала, полученного от больного, не дает права считать его возбудителем болезни, так как многие условно-патогенные бактерии, вызывающие пищевые токсикоинфекции, нередко выделяются и от практически здоровых лиц. Доказательством того, что тот или другой микроорганизм является возбудителем данного заболевания, является идентичность штаммов, выделенных у больного и из подозреваемых продуктов или у нескольких одновременно заболевших больных. Иногда с помощью ректороманоскопии у больных с пищевыми токсикоинфекциями можно обнаружить эрозивно-геморрагические изменения. В этих случаях необходимо проверить, не является ли данное заболевание язвенным колитом или дизентерией. Установлению правильного диагноза помогают бактериологические исследования кала, рвотных масс, продовольствия, мочи и крови. Как лечить кишечную инфекцию?Особо опасные кишечные инфекции (например, холера, дизентерия и др.) должны лечиться в инфекционных стационарах. Менее заразные заболевания можно лечить и в домашних условиях под наблюдением врача-инфекциониста. Лечение начинают с промывания желудка. Промывание проводят желудочным зондом независимо от времени, прошедшего от начала заболевания. Применяют 2% раствор гидрокарбоната натрия или 0,1% раствор перманганата калия не менее 3 литров. При легком течении пищевых инфекций, когда тошнота или рвота прекратились, назначают внутрь глюкозоэлектролитный раствор, содержащий в 1 литре кипяченой воды хлорида натрия — 3,5 г, гидрокарбоната натрия — 2,5 г, хлорида калия — 1,5 г, глюкозы — 20 г. Можно применить готовые препараты «Регидрон» и «Глюкосалан» в пакетах. При тяжелом течении, инфекционно-токсическом шоке, неукротимой рвоте и выраженном обезвоживании глюкозоэлеролитные растворы вводят внутривенно. Применяют полиионные растворы «Трисоль», «Хлосоль», «Квартасоль». Если потери жидкости достигают 7-10% от массы тела, то растворы вводят струйно со скоростью 80-120 мл/мин. При тяжелой рвоте можно применять противорвотные средства, например, дименгидринат, прохлорперазин, прометазин, триметобензамин внутримышечно или в виде клизм. Антибиотики оказывают быстрый эффект, но применение их может вызвать опасные повреждения слизистой оболочки кишечника. В связи с этим лучше применять сульфаниламиды (бисептол) или галогеносодержащие оксихинолины (интетрикс) в течение 5-7 дней. Для уменьшения диареи хорошим эффектом обладают адсорбенты, обволакивающие и противовоспалительные средства (уголь медицинский, пектины и др). Большое количество пектина содержится в яблоках. В связи с этим в легких случаях можно использовать в качестве антибактериального средства тертые яблоки в количестве 1 кг в день в сочетании с овсяными хлопьями и аскорбиновой кислотой. Медицинский уголь назначают в дозе от 1 до 4 таблеток до 3 раз в день, каждый раз после жидкого стула.
Восстановление после кишечной инфекцииПрогноз при кишечных инфекциях благоприятный, смертность составляет от 0,04 до 0,6%. Полное выздоровление наступает далеко не сразу. Период полного восстановления может продолжаться несколько недель и даже месяцев. Больных беспокоят слабость, астения, потливость, тахикардия.
ПитаниеПри кишечных инфекциях в острый период рекомендуется диета 4б, в период восстановления диета 4в. ПрофилактикаПрофилактика пищевых токсикоинфекций заключается в соблюдении санитарно-гигиенических норм хранения и транспортировки пищевых продуктов, употреблении в пищу качественных консервов и продуктов, воды, соблюдении личной гигиены. Какие заболевания относятся к кишечным инфекциям?К основным видам инфекционных заболеваний кишечника, возбудители которых установлены относятся: сальмонеллез, ротавирусная инфекция, норовирус, ботулизм, дизентерия, иерсиниоз, клостридии, холера, стафилококковый энтероколит, геморрагический колит (кровавая диарея), кампилобактериоз, пищевые токсикоинфекции. Острые кишечные инфекции у человека
data-matched-content-rows-num="4,2" data-matched-content-columns-num="1,2" data-matched-content-ui-type="image_stacked" data-ad-format="autorelaxed"> ogivote.ru Острая кишечная инфекция у детей и взрослых: симптомы, лечение, диетаКишечные инфекции - это болезни грязных рук, антисанитарии, недостаточной гигиены. Что делать при заражении, и чем они опасны? Каковы симптомы кишечной инфекции, и что необходимо знать об этих болезнях. Кишечная инфекция: ротавирус, сальмонеллез, холераКишечные инфекции – острые заболевания, возбудители которых селятся в кишечнике человека. К ним относят сальмонеллу, холерную палочку, брюшной тиф, дизентерию. Возбудители (вирусы и бактерии) нарушают пищеварение, вызывают тяжёлую интоксикацию, которая вызывает боли, понос и рвоту. Одна из наиболее распространённых детских кишечных инфекций получила название кишечного гриппа или ротавируса. В чём его особенности и отличия от других пищевых инфекций?
Кишечный грипп или ротавирусРотавирус – является вирусным возбудителем болезни. Он попадает в организм ребёнка преимущественно через рот, вызывает воспаление слизистой желудка и кишечника. Из-за вирусной природы возбудителя болезни возникают сложности с лечением.
Для его синтеза организм должен распознать вирус и выработать программу по его уничтожению. Поэтому течение кишечного гриппа имеет строго ограниченные сроки – 5-7 дней острой формы, после которых начинается выздоровление. Пути заражения и реакция организмаВирус попадет в органы пищеварения через грязные пальцы и рот. Поэтому чаще заболеванием часто страдают маленькие дети в возрасте до трёх лет. Вспышки кишечного гриппа происходят в зимний период времени. Это связано с сезонным снижением иммунитета, большим количеством прививок в возрасте до 3-х лет (после которых защитные силы ребёнка на некоторое время ослабевают), а также несформированностью гигиенических навыков у детей первых лет жизни. Ротавирусная кишечная инфекция селится на слизистой оболочке желудка и тонкого кишечника. Он внедряется в клетки, использует их для воспроизводства новых вирусов. При этом токсины от его жизнедеятельности вызывают в окружающих тканях воспаление. Так формируется острый гастрит (воспаление слизистой желудка) и острый энтерит (воспаление слизистой кишечника). В результате обширной интоксикации нарушается пищеварение, начинается рвота, сильный понос. Кроме того, в качестве реакции на проникновение вируса организм поднимает температуру (до 38-39°). Эта мера помогает ограничить размножение возбудителя. Именно высокой температурой острая кишечная инфекция отличается от обычного пищевого отравления (при котором температура повышается незначительно – до 37,2-37,5°C). Важно знать: самая большая опасность кишечных инфекций – потеря жидкости. Организм лишается её вместе с поносом и рвотой, быстро обезвоживается. Источники зараженияИсточником заражения является больной человек, при этом он становится заразным уже в инкубационный период (когда заражение уже произошло, но видимые симптомы ещё не проявились). Вирус выделяется вместе с калом больного человека. После посещения туалета – попадает на руки, под ногти и оттуда – на общие предметы быта. Ротавирус способен сохраняться в активном виде на поверхности игрушек, ручек двери, мебели до 5 дней. Менее распространённый способ получить ротавирус – воздушно-капельный. Если заболевший ребёнок чихает или кашляет, он брызжет слюной. При этом вирус попадает к другим людям, а также на общие предметы быта, через которые происходит заражение.
Сколько дней болеют ротавирусомИнкубационный период ротавирусной кишечной инфекции составляет от 12 часов и до 5-6 дней. После чего начинается острая стадия болезни. Острая ротавирусная кишечная инфекция длится от 1 до 2 недель. При этом первые 7 дней являются активной острой фазой. Именно в этот период сохраняется высокая температура, формируется сильная интоксикация (самоотравление) и существует большая опасность обезвоживания. По истечении недели организм берёт вирус под контроль, начинается постепенное выздоровление. В это время у ребёнка ещё сохраняются симптомы болезни, но проявляются они заметно слабее. Формируется иммунитет против вируса, поэтому повторное инфицирование сразу после болезни не происходит. Диагностика острых кишечных инфекцийКак ставят диагноз кишечной инфекции? Диагностику начинают с анализа имеющихся симптомов. По их наличию, особенностям ставят предположительный диагноз. Для его подтверждения делают анализы биологических жидкостей организма (кала, крови, рвотных масс). Они определяют вид возбудителя, его природу (вирус или бактерия). При вирусной кишечной инфекции при исследовании обнаруживают как сами вирусные частицы, так и антигены к ротавирусу. При бактериальном заражении – патогенные бактерии.
Признаки и симптомы кишечной инфекцииИнфекция органов пищеварения сопровождается болью в животе, различной по силе и частоте рвотой, поносом. Организм стремится вывести возбудитель и продукты его жизнедеятельности. При этом человек испытывает недомогание и ломоту, становится раздражительным (ребёнок – капризным), отказывается есть, плохо спит. На языке появляется налёт, изо рта – дурной запах Перечисленные симптомы расцениваются как признак кишечной инфекции или отравления, но по их наличию сложно диагностировать вид возбудителя. По каким признакам можно заподозрить ротавирус? Перечислим симптомы ротавирусной кишечной инфекции:
Важно знать: если напоить малыша не удаётся, а рвота и понос повторяются, необходимо срочно вызывать скорую, ехать в стационар. Кроме того, кишечный грипп сопровождают следующие симптомы, которых нет при дизентерии или сальмонелле:
Чем отличается кишечная инфекция у детей и взрослыхОстрые кишечные инфекции у детей намного опаснее, чем у взрослых. Обезвоживание наступает быстрее (уже через 3 часа часов поноса), это требует срочного лечения. При обезвоживании становится заметно, что ребёнок плачет без слёз, не писает, не потеет (нечем). Чем меньше масса ребёнка, тем большую опасность представляют для него понос и рвота. Поэтому если грудной малыш отказывается пить, ему вводят жидкость внутривенно. Кроме того, кишечная инфекция у грудничка вызывает спазм и сильную боль в животике. Малыш плачет, заходится в истерике, сучит ножками и не может заснуть. Лечение кишечной инфекции у детей обязательно сопровождается частым питьём. Главное лекарство в таком случае – голод и простая подсоленная чистая вода. Кишечная инфекция у взрослыхДля взрослого кишечная инфекция — почти всегда следствие антисанитарии, «грязных рук». Течение болезни зависит от вида возбудителя. При бактериальном инфицировании тяжесть болезни у взрослого и у ребёнка одинакова. Если же возбудитель вирус – взрослый часто переносит болезнь легче (как правило, контакт с вирусным возбудителем состоялся ещё в детстве, и организм выработал некоторый иммунитет). Симптомы заболевания ротавирусом у взрослых, как правило, снижены. Тошнота не такая сильная, понос – редкий (2-3 раза в день). Течение болезни у взрослых напоминает расстройство пищеварения, с той разницей, что не понятна причина. Вроде ничего плохого не ел, а отравление – налицо. Часто у взрослых инфекция протекает бессимптомно. Это особенно опасно для окружающих детей. Сам взрослый человек о своей болезни не догадывается, но заражает всех, кто контактирует с ним. Хотите кое-что интересное?загрузка... Кишечная инфекция у беременныхЛюбая инфекция при беременности создаёт опасность для развивающегося плода. Кишечная инфекция при беременности поражает органы ЖКТ и формирует поток токсинов, который способен вызвать самопроизвольный выкидыш. Также опасно для беременной женщины обезвоживание. Оно сгущает кровь, затрудняет перенос кислорода и питания. Что может вызвать гипоксию плода, отразиться на его развитии. Лечение кишечных инфекций: общие правилаЛечение кишечной инфекции определяется природой её возбудителя. Если это патогенная бактерия — необходимо оружие «массового» поражения (антибиотик), а также антимикробные препараты общего действия. Они подавляют любую бактериальную флору, и этим лечат инфекции, воспаления. Если возбудитель – вирус, лечить его антибиотиками нельзя. Антибиотики при кишечной инфекции вирусного происхождения – малорезультативны.
Чем лечить кишечную инфекцию, если её источником является вирус? Для борьбы с внутриклеточными паразитами используют специфические противовирусные средства. Они разработаны под определённые виды вирусов, и не помогают в лечении другим вирусом человека. Так, ацикловир является специфическим средством против вируса герпеса, его применяют только при герпетических инфекциях.
Против ротавируса пока что нет специфического противовирусного препарата. Поэтому лечение ротавирусной кишечной инфекции состоит в поддерживающих мероприятиях:
Также используют общие иммуностимулирующие средства. Это препараты с интерферонами (защитными телами человека), которые усиливают собственный иммунитет. Они облегчают организму борьбу с вирусом, ускоряют выздоровление. Важно знать: интерфероны – лекарства нового поколения. Для того чтобы разрешить их для применения в педиатрии, необходима длительная апробация. Поэтому ряд интерферон содержащих веществ противопоказаны детям до 2-х лет. А вот лечение кишечной инфекции у взрослых иммуностимуляторами разрешено и эффективно, особенно при вирусной природе возбудителя.
Диета при кишечной инфекцииЧто можно есть при кишечной инфекции? Разрешается употребление тех продуктов, которые не вызывают брожения, не создают благоприятную среду для размножения вируса. К таким продуктам относятся:
Чего нельзя есть при кишечном вирусе:
Профилактика кишечных инфекцийПрофилактика острых кишечных инфекций состоит в формировании гигиенических навыков. Необходимо научить ребёнка браться за еду только после мытья рук с мылом и не тянуть пальцы в рот. К другим средствам профилактики относят обработку продуктов (мытьё, чистка), кипячение сырой воды (если в семье – заболевший ротавирусом, то необходимо отказаться от фильтрованной или другой сырой воды, перейти на кипячёную).
Кишечные инфекции и ротавирус легче предупредить, чем лечить. Необходимо следить за иммунитетом, выполнять гигиенические нормы. Тогда эпидемии ротавируса и других кишечных инфекций не будет. uplady.ru Кишечная инфекция у детей: симптомы и лечениеРебёнок жалуется на боли в животе, вялый, неактивный, его мучает тошнота, частый стул. Это подозрительные симптомы. Бейте в колокола – возникла вероятность кишечной инфекции. С заболеванием сталкиваются взрослые и малыши. Кишечная инфекция у детей обусловлена бактериями, которые попадая внутрь, поражают пищевод, приводят организм к интоксикации. Интоксикация характеризуется отравлением организма, приводящего к ослаблению. Кишечник ребёнка слабее взрослого и нуждается в срочном лечении. Симптомы заболеванияВыясните симптомы кишечной инфекции у детей. Признаки напрямую зависят от источников, приведших к заражению ребёнка. Варианты: дизентерия, эшерихиоз, сальмонеллёз, ротавирус.
Лечение кишечной инфекции у детейЛюдям, больным дизентерией, важно пройти курс терапии, составляющий до недели. В идеале пациенты придерживаются постельного режима, занимаются лечебной физкультурой. Правильно питайтесь – организм восстановится. Кушайте лёгкие блюда – суп, каша, варёная курица. Не забывайте о таблетках для восстановления, принимайте Фталазол 4-5 раз в день перед приёмом пищи (до недели). С эшерихиозом не допустимо увлекаться самолечением в домашних условиях. Требуется обратиться в больницу. Если решили лечиться самостоятельно, выбирайте курс длительностью до недели. Лечитесь антибиотиками – используйте Левомицетин. Применяйте по 0,5 грамм 4 раза в день за полчаса до еды. В тяжёлых случаях доза увеличивается до 1 грамма за раз. Сальмонеллёз передаётся через животных – свиньи, коровы, овцы, куры. Чаще заболевание возникает, когда ребёнок употребляет в пищу молоко, яйца. Заразиться можно от больного человека, бактерионосителя. Когда дети посещают занятия в школе, детском саду, непосредственно общаются между собой. Если один ребёнок болен, другой подцепит болезнь. С сальмонеллёзом боритесь промыванием желудка. Для восстановления работы кишечника принимайте препарат, помогающий лечению. Присмотритесь к Мотилиуму – стимулирует сокращение стенок кишечника. Применяйте 3 раза в день по 10 мг 2-3 дня.
РотавирусВялость ребёнка в течение дня, низкий аппетит, боли в животе, тошнота, – вы можете не подозревать, но малыш может быть болен ротавирусом. Необходимо узнайте симптомы, методы лечения у детей.
Пропейте курс препаратов. Для первого типа подойдут таблетки Лоперамид. Помогут выровнять стул, уменьшив частоту и объём. Второму типу лучше принимать Аципол – переваривает пищу, помогает усваиванию витаминов в организме. Третьему типу подойдёт антиген. Помогает функционированию кишечника, иммунной системе бороться с разными видами бактерий. Во внешней среде ежедневно дети контактируют с другими малышами. Вы не можете уберечь от общения. Частые профилактики не будут лишними. Если заметите у ребёнка признаки инфекции, дайте Фосфалюгель – поможет справиться с инфекцией, предотвратит её.
Ротавирус делится на виды. Их насчитывается 9, чаще встречаются первые три вида: А, В, С. Возбудителем у детей становится ротавирус группы А. Передаётся через вещи, предметы, пищу. Чаще проявляется осенью, зимой. Инфекция стоит на 2 месте после ОРВИ. Вирус отступает через 2-3 недели, слизистая оболочка окончательно восстановит функционирование через 8 недель. Лечение ротавирусаПридерживайтесь строгой диеты до момента полного восстановления организма. Исключите молочную продукцию, соки, напитки. Не забывайте принимать таблетки для улучшения работы кишечника. Можно употреблять Цефриаксон. Блокирует бактериальный процесс, приводящий к гибели ненужных микроорганизмов. Если не лечить заболевание, гастроэнтеритический процесс запустится до точки невозврата. При ротавирусной инфекции лучше пройти профилактику – она начинается, как лёгкая простуда – нежели потом лечить болезнь.
После ротавируса могут возникнуть проблемы с желудком, кишечником. Негативное последствие – снижение выработки ферментов пищевода. С ротавирусной инфекцией лучше не шутить – приводит к замедлению пищеварительных функций, ухудшению принятия пищи, гибели разновидности бифидобактерии. В кишечники проходит процесс брожения, гниения. Белый кал после ротавирусной инфекцииПосле инфекции белый кал – неудивительное следствие. Проявляется гастроэнтерит, желудочный и кишечный грипп, ослабление иммунной системы. Проявлением гастроэнтерита служит кишечная палочка и другие вирусы. Возникновение белого кала спровоцировано вредоносными бактериями, оставшимися в организме. Вывести их сразу невозможно. Они делают светлым кал до полной ликвидации бактерий. Сразу принимайте пробиотики – вернут калу естественный цвет, улучшат работу кишечника. Если начали лечение, не прекращайте – бездействие приводит к летальному исходу. Сколько лечиться, чтобы достичь полного выздоровления? Период обострения длится до 5 дней. На полное выздоровление приходится два-три месяца. Рекомендуется принимать Креон. Улучшает пищеварение, помогает организму бороться с вредоносными бактериями. Если ребёнок постоянно спит после ротавируса, не переживайте – организм перенёс стресс и на восстановление требуется время. Пройдет месяц-полтора и ребёнок вернётся к активной жизни. Признаки кишечной инфекции у ребёнкаРаспознать заболевание можно по интоксикации организма, температуре, головным болям, слизистыми выделениями с гноем и кровью. Различают виды кишечной инфекции:
Чаще малыш заражается через воду, продукты, немытые руки, грязные игрушки, контакты с детьми. Ребёнок со слабым иммунитетом подвергается заражению. Заболевание проявляется в летний, осенний период, когда факторов для заражения много. Родители должны оберегать ребёнка, внимательно следить за его действиями, чтобы не тянул грязные руки в рот, перед приёмами пищи мыл руки, продукты, которые собирается употребить. Острые кишечные инфекции у детейИнфекция стоит на 2 месте после респираторного вида. Причины:
Острая кишечная инфекция у детей зависит от возбудителей, способа поражения кишечника, количественного состава токсинов, поступления в кровь бактериальных веществ. Симптомы у ребёнка: слабость, вялость, боли в животе, температура. Пищеварительный тракт состоит из двенадцатиперстной кишки. Через ротовую полость в кишку попадают вредные элементы. Слюна служит защитным барьером, отделяющим полезные вещества от плохих. Но функционированности не хватает для предотвращения негативного процесса. Родителям необходимо следить за детьми. Увидели у ребёнка проявления заболевания – немедленно давайте таблетки Цефтриаксон. Если лекарства не помогают, вызывайте врача – пролечитесь в больнице.
После кишечной инфекции допускаются осложнения, сопровождающиеся отдышкой, почечной недостаточностью. Сохраняется в организме моча, способствующая недостаточному функционированию органов. Холодные процедуры влияют на инфекции. Делайте ребёнку клизмирование – проблема будет проходить. Для результативности лечения рекомендуется применять препарат Ремантадин. Строение лекарства помогает быстрее восстановить организм. Препарат рекомендуется для профилактики. Если употребите Ремантадин на ранней стадии, может не пойти проявление заболевания. Сколько лечится кишечная инфекцияОбострение проходит в течение 3-4 дней. Полностью зараза выводится из организма через месяц-два. Необходимо правильное лечение, соблюдение рекомендаций:
Противоэпидемические мероприятия в очаге:
Понятие о раневых инфекцияхИнфекция проявляется, когда в рану попадают микробы. Ранка воспаляется, образуется гной с сыпью. Организм в состоянии бороться с инфекциями самостоятельно. В лёгкой форме ранения при дальнейшей стерилизации раны бактерии не образуют гной. Появление инфекции зависит от установленных факторов. Микробы поселяются в привычной среде обитания. Если ребёнок занёс инфекцию, значит не придерживался правил личной гигиены, а вы неправильно простерилизовали рану. Дело может быть в слабом иммунитете малыша. Желательно периодически укреплять иммунитет. Помогут ребёнку витамины – через пару недель иммунитет окрепнет.
Если рука случайно побывает в воде, грязи, заражение гарантированно. Обнаружатся грибок, палочка под микроскопом. Самое страшное – риск подхватить столбняк при острой форме. Болезнь поражает нервную систему, нарушает работоспособность сердца и дыхания, история болезни может закончиться печально. Принимайте таблетки от столбняка, в дальнейшем старайтесь не допустить его появления. Лечение кишечной инфекцииКатегории пациентов к госпитализации:
Должна быть диета у ребёнка. Грудничкам дают некалорийные смеси. Детям постарше пюре, овощи (тыква, морковь), сухарики, суп из овощей, каши, варёное мясо, йогурт, творог, кефир, фрукты (яблоки, бананы, груши, лимон) и пить побольше воды. Жидкости употребляйте больше – она способствует выводу из организма ненужных веществ. При плохом самочувствии желательно употребление марганцовки. При повышенной потери жидкости рекомендуется выпивать в день по 2 литра воды. Если вода не помогает очистить организм, используйте клизмирование. Если не поможет, обратитесь срочно в больницу. Чем лечить кишечную инфекцию:
Рекомендуется принимать препарат Хилак форте. Сестринский процесс при кишечных инфекцияхСестринский процесс – термин в медицине, направленный помощь пациенту. Процесс называют сестринским уходом. Этапы:
Медсестры ухаживают за пациентами, помогают, контролируют, заполняют больничный лист. Больше подвергаются заражению. Для предотвращения инфекции, осуществляется изоляция больных. Ежедневно дезинфицируется палата, персонал ходит в марлевых повязках, используется защитная одежда, стерилизуется оборудование.
Медсестра заботится, чтобы пациенты с симптомами кишечной инфекции и идущие на поправку не оказались в одной палате. У людей больных на кишечные инфекции развиваются психосоматика, кровотечение. Пациент становится возбуждённым, тревожным. Явление похоже на бред в связке с галлюцинациями. Отличия между бредом и галлюцинациями: в первом случае человек спокойно лежит и разговаривает в бессознательном состоянии, во втором – к нему приходят видения, пациент становится невменяемым. Если происходит рецидив, больного приводят в чувство с помощью наркотических препаратов. Если через 6 часов вирусная инфекция не прекращается, переходя в кровотечение, больной не ест, не пьёт, не двигается, ему делают переливание. При отсутствии осложнении через 10 дней разрешается сидеть, через 15 дней – ходить. Полностью вылечить пациента можно через месяц. Это время соблюдается постельный режим. Долгое время после очистки и переливания больной жалуется на отсутствие аппетита. Через неделю он сможет нормально питаться. На протяжении месяца придерживайтесь специальной диеты – рекомендуются лёгкие супчики, кашки. При нарушении режима состояние ребёнка ухудшается, появляется риск летального исхода. Если следовать перечисленным советам, можно вылечиться, уберечь малыша от проблемы. gastrotract.ru |