|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Лейкоциты в мазке у женщин при беременности нормаМазок на флору у женщин на ранних и поздних сроках беременности: норма лейкоцитов, причины повышения, лечениеВо время вынашивания ребенка здоровью женщины уделяется особое внимание. Для своевременного выявления и предотвращения развития заболеваний беременные периодически сдают различные анализы и проходят обследования. Одно из необходимых исследований – мазок на флору. Основной показатель анализа – уровень лейкоцитов. Почему в мазке может быть большое количество лейкоцитов?
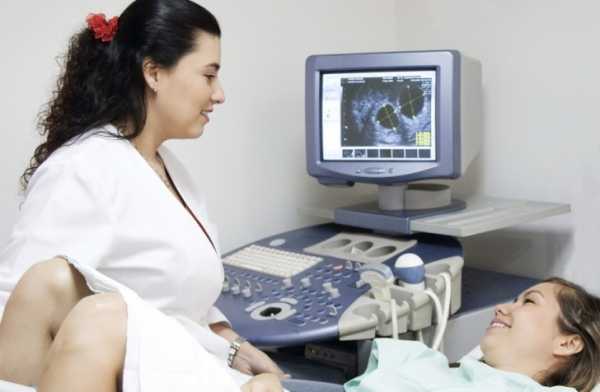
Мазок на флору у женщинЛейкоциты – это белые кровяные клетки, основная функция которых заключается в защите организма от патогенных агентов (внутренних и внешних). При проникновении инфекции лейкоциты начинают активно размножаться, поглощая чужеродные клетки и блокируя распространение инфекции. По тому, сколько лейкоцитов в гинекологическом мазке на флору, специалист оценивает состояние мочеполовой системы женщины. Показания для сдачи анализаМазок на флору является стандартным анализом, который проводит врач-гинеколог при осмотре половых органов женщины. Процедура подразумевает взятие небольшого количества биоматериала из влагалища, уретры и шейки матки. Анализ назначают в следующих ситуациях:
Во время беременности мазок на флору сдают в соответствии с медицинским планом обследования беременной. Однако внеочередной анализ нужно сдать при наличии:
Подготовка к анализу, частота сдачиДо беременности мазок на флору нужно сдавать в середине менструального цикла (примерно между 10 и 20-м днем). После зачатия анализ берут в любой день месяца. При подготовке к исследованию необходимо соблюдать следующие требования:
Периодичность сдачи анализа до беременности зависит непосредственно от состояния здоровья женщины. Если ее ничего не беспокоит, мазок рекомендуют делать 1 раз в 6 месяцев. В период вынашивания малыша частота сдачи также зависит от медицинских показателей беременной. Здоровой женщине анализ назначают трижды: при постановке на учет, в 30 недель и после 36 недели (по решению врача). Расшифровка и показатели нормыМазок оценивается по следующим показателям: количество лейкоцитов, клеток эпителия, слизи, наличие ключевых клеток, дрожжевых грибков, гонококков, трихомонад и пр. Специалист делает расшифровку на основании медицинских норм содержания каждого элемента в материале. В зависимости от установленных количественных показателей ставится предварительный диагноз. Много лейкоцитов указывает на наличие в половых путях воспалительного процесса или инфекции. Малое содержание лейкоцитов наблюдается при сбоях гормональной системы и у женщин, которые длительное время не имели половых отношений. Повышенное содержание слизи также говорит о воспалении или инфицировании. Дрожжи и другая патогенная микрофлора появляются при мочеполовых заболеваниях. Незначительное количество грамположительных палочек, палочек Додерлейна и лактобацилл наблюдается при нарушении внутренней флоры во влагалище. В таблице представлены нормы лейкоцитов и других показателей мазка на флору.
Причины повышения лейкоцитов при беременностиЛейкоциты в мазке при беременности немного повышаются. Общепринятой нормой считается показатель от 0 до 10. Однако в период вынашивания ребенка количество данных клеток во влагалище может быть до 15-25 (если при этом женщина не жалуется на состояние здоровья, а остальные показатели остаются в норме). В шейке матки и уретре показатели всегда должны быть в общих нормах. Незначительное увеличение уровня лейкоцитов объясняется изменением гормонального фона и повышенной чувствительностью к внутренним и внешним факторам. Повышение лейкоцитов у беременной происходит также при несоблюдении требований подготовки к анализу, после сильного стресса, вследствие механического повреждения слизистой (например, во время активного секса), при различных заболеваниях мочеполовой системы.
Возможные патологии, которые могут быть причиной увеличения уровня лейкоцитов в биоматериале:
Дополнительные методы диагностики при повышении лейкоцитовЕсли был выявлен повышенный уровень лейкоцитов, врачи должны назначить дополнительные исследования. Диагностика направлена на подтверждение диагноза и уточнение степени воспаления.
Используются следующие диагностические методы:
Лечение в зависимости от причиныВоспаление мочеполовых путей является угрозой для беременности и здоровья плода, поэтому нельзя заниматься самолечением и злоупотреблять средствами народной медицины. Терапия во время беременности имеет свои особенности, поскольку список разрешенных препаратов и процедур строго ограничен. Принципы лечения напрямую зависят от причин повышения лейкоцитов. Мочеполовая инфекцияТерапию проводят в зависимости от вида выявленной инфекции и степени ее распространения. На ранних сроках беременности отдают предпочтение местным препаратам. Женщине назначают вагинальные свечи или тампоны с лекарственным средством. Однако при появлении в мазке лейкоцитов более 40-50 применяются антибиотики независимо от периода беременности. В первом триместре возможно применение лекарств на основе пенициллина (Флемоксин, Амоксициллин). Со второго триместра беременности назначают Эритромицин или Азитромицин. Вагинальный кандидозКандидоз или молочница – наиболее распространенная патология во время вынашивания ребенка. Заболевание устраняют при помощи вагинальных свечей, кремов и таблеток. Средства снижают жизнеспособность грибков и снимают зуд. 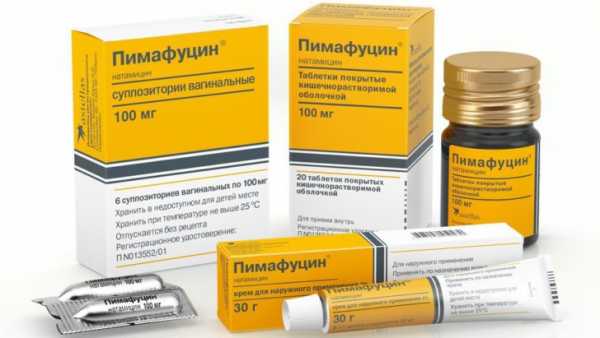 В первом триместре рекомендуют использовать свечи и мазь Пимафуцин и Полижинакс (см. также: инструкция по применению свечей «Пимафуцин» при беременности). На поздних сроках допускает применение таблеток для перорального применения Пимафуцин, вагинальных таблеток Клотримазол и Тержинан (рекомендуем прочитать: применение таблеток «Клотримазол» при беременности). Длительность лечения составляет от 10 до 14 дней. Однако при необходимости терапевтический курс продляют до 20 суток. Также на время лечения рекомендуют исключить из рациона сладости и продукты, содержащие дрожжи. Трихомониаз, уреаплазмоз, микоплазмоз, хламидиозПри беременности инфекции могут привести к выкидышу или преждевременным родам. Как правило, инфекционные агенты не проникают через плаценту к плоду, но вызывают патологии у новорожденного при инфицировании через родовые пути. Схема терапии зависит от степени поражения организма беременной и вида инфекции. Например, микоплазмоз не требует срочной терапии при обнаружении в анализах менее 100 единиц возбудителя. Лечение подразумевает прием антибиотиков, поэтому его начинают со второго триместра. Лекарства подбирают индивидуально. Принципы терапии описаны в таблице.
Нарушение микрофлоры влагалищаНарушение микрофлоры влагалища чаще всего становится следствием патологических процессов, происходящих в организме, поэтому восстановление флоры проходит за несколько этапов:
Для сокращения колоний патогенной микрофлоры применяют местные антисептики, например Мирамистин. После устранения причины нарушения баланса флоры влагалища женщинам назначают вагинальные свечи и тампоны с лакто- и бифидобактериями (Лактобактерином, Ацилакт). Для повышения иммунитета рекомендуют пить витамины и придерживаться норм правильного питания. Терапия продолжается от 14 до 30 дней. Гонорея и герпесГонорею и герпес при беременности лечат в том случае, если выявлен высокий риск инфицирования плода и развития осложнений у будущей мамы. Гонорею лечат во 2 и 3 триместрах антибиотиками. Как правило, назначается короткий курс терапии Эритромицином, Азитромицином или Цефтриаксоном.
При герпесе рекомендуют местные средства в форме мазей. Беременным допустимо использовать Зовиракс. При тяжелом течении заболевания применяют противовирусные препараты, содержащие интерферон. Последствия высоких лейкоцитов для ребенкаСами лейкоциты, выявленные в организме матери, не влияют на развивающийся плод. Опасность представляют причины, которые привели к их повышению. Однако при правильном лечении и соблюдении всех рекомендаций специалиста лейкоцитоз проходит незаметно для малыша. Несвоевременная терапия приводит к следующим последствиям:
У будущей мамы отсутствие терапии вызывает осложнения во время родового процесса и после родов. Недолеченная инфекция способна привести к гнойным воспалениям половых органов, разрыву шейки матки во время родоразрешения, образованию опухолей, формированию спаек.
Меры профилактикиПолностью оградить себя от воспалительных процессов во время беременности невозможно. В этот период иммунная система женщины становится очень уязвимой, поэтому проявляются различные скрытые патологии. Например, грибок рода Кандида постоянно находится в организме, но активизируется при снижении общего и местного иммунитета. Для снижения вероятности заболеваний в период гестации необходимо:
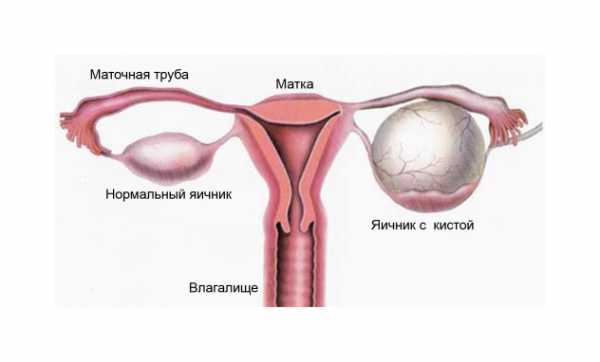
Поделитесь с друьями! vseprorebenka.ru Повышенные лейкоциты в мазке при беременностиМазок на флору отражает состояние влагалища, шейки матки и мочеиспускательного канала. Кроме уровня полезных и патогенных микроорганизмов, при этой диагностике проводится подсчет количества лейкоцитов. Поскольку именно эти клетки сигнализируют о наличии инфекции в организме. Повышенные лейкоциты в мазке при беременности не должны оставаться без внимания. Содержание статьи Лейкоциты — белые клетки крови — несут ответственность за защиту организма от различных инфекций (вирусов, бактерий, патогенных микроорганизмов). В идеале любая бактерия-нарушитель сразу уничтожается клетками-защитниками. Если возбудителей инфекции слишком много, появляется необходимость в увеличении количества лейкоцитов в месте поражения. При их устранении клетки крови разрушаются. Возникает воспалительная реакция, которая проявляется отеком, покраснением, повышением температуры. При постановке на учет женщина проходит полное диагностическое обследование организма и посещает необходимых специалистов. Поскольку новое состояние затрагивает все органы, меняет гормональный фон и снижает иммунитет, возможно обострение хронических или развитие скрытых патологических процессов. На это укажет уровень лейкоцитов в мазке и в других анализах. Степени чистоты влагалищного мазка на флору распределяются следующим образом:
При 3 и 4 степени определяют причину инфекции и при необходимости проводят лечение. Если не устранить воспалительный процесс, возможно проникновение бактерий в полость матки и заражение околоплодных вод и плода, что неминуемо приведет к выкидышу или к преждевременным родам. Во время беременности организм активирует защитные механизмы, поэтому небольшое повышение количества лейкоцитов в мазке является допустимым (10-15 единиц в поле зрения). Но это не значит, что произошло какое-либо заражение. Под действием эстрогенов повышается кислотность влагалища, которая блокирует развитие патогенной флоры, привлекая небольшое количество лейкоцитов. Появление и прогрессирование количества лейкоцитов в мазке всегда говорит о присутствии очага инфекции. В основном это сигнал о наличии заболеваний мочеполовой системы. К ним относят:
Также при изменении уровня pH начинается активное размножение кандидозных грибков (молочница), которые до зачатия присутствовали, но сдерживались защитными механизмами организма. В некоторых случаях причиной повышения лейкоцитов в мазке на флору является дисбактериоз кишечника или влагалища (подавление молочно-кислых бактерий условно-патогенными микроорганизмами). Половые инфекции и венерические заболевания тоже обнаружат себя во всех видах анализов (мазок, моча, кровь). Уреаплазмы, микоплазмы, гонорея и герпес с наступлением беременности начнут проявлять свое присутствие в организме с максимальной активностью. К неинфекционным причинам повышения лейкоцитов в мазке относят:
Лечение назначается только после установления причины внезапного роста лейкоцитов. При выявлении инфекции назначается общая или местная антибактериальная терапия. Учитывая особое состояние женщины, изначально предпочитают местные препараты — противовоспалительные травяные ванночки и спринцовки, или обработку влагалища антисептическими растворами. И только при отсутствии результата назначается общее лечение. Патогенные микроорганизмы в большом количестве (гонорея, сифилис, трихомонады) представляют реальную угрозу для мамы и малыша, поэтому требуется курс приема антибиотиков (Азитромицин, Эритромицин) и вагинальных свечей или растворов (Хлоргексидин, Хлорофиллипт). Несмотря на возможный риск для плода, отказываться от подобного лечения не стоит. Даже если женщина не испытывает дискомфорта, и беременность протекает нормально, не устраненная инфекция рано или поздно даст знать о себе различными осложнениями. При молочнице рекомендованы противогрибковые свечи (Клотримазол, Пимафуцин, Полижинакс). Курс ограничивается 10-14 днями. При хроническом кандидозе в течение беременности возможно вторичное проявление заболевания. Крайне важно, чтобы на момент родов эти грибки находились в подавленном состоянии. При дисбактериозе влагалища назначаются свечи с противовоспалительным эффектом (Гексикон, Бетадин, Полижинакс). Параллельно можно использовать средства народной медицины — спринцевания или ванночки с шалфеем, зверобоем, ромашкой. Генитальный герпес во время беременности не всегда нуждается в лечении. Лишь в крайних случаях, при прогрессировании вируса назначается мазь Зовиракс. priberemennosty.ru повышенные и нормальные показатели, причины патологии, особенности лечения и дополнительная диагностикаВо время вынашивания ребёнка женский организм перестраивается, это касается всех его органов и систем. И если у одних этот процесс проходит относительно легко, то у других начинают обостряться хронические заболевания или «всплывают» патологии, которые не проявлялись ранее. Наличие аномалии часто определяется по влагалищному мазку, а именно по повышенному содержанию во слизи лейкоцитов. Роль лейкоцитов во влагалищной слизиЛейкоциты — это микроскопические клеточки крови белого цвета. Но они являются главными защитниками организма, поскольку предназначены для борьбы с инфекцией (любые бактерии, вирусы, грибки и пр.). Назначение лейкоцитов — быстро устранить проникшего паразита и вывести его из организма. Если же чужеродных агентов оказывается слишком много, то, соответственно концентрация белых кровяных клеток на этом участке также возрастает.
 Лейкоциты в организме предназначены для борьбы с различными чужеродными агентами В определённом количестве лейкоциты представлены и во влагалище — входят в состав слизи на его стенках. Здесь они также выполняют свою защитную функцию, которая приобретает особую важность в период беременности. Каким образом определяется уровень лейкоцитов в мазке у будущей мамыВ гестационный период каждая женщина сдаёт анализы на влагалищную микрофлору — у неё производится забор мазка. Происходит это не вовсе при каждом посещении женской консультации, а в определённое время: вначале при постановке на учёт (всестороннее обследование организма), а затем в последнем триместре на сроке примерно 30 недель (на этапе подготовки к родам).
 Мазок из влагалища в обязательном порядке берётся при постановке на учёт при беременности и незадолго до родов Естественно, если состояние женщины вызывает опасения, у врача есть подозрения на наличие каких-либо заболеваний, то забор гинекологического материала производится чаще — по мере необходимости. Для забора материала медик использует стерильные одноразовые инструменты. Слизь переносится на стекло, которое после подсыхания отправляется в лабораторию. Там сотрудники окрашивают мазки определёнными составами и рассматривают под микроскопом. В ходе такого исследования подсчитывается количество лейкоцитов, а, кроме того, патогенных и условно-патогенных микроорганизмов.  В лаборатории мазок окрашивается специальным составом и изучается под микроскопом Как подготовиться к процедуреЧтобы анализ влагалищной слизи показал правильные результаты, будущая мама должна правильно к нему подготовиться:
Результат исследованияПолученные результаты анализа влагалищной слизи, конечно, расшифровывает лечащий врач, но женщина может ознакомиться с существующими нормативными данными. Так, выделяется 4 степени чистоты мазка. Таблица: степени чистоты влагалищного мазка
Вообще, во влагалищном мазке нормой считается количественное содержание лейкоцитов 1 и 2 степени, то есть до 10 единиц. Однако в период беременности это нормативный показатель несколько увеличивается и может достигать 20 единиц. Если же данный маркер повышен, то, скорее всего, речь идёт о воспалительном процессе, его необходимо диагностировать и незамедлительно устранить.
Причины повышения лейкоцитов во влагалищеПовышение числа лейкоцитов во влагалищном мазке у беременной укаывает на протекающий инфекционный процесс. Причём чем выше титр белых кровяных клеток, тем, соответственно, воспаление сильнее. Самая вероятная причина лейкоцитоза — это патологии мочеполовой системы (в этом случае уровень лейкоцитов обычно сильно превышает норму), вызванные, в основном, бактериальной инфекцией:
 Высокие лейкоциты чаще всего бывают при воспалительном заболевании женских органов, например, при кольпите
В отдельных случаях лейкоцитоз у беременных обусловлен прочими факторами (при этом уровень белых кровяных телец, как правило, не столь высокий):
Видео: почему при беременности наблюдается лейкоцитоз (объясняет врач Елена Березовская)Опасные последствия лейкоцитозаБезусловно, повышенный уровень лейкоцитов в мазке нельзя оставлять без внимания, даже если заболевание совсем не проявляет себя, не доставляя женщине дискомфорта. Это вполне может спровоцировать осложнения: внутриутробное инфицирование плода с развитием у него патологий, выкидыш либо преждевременные роды. Если инфекцией поражены родовые пути, то при появлении на свет малыш наверняка заразится имеющимся у мамы заболеванием, ведь его иммуннитет ещё недостаточно развит и не в силах сопротивляться патогенным микроорганизмам. Дополнительная диагностика при лейкоцитозе влагалищаПосле того, как в гинекологическом мазке зафиксировано превышение количества лейкоцитов, врач назначает беременной дополнительное обследование для диагностики заболевания:
Фотогалерея: методы дополнительной диагностики при лейкоцитозе влагалищной слизи
Методы леченияЧтобы нормализовать уровень лейкоцитов во влагалищной слизи, конечно же, необходимо устранить проблему, которая спровоцировала подобное состояние. Терапия будет совершенно разной в зависимости от выявленного заболевания.
Таблица: применяемые у беременных химические препараты
 В зависимости от выявленного заболевания врач назначит беременной необходимые медицинские препараты После применения антибактериальной терапии на заключительной стадии лечения беременной желательно восстановить влагалищную микрофлору. Для этой цели применяются свечи, содержащие лактобактерии: Ацилакт, Лактобактерин, Бифидумбактерин. Видео: антибиотики при беременности (рассказывает врач-гинеколог)Рецепты народной медициныЕсли у беременной не обнаружено серьёзных отклонений и при этом уровень лейкоцитов превышен незначительно, на помощь ей могут прийти народные рецепты (обязательно предварительное согласование с лечащим врачом).
 Если нет серьёзного заболевание, то улучшить состояние женщины помогут тёплые сидячие ванночки с травами
Профилактические мерыЧтобы избежать воспаления половой сферы и прочих проблем, которые проявляются повышением лейкоцитов во влагалище, будущей маме следует соблюдать некоторые несложные меры:
В гестационный период женщине необходимо пройти множество разных анализов и обследований. Важную роль играет гинекологический мазок. Лейкоциты во влагалищной слизи могут указать на наличие имеющегося заболевания. Его обязательно следует диагностировать и пролечить, чтобы избежать пагубных последствий для мамы и малыша. medvoice.ru О чем говорят лейкоциты в мазке у беременныхЛейкоциты в мазке у беременных определяются неоднократно в течение беременности. Первый анализ производится при постановке на учет по беременности. В норме во влагалищном мазке содержится некоторое количество лейкоцитов. www.baby.ru какие нормы, и что делать, если повышены / Mama66.ruВ период вынашивания младенца каждая женщина проходит множество различных обследований и анализов, одним из которых является гинекологический мазок и исследование полученного материала. Лейкоциты в мазке при беременности являются одним из важных показателей, поскольку при наличии определенных заболеваний сферы гинекологии их количество может увеличиваться.  При увеличении показателей врач должен установить причину этого явления, после чего назначить необходимое лечение, учитывая сроки беременности и состояние будущей матери, а также чувствительность микроорганизмов, вызвавших воспалительный процесс, к определенным видам лекарственных препаратов. Что является нормой?Исследование гинекологического мазка является эффективным методом определения уровня работы женских половых органов и репродуктивной системы в целом. Исследование количества лейкоцитов в мазке при беременности позволяет врачу определить наличие отклонений, воспалительных процессов и различных заболеваний. В период беременности забор мазка на лейкоциты в обязательном порядке проводится:
Если при первом исследовании имелись отклонения от нормы или в дальнейшем возникли осложнения и появились признаки заболеваний, то забор мазка из влагалища может проводиться чаще.
Когда появляются лейкоциты в мазке у женщин?При обычном состоянии женского организма (без развивающейся беременности) лейкоциты в мазке могут появиться и достигнуть высокой концентрации в следующих случаях:
Объясняется это тем, что многие виды инфекционных возбудителей могут передаваться обычным контактным и бытовым способом, например, при пользовании общими вещами, несоблюдении правил личной интимной гигиены. Забор мазка у девственниц проводится обычным способом, но вместо гинекологического зеркала врач использует специальный тонкий зонд, вводимый в отверстие девственной плевы.  При обнаружении в мазке высокого числа лейкоцитов обязательно проводятся дополнительные обследования и забор специальных анализов, поскольку установить заболевание по результатам мазка в большинстве случаев невозможно, так как анализ имеет ограниченную диагностическую ценность. Лейкоциты в мазке у беременной женщиныНередко случается, что лейкоциты в мазке при беременности составляют 20-25 единиц, то есть являются повышенными. Чаще всего это результат какой-либо инфекции, и совсем необязательно, что женщина заразилась ею совсем недавно или в период текущей беременности. Во время вынашивания младенца работа иммунной системы сильно ослабевает, что необходимо для сохранения плода, но вместе с этим снижаются и все защитные функции организма, а, значит, он становится более уязвимым. На фоне такого состояния часто начинают обостряться многие скрытые заболевания, о которых женщина могла даже не знать. Лейкоциты в мазке при беременности могут достигать высоких показателей – 30-40 единиц при наличии у женщины таких заболеваний, как микоплазмоз, генитальный герпес, уреаплазмоз, сифилис или гонорея и прочих заболеваниях, передающиеся половым путем. Вызвать сильное повышение лейкоцитов в анализе могут воспалительные процессы и обычная молочница (кандидоз), которая у беременных из-за сильного снижения иммунитета встречается часто. Вагиноз – также увеличивает концентрацию лейкоцитов, из-за нарушения нормальной влагалищной микрофлоры. Как снизить уровень лейкоцитов в мазке?Прежде чем лечить повышенные лейкоциты в мазке при беременности, необходимо установить их причину и подобрать соответствующую терапию. Самостоятельно лечиться в этом случае нельзя, необходимо проконсультироваться с врачом. Оставлять проблему без внимания не стоит, поскольку это может стать угрозой для жизни будущего малыша. Лечение повышенного числа лейкоцитов в мазке при беременности может быть разным и будет зависеть от характера заболевания. Народная медицина рекомендует множество способов приведения влагалищной микрофлоры в норму, например, спринцевания отварами ромашки, красного корня, коры дуба, зверобоя, раствором сока листьев алоэ. Отличные результаты показывает спринцевание специально подготовленным раствором хлорфиллипта.  Врач может порекомендовать народные средства, но может назначить и антибиотики, а также введение специальных влагалищных свечей, таких как тержинан, пимафуцин, полижинакс. В любом случае перед назначением определенной терапии врач проведет дополнительное подробное обследование, чтобы направить медикаментозное воздействие не только на восстановление микрофлоры, но и на устранение причины, вызвавшей нарушение. Есть мнение, что если обнаружение высокого числа лейкоцитов при исследовании мазка не сопровождается какими-либо выраженными симптомами, то и лечение проходить не нужно. Но если не проводить терапию или лечить заболевание неправильно (несвоевременно), это может привести к осложнениям, в том числе и угрозе прерывания беременности на любом сроке. Кроме этого, сам процесс инфицирования на развивающемся малыше отражается негативно, а на позднем сроке может стать показанием к проведению кесарева сечения. В процессе естественных родов, если родовые пути инфицированы, ребенок сразу заражается имеющимся заболеванием, принимая на себя болезнетворные микроорганизмы, противостоять которым его иммунная система еще не сможет. Поэтому при появлении такой проблемы, необходимо следовать указаниям врача и не отказываться от проведения лечения. Автор: Ирина Ваганова, врач Полезное видео: как подготовится к родамСоветуем почитать: Лейкоциты в моче при беременности mama66.ru Норма и повышенное количество лейкоцитов в мазке при беременностиКровь не зря называют ценнейшей жидкостью, которая наравне со всеми остальными составляющими обеспечивает нормальное функционирование человеческого организма. Да и состоит кровь также из множества элементов, каждый из которых выполняет свою архиважную для жизни и здоровья функцию. Один из таких элементов – это лейкоциты, или белые кровяные тельца, – один их форпостов иммунной системы человека. Именно лейкоциты ответственны за способность и активность организма противостоять болезнетворным микроорганизмам, помогают человеку справляться со всеми вызовами, которые бросают ему враждебные вирусы и инфекции. Так, лейкоциты вырабатывают специальные ферменты, которые разрушают чужеродные и опасные для организма микроорганизмы. А некоторые из форм лейкоцитов даже вырабатываю специальные антитела – они поражают все инородные формы жизни, которые попадают на слизистые оболочки, органы и ткани человека. Тем самым лейкоциты выполняют ответственнейшую функцию: являются индикатором в случае возникновения в организме воспалительного процесса, сигнализируют о заболевании и дают возможность вовремя начать адекватное лечение – после установления причины, вызвавшей увеличение лейкоцитов в крови. Сдавая соответствующие анализы, позволяющие установить уровень лейкоцитов, человек получает возможность определить наличие заболевания уже на начальном его этапе. И особо важным это становится для женщины в период беременности: анализы на уровень лейкоцитов в этот период сдаются неоднократно. Один из таких анализов – это отбор влагалищного мазка, в котором затем высчитываются количество лейкоцитов. Первый такой анализ показано провести уже сразу при взятии беременной на учет. Во влагалищном мазке некоторое количество лейкоцитов уже в принципе присутствует изначально. Определяется их наличие посредством микроскопа, при большом увеличении. В норме лейкоциты в мазке при беременности должны присутствовать в количестве 10-20 единиц. Если же по изучению мазка уровень лейкоцитов наблюдается повышенный, это однозначно свидетельствует о протекании в организме какого-либо воспалительного или инфекционного процесса. И чем выше уровень лейкоцитов, тем этот процесс сильнее выражен и тем острей он протекает. Определение количества лейкоцитов в мазке при беременности – это только первый этап: он позволяет лишь выявить наличие в организме болезненного процесса. А вот чем именно он вызван, придется устанавливать в ходе дополнительных анализов, которыми могут быть бактериологический посев, иммунологические исследования, ПЦР (полимеразная цепная реакция). Не обязательно лейкоциты в мазке при беременности, точнее, повышенный их уровень, свидетельствуют о том, что заражение пришлось именно на период вынашивания ребеночка. Поскольку во время беременности иммунитет женщины немного снижен в связи с перестройкой всего организма, могут дать знать о себе инфекции, которые «поселились» в организме еще до наступления беременности. Просто до этого момента заболевание протекало в скрытой форме, а нынче, когда иммунная система работает не «в полную силу», о их наличии женщина узнает благодаря лейкоцитам в мазке. Лейкоциты в мазке при беременности становятся поводом для констатации присутствия какой-либо из инфекций влагалища. Это может быть кандидоз, или молочница, встречающаяся у беременных чаще, чем у остальных женщин; может быть вагиноз или кольпит. Также лейкоциты в мазке при беременности могут быть симптомом одного из заболеваний, передающихся половым путем: сифилиса, гонореи, уреаплазмоза, генитального герпеса – всего насчитывается свыше 20 инфекций, которые классифицируются, как ЗППП. Во время беременности опасность любой из инфекций влагалища возрастает в разы. А значит, по выявлении лейкоцитов в мазке и установлении четкой причины, чем повышение их уровня было вызвано, требуется в обязательном порядке пройти соответствующую терапию. Конечно же, лечение врач назначает с учетом и срока беременности, и после оценки эффективности лечения показанными в том или ином случае препаратами. Если же возбудитель выявить невозможно, или же местное лечение не дает необходимых результатов, врачом назначается антибиотикотерапия – если ее позволяет срок беременности. Многие будущие мамы отказываются от лечения антибиотиками: им кажется, что если они не ощущают каких-то неудобств в связи с повышенным уровнем лейкоцитов в мазке, а беременность протекает нормально, то и лейкоциты в мазке при беременности не представляют особой угрозы. И совершенно напрасно: воспалительный процесс и не устраненная инфекция в будущем могут оказать очень плохую услугу – спровоцировать осложнения беременности или даже значительно повысить риск преждевременного прерывания беременности. Ну, а то, что инфекция негативно сказывается на малыше, и вовсе говорить не стоит. Да, и нужно учитывать: при появлении на свет ему придется пройти через инфицированные родовые пути – если инфекция вовремя не будет устранена. Специально для beremennost.net – Татьяна Аргамакова beremennost.net Лейкоциты в мазке при беременностиЛечение повышения лейкоцитов в мазке при беременностиПри выборе определенной терапии врач учитывает состояние женщины. Важно определить срок беременности и чувствительность микроорганизмов к препаратам. Для устранения молочницы применяются специальные противогрибковые средства. Это может быть Пимафуцин, Нистатин и Залаин. Препараты являются абсолютно безопасными для плода. Для устранения молочницы рекомендуется применять медикаменты местного использования. Если наблюдается уреаплазмоз или гонорея, вопрос о лечение обсуждается в индивидуальном порядке. Терапия должна проводиться только лишь в том случае, если есть высокий риск осложнений и инфицирования ребенка. Применяются такие препараты как Цефтриаксон, Азитромицин и Эритромицин. Аналогичные медикаменты доказали свою эффективность и при сифилисе. Если воспалительный процесс был обнаружен в период беременности, лечение проводится в два этапа. Сначала необходимо провести специфическую терапию, а после в период с 20 по 24 неделю используется профилактическое лечение. Для устранения генитального герпеса не рекомендуется применять какие-либо препараты. Они используются только лишь в том случае, если положительный результат для матери выше возможного риска для малыша. Обычно применяются специальные мази. Чаще всего применяется Зовиракс. ЛекарстваМедикаментозное лечение подбирается в зависимости от причины, по которой развился воспалительный процесс. Для устранения молочницы широко применяются такие средства как Пимафуцин, Нистатин и Залаин.
Для устранения гонореи, уреплазмоза и сифилиса используют Цефтриаксон, Азитромицин и Эритромицин.
Для борьбы с генитальным герпесом применяется мазь Зовиракс. Ее нужно наносить на внешние половые органы 4-8 раз в сутки. Используется с осторожностью после одобрения лечащего врача. Длительность лечения 7-10 дней. Противопоказания: гиперчувствительность. Побочные действия: жжение, зуд. Народное лечениеНародные методы лечения всегда отличались своей безопасностью и эффективностью. Но, несмотря на это, беременной девушке принимать их нужно с осторожностью. Лечение парафином. Приобрести данный компонент можно в любой аптеке или косметологическом магазине. Необходимо взять 400 грамм парафина и растопить его в специальной алюминиевой посуде. После чего лечь на спину и смочить небольшой кусочек марли в растопленном средстве. Затем смазывается низ живота. После чего на него укладывается полиэтилен и все укутывается теплым одеялом. Лежать в таком положении необходимо до тех пор, пока парафин полностью не остынет. Курс лечения составляет 7-10 дней. Облепиховое масло. Необходимо взять 10 грамм этого ингредиенты и измельчить в него пчелиный воск. После чего поставить кружку с масло и воском на водяную баню. Как только воск начнет таять, сюда добавляется 3 грамма сосновой смолы. Все это перемешивается и растапливается. Необходимо учитывать тот факт, что средство ни в коем случае не должно кипеть. В конечном итоге получается однородная масса. Ее нужно будет разлить в формочки для льда и остудить. Объем одной свечки не должен превышать столовой ложки. Когда все будет готово, руки тщательно моются с мылом и полученному средству придается обтекаемая форма. Свечи вставляются на ночь. Курс лечения составляет 20-40 дней. [23], [24], [25], [26], [27], [28], [29], [30], [31] Лечение травамиВосстановить микрофлору влагалища вполне можно с использование народной медицины. В качестве лечебных трав рекомендуется отдавать предпочтение листьям алоэ, зверобоя, ромашке, коре дубу и красному корню. Прекрасно помогает спринцевание с раствором хлорофиллипта. Особое предпочтение отдается травке бадан. Бадан для устранения женских заболеваний. Эта трака обладает прекрасными лекарственными свойствами. Длительность лечение составляет 3-4 недели. Для приготовления универсального средства от всех воспалительных процессов необходимо взять 50 грамм бадана. Его нужно тщательно измельчить и переложить в эмалированную кастрюльку. Затем туда наливается 300 грамм крутого кипятка. После чего все накрывается крышкой и настаивается на протяжении 7-8 часов. По истечению заданного времени необходимо процедить все и взять только лишь две столовые ложки средства. Его следует разбавить в 2-х литрах воды. Такое средство применяется для спринцевания два раза в сутки. На ночь применяется все по-другому. Необходимо взять ватный тампон и смочить его в настое, после чего обернуть его двойным слоем марли и вставить во влагалище. Утром все извлекается. ГомеопатияГомеопатия заслужила свое признание и в лечение воспалительных процессов женской половой системы. Ее применение в данном случае является целесообразным. Потому как в основе гомеопатических средств лежат натуральные компоненты. Но, несмотря на это, применять их можно исключительно после разрешения врача. Широко используется средство Антикан. Это свечи, которые позволяют справиться с воспалительными процессами. Использовать их нужно в течение 10 дней по одной суппозитории на ночь. Неплохо зарекомендовали себя свечи Антикан - Т. Их отличие от предыдущих заключается в более богатом составе. Соответственно, эффективность их значительно выше. Применяются они также на протяжении 10 дней по аналогичной схеме. Пеликан - Антикан. Средство активно борется со многими воспалительными процессами. Применять его нужно на протяжении 10 дней по одной суппозитории на ночь. Эффект положительный. Свечи Тукофит не только убирают воспалительные процессы, но даже способны справится с эндометриозом, кистами и полипами. Длительность и способ применения аналогичный. Все вышеуказанные средства имеют только лишь одно противопоказания это гиперчувствительность. Побочных действий не наблюдалось. ilive.com.ua |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||