|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
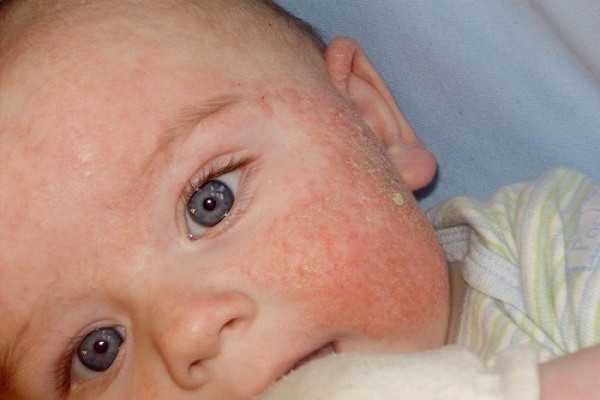
Пищевая аллергия у детей первого года жизниОсобенности диагностики и лечения пищевой аллергии у детей первого года жизниПищевая аллергия у грудничков встречается один раз на пять новорожденных детей. Это достаточно серьезное состояние, требующее своевременного вмешательства при появлении первых же симптомов. Болезнью века можно назвать аллергию. Не обошла она своим вниманием и самых маленьких. Пищевая аллергия у грудничков встречается один раз на пять новорожденных детей. Это достаточно серьезное состояние, требующее своевременного вмешательства при появлении первых же симптомов. Симптомы пищевой аллергии
Ребенок может страдать похожими на пищевое отравление симптомами нарушений желудочно-кишечного тракта:
Появление таких признаков у детей достаточно закономерно, потому что аллерген, поступая через пищеварительный тракт, воздействует в первую очередь именно на него. Характерные симптомы у грудничков, включающие:
Иногда пищевая аллергия у детей проявляется в нарушениях респираторного характера. Симптомы:
Крайне опасны для грудничков анафилактический шок и отек Квинке. Возникает отек гортани и удушье, похожее на приступ бронхиальной астмы. Если у ребенка появились вышеописанные симптомы, родителям необходимо нанести визит аллергологу, педиатру и диетологу. При ярко выраженных проявлениях пищевой аллергии, сильных поражениях желудочно-кишечного тракта и кожи , необходимо будет провести лечение грудничков в специализированном стационаре . Причины возникновения пищевой аллергии у грудничков до года
Причиной заболевания у грудных детей могут стать продукты, съеденные кормящей мамой. В случае же искусственного вскармливания виновником является смесь или прикорм, который начинают давать малышу впервые. Особенно осторожно нужно вводить в рацион ребенка коровье молоко и яичный белок. Настоящая пищевая аллергия у грудничков встречается очень редко. Чаще всего причиной возникновения неприятных аллергических последствий после приема пищи является наследственность. Ребенок, рожденный здоровыми родителями, имеет риск стать аллергиком в два раза меньше, чем тот, у которого хотя бы один родитель страдает аллергией. Соответственно, в случае когда заболевание присутствует в анамнезе обоих родителей , шансы получить его у ребенка логично увеличивается еще в два раза, то есть становится в четыре раза больше. Но вещества-аллергены, запретные для родителей не обязательно идентичны аллергенам детей. Кроме наследственности, причиной аллергических реакций у новорожденного ребенка может стать кислородная недостаточность — гипоксия плода,перенесенная малышом во время беременности и родов, Вирусные, острые респираторные заболевания в первые месяцы жизни нарушают состав микрофлоры кишечника и являются одним из факторов заболевания грудничков. Здоровье, питание и образ жизни матери играет огромную роль в вопросе, станет ли ребенок аллергиком. Курение во время беременности, употребление высокоаллергенных продуктов матерью даже при отсутствии у нее реакции: коровье молоко, морепродукты, куриные яйца, оранжевые фрукты и овощи, кофе, шоколад, какао. Эти обстоятельства прибавляют ребенку шансов стать аллергиком. Механизм возникновенияАллерген — это вещество, запускающее аллергическую реакцию в организме. Большей частью, это пищевые белки. Рейтинг самых богатых белком продуктов возглавляют яйца и молочные продукты. При кулинарной обработке некоторые продукты теряют свои раздражающие свойства, другие же – наоборот, становятся агрессивнее. Механизм аллергической реакции организма работает следующим образом. Ребенок проглатывает аллерген, организм распознает его, как враждебный элемент и начинает вырабатывать иммуноглобулин Е, который, в свою очередь запускает серию реакций, приводящих к развитию реакций, симптомы которых всегда индивидуальны. В большинстве случаев реакция на раздражитель возникает немедленно после попадания в организм, но иногда проходит достаточно продолжительное — от нескольких часов до суток — после еды, прежде чем появятся первые симптомы. Поэтому при самостоятельной диагностике и при визитах к врачу необходимо рассказать, что ел малыш или, если он находится на грудном вскармливании, чем питалась его мама в течение двух суток. Пищевая аллергия может привести к достаточно серьезным последствиям, поэтому сбрасывать ее со счетов при диагностике заболеваний у детей не стоит. Профилактика появления аллергических реакций у грудничковПрофилактическая диета для материГипоаллергенная диета подразумевает под собой полное исключение из меню кормящей мамы следующих самых агрессивных типичных аллергенов: Категорически запрещаются:
В незначительном количестве разрешаются:
Также необходимо урезать норму потребления хлебобулочных изделий из пшеничной высококачественной муки , некоторых круп и сахара на 25%, соли — на 30% от обычной нормы. Безвредные продукты:
Профилактическая диета для грудничковИскусственное или смешанное вскармливание ребенка определяет его в группу риска по возникновению пищевых аллергических реакций. Причиной могут послужить белки коровьего молока, на основе которых приготовлена детская смесь. В таком случае желательно заменить привычное питание на специализированные гипоаллергенные детские смеси без содержания животных белков на основе сои. Также существуют гидролизированные смеси на основе безопасного коровьего молока. Достигается это с помощью процесса расщепления белка до аминокислот. Однако такое вскармливание также не идеально: возникает риск столкнуться с непереносимостью ребенком соевого белка, смеси же гидролизированные достаточно дороги и не очень приятны на вкус. Для ребенка, находящегося в группе риска (наследственная аллергия, ослабленный желудочно-кишечный тракт) до полугода следует избегать введения в рацион прикорма. Начинать же стоит с такого детского питания, которые имеют в своем составе только один продукт. При точном выявлении пищевого аллергена в ходе лабораторных исследований, назначается диета, полностью исключающая запрещенный продукт. Такой диеты у детей стоит придерживаться не менее месяца. Обычно этот срок – от месяца до трех. Впоследствии возможно постепенное осторожное введение в меню продукта – аллергена. В некоторых случаях можно надеяться на прекращение отторгающих реакций организма на него. По мере роста работоспособность внутренних органов – кишечника и печени увеличивается, совершенствуется иммунная система и многие детские заболевания, в том числе и аллергия, остаются в прошлом. По статистике, пищевая аллергия останется сопровождающим диагнозом всей жизни только у 1-2 % от общего количества детей-аллергиков. Врачебная профилактика аллергии у детейПри малейшем подозрении на пищевую аллергию, необходимо посетить врача-аллерголога, только он способен поставить точный диагноз и предложить варианты правильного лечения. Для этого необходимо будет провести лабораторные тесты, анализ врачебной карточки и истории болезни малыша. Лабораторные исследования заключаются в исследовании на выявление иммуноглобулинов Е в крови ребенка. Забор крови производится из вены. ДиагностикаТочный диагноз может быть поставлен только при соблюдении совокупности всех факторов:
Достаточно убедительным основанием того, что природа заболевания именно пищевая, может стать исчезновение симптомов после приема антигистаминных препаратов или удаления предполагаемого виновника аллергических реакций из рациона кормящей мамы или малыша. Замечательным способом определить аллерген может стать дневник приема пищи, в котором ежедневно записывается подробное меню: время приема и количество еды, состав блюд, способ кулинарной обработки, а в случае появления характерных болезненных реакций высчитывает время между ними и приемом пищи. ЛечениеХотя самолечением в данном случае заниматься категорически противопоказано, вы можете еще до получения рекомендаций врача устранить главную причину появления аллергии – исключить предполагаемый аллерген из рациона кормящей мамы. Если это не сработало на основном продукте, подозреваемом в вызывании аллергических реакций, то составляется список потенциальных аллергенов и график вывода их из меню. Здесь нужно обратить внимание на потребляемые вами продукты, упоминающие на своих этикетках следующие ингредиенты: консерванты, эмульгаторы, красители, кристаллический сахар. Жареное, сладкое, соленое, острое также должны стать персонами нон грата вашего стола. Пожертвовать придется и молочными продуктами. Медикаментозное лечение любых заболеваний, в том числе и лечение пищевой аллергии у детей обязательно должно быть назначено врачом. Антигистаминные препараты, абсорбенты, кремы и мази для местного успокаивающего применения должны приниматься регулярно и в течении целого курса, прописанного специалистом. Ни в коем случае нельзя прерывать лечение пищевой аллергии после исчезновения симптомов. Очень важный момент: сохраняйте грудное вскармливание максимально долго — оно пробуждает дополнительные иммунные силы организма у детей для борьбы с пищевой аллергией. Видео по теме
Статья представлена в ознакомительных целях. Назначение лечения должно производиться только врачом!
allergyall.ru Пищевая аллергия у детей первого года жизни Текст научной статьи по специальности «Науки о здоровье»Лекция И.И. Балаболкин Научный центр здоровья детей РАМН, Москва Пищевая аллергия у детей первого года жизни В СТАТЬЕ ПРЕДСТАВЛЕНЫ ЭТИОЛОГИЯ, МЕХАНИЗМЫ РАЗВИТИЯ, КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ, ДИАГНОСТИКА И ЛЕЧЕНИЕ ПИЩЕВОЙ АЛЛЕРГИИ У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ. ОСВЕЩЕНО СОСТОЯНИЕ ПРОБЛЕМЫ АЛЛЕРГИИ К БЕЛКАМ КОРОВЬЕГО МОЛОКА У ЭТОЙ ВОЗРАСТНОЙ ГРУППЫ ДЕТЕЙ. ИЗЛОЖЕНЫ СОВРЕМЕННЫЕ ПОДХОДЫ К ДИЕТОТЕРАПИИ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ С АЛЛЕРГИЕЙ К БЕЛКАМ КОРОВЬЕГО МОЛОКА. КЛЮЧЕВЫЕ СЛОВА: ПИЩЕВАЯ АЛЛЕРГИЯ, ДЕТИ ПЕРВОГО ГОДА ЖИЗНИ, АЛЛЕРГИЯ К БЕЛКАМ КОРОВЬЕГО МОЛОКА, ДИЕТОТЕРАПИЯ. Контактная информация: Балаболкин Иван Иванович, член-корреспондент РАМН, доктор медицинских наук, профессор, заведующий аллергологическим отделением № 1 Научного центра здоровья детей РАМН Адрес: 119991 Москва, Ломоносовский проспект, д. 2/62, тел. (495) 134-14-77 Статья поступила 14.08.2006 г., принята к печати 18.11.2006 г. Пищевая аллергия представляет собой реакцию повышенной чувствительности к пищевым продуктам, имеющую в своей основе иммунный механизм. Причиной её развития является сенсибилизация организма к пищевым аллергенам, являющимися в большинстве своём белками пищи естественного происхождения. У детей первого года жизни пищевая аллергия является стартовой сенсибилизацией, на фоне которой происходит формирование аллергических болезней и, прежде всего, атопического дерматита и гастроинтестинальной аллергии. Наиболее частой причиной развития пищевой аллергии у детей первого года жизни являются белки коровьего молока. Коровье молоко содержит 30-35 г белка в 1 л. Основными белковыми фракциями его являются казеин и сывороточные протеины. 80% содержащегося в коровьем молоке белка приходится на казеины (а-, р-, к-, и 7-казеины). Протеины сыворотки коровьего молока составляют 20% общего количества белка и представлены р-лактоглобулинами, а-лактальбуминами, протеозо-пептонами и белками крови, из которых в сыворотке присутствуют сывороточный альбумин и иммуноглобулины. Основными белками сыворотки молока являются р-лактоглобулин и а-лактальбумин. Из белков коровьего молока наибольшей аллергенной активностью обладают р-лактоглобулины и казеин. Белки коровьего молока присутствуют в грудном молоке и могут индуцировать развитие аллергических реакций у детей первого года жизни, находящихся на естественном вскармливании. Значительной аллергенной активностью обладают белки куриных яиц. Желток яйца содержит липопротеины (липовителин и липовиелелин), водорастворимый протеин (ливетин) и фосфопротеины. Белок яйца почти целиком состоит из протеинов. Овопротеин является главным протеином в белке яйца. Он составляет 54% всей массы протеинов белка и яйца в целом. В свою очередь овомукоид и кональбумин составляют 12 и 11% соответственно. Остальные 23% массы белка яйца приходятся на другие протеины ^2-глобулин, G3-глобулин, овомуцин, лизо-цим, овоингибитор, фицинглобулин, авидик). Наибольшей аллергенной активностью обладают овальбумин, овомукоид и кональбумин. Соевые бобы содержат от 32 до 40% белка, в состав его входят две основные фракции: глобулины и сыворотка. Глобулины составляют 65-85% всего содержащегося в соевых бобах белка. Основными глобулинами являются глицинин (1^ фракция), р-конглицинин ^ фракция) и 2S фракция, которые обладают аллергенной активностью. Аллергические реакции к изоляту белка сои отмечаются у 15-20% детей, вскармливаемых соевыми смесями как заменителями молочных смесей у детей первого года жизни. Аллергены зёрен злаковых также обладают выраженной аллергенной активностью. Ею обладают и белки пшеницы: альбумин, глобулин, а также глиадин и глю-тенин, составляющие глютеновый комплекс. У детей первого года жизни образование специфических ^Е-антител к протеинам злаковых может быть причиной развития кожной респираторной и гастроинтестинальной аллергии. Развитие пищевой аллергии у детей первого года жизни может быть также обусловлено сенсибилизацией к аллергенам мяса животных и птицы, круп, овощей, фруктов, ягод и рыбы. Сенсибилизация к пищевым антигенам может развиться при проникновении их в организм оральным путём, а также через воздействие пищевых аллергенов на дыхательный тракт и кожу. I.I. Balabolkin Scientific Center of Children's Health, Russian Academy of Medical Sciences, Moscow Food allergy in infants THE ARTICLE DEALS WITH THE ETIOLOGY, GROWTH MECHANISMS, CLINICAL IMPLICATIONS, DIAGNOSTICS AND TREATMENT OF THE INFANT FOOD ALLERGY. THE AUTHOR HIGHLIGHTS THE STATUS OF THE ALLERGY TO THE PROTEINS OF COW MILK WITHIN THIS AGE GROUP OF CHILDREN. ALONGSIDE THE ARTICLE DESCRIBES THE MODERN APPROACHES TO THE DIET THERAPY OF THE INFANTS WITH THE ALLERGY TO THE PROTEINS OF COW MILK. KEY WORDS: INFANT, FOOD ALLERGY, ALLERGY TO THE PROTEINS OF COW MILK, DIET THERAPY. 77 Лекция Оральный путь является основным путём проникновения пищевых аллергенов во внутренние среды организма. Развитие пищевой аллергии у детей первого года жизни является следствием сенсибилизации организма ребёнка к пищевым аллергенам и воздействия генетических факторов, предрасполагающих к её возникновению [1]. Возникновению пищевой аллергии в этом возрасте способствует повышенная проницаемость кишечного тракта, связываемая с недостаточностью барьерной функции желудочно-кишечного тракта из-за его морфофункциональной и иммунной незрелости. У детей раннего возраста с семейным предрасположением к атопической аллергии нередко выявляется снижение продукции иммуноглобулина (^) А и в том числе его секреторной фракции (э^Д), что способствует проникновению пищевых антигенов в кровеносное русло. В большинстве случаев пищевая аллергия у детей раннего возраста является ^Е-опосредуемой. Её развитие связано с преобладанием ТИ2-клеточного иммунного ответа [2]. Указанный тип иммунопатологических реакций лежит в основе патогенеза атопического дерматита, крапивницы, отёков Квинке, аллергического ринита и гастроинтестинальной аллергии у детей первого года жизни. Не исключается участие цитотоксических реакций, связанных с образованием антител классов ^М и ДО к тканевым антигенам, в развитии у детей раннего возраста лейкопений и тромбоцитопений, обусловленных пищевой аллергией. Получены доказательства участия иммунокомплексных реакций в развитии пищевой аллергии и в частности атопического дерматита, ассоциированного с пищевой сенсибилизацией [4]. В развитии атопического дерматита, вызванного пищевой сенсибилизацией, существенное значение принадлежит клеточно-опосредованным иммунопатологическим реакциям [5]. При этом типе аллергических реакций сенсибилизированные Т лимфоциты взаимодействуют со специфическим антигеном в присутствии макрофагов, в результате чего происходит высвобождение провоспалительных цитокинов, воздействие которых и приводит к развитию аллергического воспаления в коже. Пищевая аллергия чаще возникает у детей из семей с наследственным предрасположением к аллергическим реакциям и заболеваниям самой пищевой аллергией, болезням пищеварительного тракта. У детей с пищевой аллергией развитие которой в раннем возрасте в большинстве случаев связано с атопией, выявляется гиперпродукция ДО, активация синтеза медиаторов аллергического воспаления и противовоспалительных цитокинов. Хромосома 1^13 — генетическая область, связанная с формированием атопии и, в частности, с синтезом р-цепи высокоафинного рецептора для ДО. Область 5q23-31 содержит гены, осуществляющие контроль синтеза ^ 3, ^ 4, ^ 5, ^ 9, ^ 12, ^ 13, глюкор-тикостероидного рецептора и р2-адренорецептора. В хромосоме 12 локализуются гены ^N-7 и стволового клеточного фактора. В хромосоме 14 выявлен ген, контролирующий синтез рецептора для ^-4 [6]. Значение генетических факторов в развитии пищевой аллергии в раннем детском возрасте подтверждает и обнаружение взаимосвязи между атопией и возникновением пищевой аллергии. У детей первого года жизни при избыточной кишечной пищевой антигенной экспозиции, при наличии атопии и недостаточности секреторного 1ёД, незрелости кишечника создаются условия для прорыва иммунной толерантности и развития пищевой аллергии. Пищевая аллергия у детей первого года жизни полиморфна по своим клиническим проявлениям. У новорождённых и детей первого года жизни начало развития пищевой аллергии может иметь место уже внутриутробно с возникновением сенсибилизации к отдельным пищевым продуктам (коровьему молоку, яйцу, арахису), в родильном доме при случайном назначении смеси на основе коровьего молока. В период грудного вскармливания пище- вые аллергены проникают в желудочно-кишечный тракт матери, в последующем — в кровеносное русло и с молоком матери — в организм ребёнка, вызывая пищевую сенсибилизацию и клинические проявления аллергии (крапивницу, аллергические отёки, гастроинтестинальные нарушения), которые могут исчезать при элиминации их из питания матери. При переводе ребёнка на искусственное вскармливание у некоторых детей могут развиться системные аллергические реакции, проявляющиеся генерализованной крапивницей, аллергическими отёками, бронхообструктивными нарушениями. В случаях причинной значимости молочных продуктов в возникновении указанных расстройств элиминация этих продуктов ведёт к обратному развитию симптомов. При повторном введении в питание малых количеств коровьего молока или питательных смесей на его основе могут вновь возникнуть проявления аллергии. Нередким проявлением аллергии к белкам коровьего молока у детей первого года жизни является кишечная колика. Аллергия к белкам коровьего молока у детей первого года жизни может проявляться синдромом мальабсорбции, приводящим к снижению аппетита, стеаторее, гипотрофии, увеличению живота, задержке развития. К хроническим гастроинтестинальным нарушениям, связанным с аллергией к белкам коровьего молока, у детей первого года жизни могут быть также отнесены случаи паралитического илеуса, гастроинтестинальной потери белка. С развитием гипоальбуминемии, макроцитарной анемии, аллергического эозинофильного энтерита, энтероколита, проктита, колита с ректальным кровотечением, рецидивирующей рвотой со смешанной картиной гастроэзофагального реф-люкса и/или гипертрофического пилоростеноза. Вызванный пищевой аллергией анафилактический шок сравнительно редко регистрируется у детей первого года жизни. Не исключается его значение в развитии синдрома внезапной смерти у младенцев. Сравнительно редко пищевая аллергия является причиной возникновения крапивницы и отёка Квинке у детей первого года жизни. Атопический дерматит обычно начинается в первые месяцы жизни детей. Респираторная аллергия у детей первого года жизни чаще всего проявляется бронхиальной астмой и аллергическим ринитом. Возможна связь рецидивирующего отита у детей раннего возраста с пищевой аллергией. Диагностика пищевой аллергии у детей первого года жизни основывается на учёте данных аллергологического анамнеза. Использования методов аллергодиагностики in vitro использование RAST, ELISE, MAST-CLA, RAST-CAP даёт возможность выявить специфические IgE-антитела к пищевым аллергенам и способствует более ранней постановке диагноза пищевой аллергии. Определение уровней IgG-антител в сыворотке крови не имеет предсказательного значения для диетических рекомендаций. Лечение пищевой аллергии у детей первого года жизни основывается на элиминации причинно-значимых пищевых аллергенов, проведении фармакотерапии, направленной на устранение остроты проявлений пищевой аллергии и предупреждении её повторных проявлений. Диетотерапия у детей первого года жизни поводится элиминацией продуктов, вызвавших развитие болезни и её обострений. Назначение элиминационной диеты при узком круге причиннозначимых продуктов достаточно эффективно. У детей первого года жизни возникновение пищевой аллергии чаще всего связано с сенсибилизацией к белкам коровьего молока. В случаях развития пищевой аллергии у детей, находящихся на грудном вскармливании, кормящим матерям назначают диету с полным исключением молочных продуктов в случаях развития у ребёнка высокой степени сенсибилизации к белкам коровьего молока. Возникновение аллергии к белкам коровьего молока у детей, находящихся на смешанном и искусственном вскармливании, является показанием для замены в их питании мо- Лекция лочных смесей на специализированные безмолочные продукты. Детям с небольшой степенью чувствительности к белкам коровьего молока назначают смеси на основе частично гидролизованного молочного белка. При средней степени чувствительности к белкам коровьего молока, при возникновении её с рождения используются смеси на основе молочного белка с высокой степенью гидролиза. В случаях возникновения аллергии к белкам коровьего молока у ребёнка не ранее 5-6 мес могут быть назначены смеси на основе соевого белка. При выявлении у детей первого года жизни высокой степени чувствительности к белкам коровьего молока целесообразно назначение питательных смесей на основе молочного белка с высокой степенью гидролиза [7]. В период обострения пищевой аллергии (гастроинтестинальные проявлении аллергии, обострение атопического дерматита) применяют не обладающие аллергенной активностью смеси на основе гидролизованного молочного белка. К строго лечебным смесям, произведённым в результате глубокого гидролиза белка, относят такие питательные смеси, как <^и^Поп Пепти ТСЦ», «Нутрамиген», «Прегестимил», «Алфаре», «Нутрилак пептиди СЦТ», «Фрисопеп». Источником белка в смеси «№^Иоп Пепти ТСЦ» является гидролизат сывороточного белка, который состоит из свободных аминокислот (15-20%) и пептидных фракций (80-85%) со средней длиной цепи 4-5 аминокислот. Максимально низкое содержание р-лактоглобулина — наиболее аллергенного белка коровьего молока в 4 000 000 раз ниже, чем в коровьем молоке. Достаточное содержание триптофана и цистина для обеспечения высокой питательной и биологической ценности продукта. По своему пептидному профилю, такие смеси, как «Дамил-пепти», «Нутрилак ГА», «Хипп Г.А. 1», «Хипп Г.А. 2», «Хумана ГА 1», «Хумана ГА 2», относят к диетическим продуктам с достаточно высокой степенью гидролиза. Детям первого года жизни с обострением атопического дерматита, связанным с сенсибилизацией к белкам коровьего молока, сои, глютену, не имеющих гастроинтестинальных нарушений, могут быть назначены также содержащие лактозу и растительные жиры гидролизаты, как «Фрисопеп». При выявлении сопутствующей лактазной недостаточности используются безлактозные гидролизаты. В случае наличия у ребёнка сочетанных нарушений усвоения жира (стеаторея) и лактозы, целесообразно применение безлактозных гидролизатов, содержащих растительные жиры, — <^и^Поп Пепти ТСЦ», «Прегестимил», «Алфаре», «Нутрилак пептиди СЦТ». Например, жировой компонент смеси «№^Иоп Пепти ТСЦ» состоит на 50% из триглицеридов со средней длиной углеродной цепи (ТСЦ), что не требует эмульгации и гидролиза панкреатической липазой. Всасывание происходит непосредственно в систему воротной вены, а углеводным компонентом данной смеси является 100%-ный глюкозный сироп, состоящий из глюкозы и мальтозы. Сироп легко расщепляется и всасывается в тонком кишечнике, обладает низкой осмоляр-ностью, обеспечивая минимальную нагрузку на незрелые почки ребёнка. В смеси полностью отсутствует лактоза. Соевые смеси (<^иМ1оп Соя», «Нан соя», «Нутрилак Соя», «Фрисо-соя», «Хумана-СЛ», «Энфамил-соя») могут применять- ся при аллергии к белкам коровьего молока, лактазной недостаточности, целиакии. Соевые смеси содержат нативный белок, который у ряда детей может вызвать развитие сенсибилизации организма. Не рекомендуется назначать соевые смеси детям до 5-6-го мес жизни, в период обострения аллергического процесса, при наличии выраженных проявлений гастроинтестинальной аллергии. Введение молочных продуктов в питание детей с аллергией к белкам коровьего молока может проводиться в периоде клинической ремиссии аллергического процесса за счёт применения смесей на основе гидролизатов белка лечебно-профилактического назначения и кисломолочных продуктов. Детям из группы риска по развитию пищевой аллергии при недостатке или отсутствии грудного молока у матери необходимо назначать смеси профилактического характера на основе частично гидролизованного белка молочной сыворотки (например, «Nutrilon Гипоаллергенный 1» и «Nutrilon Гипоаллергенный 2»). Для вскармливания детей с лёгкими проявлениями атопического дерматита, вызванными сенсибилизацией белками коровьего молока, могут быть использованы кисломолочные смеси («Агуша-1» и «Агуша-2» кисломолочные, «НАН кисломолочный»). У детей старше 8 мес могут быть применены неадаптированные кисломолочные продукты («Биокефир», «Биолакт», «Наринэ»). В создании адаптированной смеси на основе козьего молока «Нэнни» фактически отсутствуют главные антигенные детерминанты коровьего молока — 1э-1казеин и р-лактоглоту-лин. Смесь рекомендуется для применения у детей первого года жизни, страдающих атопическим дерматитом [8]. Введение прикорма детям с аллергией к белкам коровьего молока должно осуществляться не ранее 4-4,5-го мес жизни. При наличии аллергии к белкам зёрен злаковых культур исключают из питания продукты, содержащие глютен и глиадин (пшеница, рожь, овес, ячмень), при этом в период обострения аллергического процесса осуществляется также элиминация молока и молочных продуктов, поскольку у таких больных нередко одновременно выявляются сенсибилизация к белкам коровьего молока. В качестве злакового прикорма таким детям рекомендовано назначение безмолочных каш. Чаще всего это рисовая, гречневая, кукурузная каши. Предпочтение следует отдавать безмолочным кашам для детского питания промышленного производства. Это связано с тем, что они вырабатываются из экологически чистых круп, обогащены минеральными солями, витаминами, не требуют варки. Хорошо зарекомендовали себя безмолочные каши «Малышка» (гречневая, рисовая, кукурузная). В период обострения аллергических болезней, связанных с пищевой сенсибилизацией, проводится патогенетически оправданная фармакотерапия, направленная на купирование аллергических симптомов. У детей первого года жизни, страдающих пищевой аллергией, уменьшению её проявлений, улучшению переносимости пищевых продуктов и достижению клинической ремиссии может способствовать превентивная терапия кетотифеном, цетиризином и препаратами кромог-лициевой кислоты для приёма per os. Применение кетотифе-на и цетиризина у детей с атопическим дерматитом, связанным с пищевой сенсибилизацией, снижает риск развития бронхиальной астмы у них в последующем [9]. СПИСОК ЛИТЕРАТУРЫ 1. Баранов А.А., Балаболкин И.И., Субботина О.А. Гастроинтестинальная пищевая аллергия у детей. — М., 2002. — 172 с. 2. Балаболкин И.И. Гребёнюк В.Н. Атопический дерматит у детей. — М., 1999. — 258 с. 3. Massolo F., Ferrari E., Loboli S., Venuta A. Idiopathic thrombocytopenic purpura and food allergy: a study on possible correlations // Red. Med. Chir. — 1998. — V. 20, № 6. — P. 407-409. 4. Paganelly R., Scala E., Guerra E. Role of immune complexes in atopic dermatitis // Allergy. — 1989. — V. 44, Suppl. 9. — P 65-69. 5. Paster L., Lipozencic J., Ljubojevic S. Etiopathogenesis of atopic dermatitis // Acta dermatovenerol Croat. — 2005. — V. 13, № 1. — P 54-62. 6. Hoffjan S., Eppben J.T. The genetics of atopic dermatitis: recent findings and future options // J. Mol. Med. — 2005. — V. 83, № 9. — P. 689-692. 7. Детская аллергология // Под ред. Баранова А.А., Балаболки-на И.И. — М.: ГЭОТАР-Медиа. — 2006. — С. 154-173. 8. Денисова С.Н., Конь И.Я., Балаболкин И.И. и соавт. Гипоаллерген-ные смеси в питании детей с аллергическими заболеваниями кожи // Вопросы детской диетологии. — 2004. — Т. 2, № 6. — С. 5-9. 9. Hoare C., Li Wan Po A., Williams H. Systematic review of treatments for atopic eczema // Health Technol. Assess. — 2000. — V. 4, № 37. — P 1-191. cyberleninka.ru Пищевая аллергия у детей первого года жизни — Все про аллергиюДетские аллергии. Причины возникновения и принципы лечения Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии.Пищевая аллергия является одним из сложнейших разделов клинической аллергологии. Это объясняется высокой распространенностью пищевой аллергии у детей, особенно раннего возраста, широким спектром причиннозначимых аллергенов, трудностями в их выявлении, многообразием клинических проявлений и недостаточной эффективностью существующих методов терапии. Пищевая аллергия является одним из видов пищевой непереносимости, в основе ее развития лежат иммунологические механизмы, остающиеся до конца не расшифрованными. Пищевая аллергия, являясь первой по времени развития сенсибилизацией, оказывает огромное влияние на формирование и последующее развитие всех аллергических заболеваний у детей. С ней связано большинство кожных, респираторных и гастроинтестинальных проявлений аллергии. Она может быть причиной острых состояний, таких как анафилактический шок, тяжелые формы бронхиальной обструкции, аллергические васкулиты, а также может поддерживать хронические и рецидивирующие поражения ЛОР-органов, желудочно-кишечного тракта, почек, нервной и сердечно-сосудистой системы [1, 2]. Структура пищевой непереносимости: 1. Пищевая аллергия При рассмотрении возрастной эволюции пищевой аллергии было отмечено, что у 20% детей своевременное и адекватное лечение пищевой аллергии приводило к клиническому выздоровлению. У 41% детей происходила трансформация клинических проявлений пищевой аллергии со сменой органов-мишеней. У 38% формировались сочетанные проявления пищевой аллергии с вовлечением нескольких шоковых органов (кожа, пищеварительный тракт, дыхательная система). На фоне пищевой аллергии у ряда детей (34%) развилась повышенная чувствительность к другим видам аллергенов. Факторы, участвующие в развитии пищевой аллергии: allergen.feedjc.org Вскармливание грудных детей с пищевой непереносимостьюВскармливание грудных детей с пищевой непереносимостью
Их можно разделить на 3 группы: с высоким, средним и низким аллергизирующим потенциалом (из книги «Лечебное питание детей с атопическим дерматитом» под ред. В.А. Ревякиной, Т.Э. Боровик, 2002).
В питании растущего организма белки, особенно животного происхождения, занимают особое место. Они необходимы для построения всех органов и тканей, в том числе и центральной нервной систе мы. Недостаток его приводит к тяжелым, иногда необратимым последствиям, вплоть до задержки умственного развития. Но также вреден и избыток белка, что сопровождается чрезмерной нагрузкой на печень, почки, приводит к запаздыванию развития нервной системы, увеличивает риск развития в дальнейшем ожирения, сахарного диабета, атеросклероза, остеоартроза.
Cредний аллергизирующий потенциал Низкий аллергизирующий потенциал
Ограничиваются Разрешаются
В качестве прикорма лучше всего использовать продукты промышленного производства, так как они гораздо реже вызывают аллергические реакции из-за особенностей их приготовления. Их достоинством является гомогенизация, то есть приготовление под высоким давлением (200атм.), что позволяет измельчить пищевые волокна и уменьшает риск развития аллергии, большое разнообразие, длительный срок хранения, обеспечение потребности детей в широком ассортименте различных продуктов в течение всего года независимо от сезона, быстрота приготовления. Они обогащены микронутриентами, готовятся из экологически чистого сырья, готовы к употреблению, что снижает риск развития кишечных инфекций. Как правило, дети с аллергической настроенностью переносят их лучше, чем овощное пюре домашнего изготовления, в котором, в отличие от промышленного, также слишком много натрия.
 www.baby.ru Аллергия у детей. Виды, симптомы, причины, что делать и как лечить?Аллергия… Еще пару веков назад мир не знал не только такого слова, но и самой болезни. Впервые аллергические реакции организма человека стали наблюдаться и исследоваться лишь в начале ХХ века. В наши же дни почти каждый третий ребенок страдает от того или иного вида аллергии. В статье мы решили рассмотреть ряд актуальных для многих родителей вопросов: как распознать симптомы аллергии у детей, как ее лечить и как узнать, что стало причиной реакции организма. Виды аллергии у детей
Причины заболеванияОт чего же возникает аллергия у детей? Передается ли она генетически или является приобретенным заболеванием? Существует мнение, что аллергия бывает врожденной. Но это не совсем так. Если у одного из родителей наблюдается какой-либо тип аллергической реакции, то существует 30%-ная вероятность, что и у ребенка она будет выявлена. Соответственно, если оба родителя «аллергики», то малыш будет на 60% предрасположен к тому же. Влияет на вероятность появление аллергических реакций организма и рацион будущей мамы во время беременности и кормления грудью. Женщинам в этот период не стоит употреблять «агрессивные» продукты – копчености, цитрусовые, много шоколада, орехов, экзотических фруктов. Аллергия у грудного ребенка – также нередкое явление. Его причина – ранний отказ от грудного вскармливания или его полное отсутствие – иммунитет малыша просто не получает нужных ему защитных веществ из молока мамы. Если по тем или иным причинам нет возможности кормить ребенка материнским молоком, выбирайте гипоаллергенные смеси. В том возрасте, когда ребенок уже начал есть твердую пищу, не злоупотребляйте все теми же сладостями, фруктами, копчеными колбасами и мясом, морепродуктами, апельсинами. Эти продукты могут привести к реакции иммунитета на слишком «активные» вещества, содержащиеся в них. Пищевая аллергия у детей обычно наблюдается у грудничков и у малышей до 2-х лет, но может сохраниться и на всю жизнь, поэтому будьте внимательны к питанию – своему и ребенка. При проявлении первых симптомов лучше сразу обратиться к детскому аллергологу. СимптомыКак проявляется аллергия у детей? Определить внешние проявления этого заболевания не так трудно, как распознать его вид: во многих случаях реакция организма на различные раздражители схожа.
Как уже говорилось выше, при подозрении на симптомы аллергии у ребенка следует сразу обратиться к врачу. Даже если диагноз не подтвердиться, лишним подобное беспокойство не будет. Всегда лучше предпринять превентивные меры, чем приводить в клинику ребенка с уже запущенной формой аллергии. ОсложненияПри отсутствии лечения или выяснения причин возникновения аллергии у ребенка могут возникнуть различные осложнения в течении болезни. При хроническом рините ребенок может жаловаться на непроходящие головные боли, что снижает внимание, память и мыслительную активность малыша. Крапивница и дерматит могут привести к сильнейшим расчесам и, как следствие, рубцам или даже заражению. При конъюнктивите и рините может возникнуть отек Квинке. Наиболее серьезными последствиями могут быть анафилактический шок или асфиксия при бронхиальной астме. Однако не стоит думать, что осложнения могут быть преодолены самолечением или что «с возрастом все пройдет». Нужно обязательно обратиться к специалистам! Они помогут выяснить, от чего развилась аллергия, что позволит изолировать ребенка от повторного контакта с аллергеном. ДиагностикаЧтобы диагностировать аллергию и выявить провоцирующие ее вещества, необходимо обратиться за консультацией к специалисту аллергологу-иммунологу, который составит анамнез и назначит необходимые анализы. Сначала врач осматривает ребенка, уточняет особенности его питания, наличие контактов с животными – словом, узнает все факторы, которые могут вызывать негативную реакцию организма. Для окончательного подтверждения наличия аллергии и уточнения ее причин используются два основных метода диагностики:
Кожные аллергопробы берутся следующим образом: аллерген вводится в кровь или наносится на небольшую царапину на внутренней стороне предплечья, далее врач отслеживает реакцию организма ребенка на данное вещество и фиксирует внешние изменения. Подобное исследование не назначается малышам до 5 лет, при инфекционных заболеваниях, тяжелых состояниях, в периоды обострения аллергии и хронических болезней, а также после приема ряда препаратов. Несомненным достоинством метода является его низкая цена. Анализы крови выглядят как обычное взятие крови с последующим изучением ее реакции на аллергены. В сравнении с кожными пробами такой метод имеет ряд существенных преимуществ:
К недостаткам можно отнести более высокую стоимость. В целом, для массовой проверки на десятки аллергенов оптимальным выбором является исследование крови. Если вещества, вызывающие реакцию организма, приблизительно известны и круг их невелик, а у ребенка отсутствуют противопоказания – можно ограничиться кожными аллергопробами. Стоит также помнить, что результат всех видов диагностики может оказаться ложноотрицательным – аллергия имеет свойство появляться после длительных, иногда многолетних, контактов с веществом, и в раннем возрасте исследование не будет абсолютно точным. Лечение аллергии у детейКак помочь ребенку при аллергии? Ответ на этот вопрос вам сможет дать только врач. Лишь после получения результатов диагностики специалист скажет, какой тип аллергена вызвал реакцию, и назначит лечение. Самым распространенным методом избавления от аллергии остается прием антигистаминных препаратов второго поколения, таких как Терфенадин, Кларитин, Зиртек, Кестин . В сравнении с первым поколением, они имеют целый ряд преимуществ: меньшее количество противопоказаний, не вызывают сонливости, большая продолжительность воздействия и другие. Гомеопатия при наличии хорошего специалиста также может быть весьма эффективным вариантом лечения: при приеме прописанных средств организм ребенка постепенно избавляется от реакции на аллерген. Этот процесс обычно весьма длительный, но незаменимый в тех случаях, когда невозможно полностью исключить аллерген из жизни ребенка. После выявления аллергии придется пересмотреть и образ жизни, и питание ребенка: следует исключить потенциально опасные продукты, такие как цитрусовые, мед, чипсы, некоторые соки и др. При поллинозе придется также отслеживать сезоны цветения растений, чтобы заранее принять меры и начать прием препаратов. Старайтесь избегать контакта ребенка с пыльцой – ограничивайте прогулки в периоды цветения, выбирайте дневное время (до 17 вечера) для выхода на улицу. Ну и конечно, внимательно читайте этикетки всех продуктов и при первой возможности приучите ребенка самостоятельно следить за составом пищи. Всегда держите под рукой лекарственные средства для подавления острых приступов аллергии. ПрофилактикаПри наличии у ребенка предрасположенности к аллергическим реакциям следует соблюдать ряд правил:
www.kp.ru Пищевая аллергия у ребенка: признаки, лечениеС первых лет жизни ребенка, родителям необходимо тщательно подбирать для него продукты питания и следить за любыми реакциями организма. Ведь его организм достаточно уязвим, не обладает стойкой иммунной системой. Не соблюдение таких мер часто приводит к такому заболеванию, как пищевая аллергия. Несвоевременное обращение в больницу за помощью приведет к тяжелой ее форме и развитию хронических заболеваний ЖКТ у малыша. Характерные признаки заболевания у детейСимптомы аллергии на продукты питания достаточно разнообразны в своих проявления и местах локализации. Часто это заболевание возникает у детей до года. Сразу нарушается работа ЖКТ:
Такая симптоматика проявляется в результате раздражения слизистой оболочки кишечника различными аллергенами, которые поступает в организм с едой. Если игнорировать эти признаки, у детей образуются язвы в желудке, которые будут сопровождать и мучить их на протяжение всей жизни. Нарушается состояние микрофлоры и можно заполучить такое заболевание, как дисбактериоз, который приведет к плохому всасыванию полезных компонентов. Среди поражений дыхательной симптомы встречаются такие, как заложенность носа, насморк, покраснения глаз, слезотечение, приступы кашля. Редко может развиться бронхиальная астма. Стоит отметить, что особую опасность для жизни малыша несет такой симптом, как отек Квинке. Он развивается за считанные минуты. Отекают различные органы и части тела ребенка. Это провоцируется выведением жидкости в подкожную ткань. Остерегайтесь отеков гортани, горла, языка, неба. Эти органы приобретают не естественную форму и огромный размер, перекрывая доступ воздуха к легким. В свою очередь это приводит к асфиксии. Провокаторы пищевой аллергии у детейСамой первой причиной появления такого заболевания, как пищевая аллергия у ребенка является неправильное питания мамы в момент вынашивания малыша и его грудного вскармливания. В этот период запрещается употребление цитрусовых, некоторых фруктов, морепродуктов. Не стоит вводить прикорм вашего чада слишком рано. Педиатры советуют делать это не раньше, чем с семимесячного возраста и в очень маленьких дозах. Искусственные смеси в 90% случаев дают такую аллергическую реакцию, как рвота и крапивница. Очень осторожно приучайте ребенка к овощным пюре. Начните сначала с овощей зеленого и белого цвета. Фрукты даются в самую последнюю очередь. Проявления пищевой аллергии могут свидетельствовать о наличии у новорожденного инфекционных заболеваний. Симптоматика возникает и при присутствии в блюде различных специй. Особое внимание стоит уделить психологическому фактору возникновения заболевания. На подсознательным уровне закладывается печальный опыт контакта или употребления того или иного вида фрукта или овоща, и при повторном его контакте проявляются все симптомы. Эти продукты могут вызывать у ребенка неприятные ассоциации, которые в последствии спровоцируют аллергию. Пищевая аллергия у ребенка возникает на фоне употребления следующих продуктов:
Все эти продукты нужно употреблять с особой осторожностью детям до четырех лет. Ведь их организм еще не обладает способностью распознавания чужеродных белков и правильной реакцией на их поступление. Лечение пищевой аллергии медикаментамиНе советуем вам заниматься самолечением ребенка. Необходимо обязательно обратиться к аллергологу или педиатру. Доктором будут назначены необходимые анализы для выявления продукта-аллергена. Как правило, это кожные пробы и анализ крови. После этого уже подобрано нужное лечение. Комплекс терапии предусматривает использование различных антигистаминных препаратов, кремов и мазей местного действия. Стоит учитывать, что они подбираются индивидуально под каждого ребенка и его возраст. Вот некоторые средства которые применяются:
Часто врачи прибегают к использованию иммунотерапии. Суть ее заключается в том, чтобы вводить незначительное количество аллергена под кожу. Такие манипуляции способствуют выработке иммунитета и антител, после чего организм перестает столь бурно реагировать на некоторые продукты питания. Но такое лечение занимает очень много времени (до двух лет) и требует периодического пребывания в больнице для проведения инъекций (3-4 раза в неделю). Лечение новорожденныхЛечение младенцев заключается в основном в соблюдении строгой диеты матерью. Ограничения должны быть во всем: овощи, фрукты, каши, мясные блюда. Ничего жареного и копченого. Все готовится только на пару или отваривается. Диетические виды мяса можно запекать в духовке. Если же аллергия у ребенка возникает именно на материнское молоко, стоит начать искусственное вскармливание при помощи гипоаллергенных смесей Nestle и Humana. Безопасным считается и Супрастин. Также разрешен детям в возрасте одного месяца. За короткий период устраняет симптоматику пищевой аллергии. Относится к препаратам первого поколения, поэтому лучше использовать его на начальных стадиях заболевания. При передозировке себя могут проявить множественные побочные реакции. Хорошее средство Зиртек. Давать малышам можно с 6 месяцев. Относится к антигистаминным препаратам третьего поколения, поэтому обладает минимальным перечнем противопоказаний и побочных эффектов. Достаточно большой выбор среди кремов и мазей от аллергической крапивницы, используемых новорожденными детьми:
Лечение детей старше 1 годаДля лечения пищевой аллергии у детей от 1 до 3 лет можете использовать следующие антигистаминные средства:
Что же касается препаратов местного воздействия, то можете воспользоваться таким кремом, как Фуцидин. Он обладает антибактериальным свойством, способствует заживлению ран от расчесывания крапивницы. Наносится на кожу тонким слоем, не вызывает жжения. Рекомендовано наносить трижды в сутки независимо от возраста вашего малыша. Мазь Левомеколь используется уже на запущенной стадии аллергической крапивницы, поэтому разрешается ее нанесение на обширные участки кожи. Если выбирать среди гормональных средств, то тут для детей лучшим будет Адвантан. Выпускается в виде мази, эмульсии и крема. Использование в детском возрасте не должно превышать двух недель. Эффективен при любых формах дерматита, отеках Квинке. Безопасный возраст детей для его использования — не раньше одного года. Противоаллергическим эффектом обладают Драполен и Годрокортизоновая мазь. Лечение детей после трехлетнего возрастаДля лечения пищевой аллергии у детей данного возраста, можно использовать все вышеуказанные препараты. К ним можно добавить еще и следующие, с более сильным эффектом и быстротой действия:
Для лечения малыша можете воспользоваться и более известными антигистаминными средствами такими, как Тавигил, Фенкарол, Сетастин. Позаботьтесь о быстром выведении токсинов из организма вашего чада. Для этого необходимо принимать различные сорбенты: активированный уголь, белый уголь, Атоксил, Энтеросгель. Давайте ребенку пить побольше воды, не давайте застаиваться жидкости в организме. Для избавления от ринита, принимайте средства для промывания носа. Они абсолютно безопасны в любом детском возрасте и не имеют никаких побочных реакций. Их основу составляют только морская соль и вода. Например, Аква Марис, Аквалор, Хьюмер, Но-соль и другие. Эти препараты помогут восстановить слизистую оболочку носа и увлажнить ее. Рецепты народной медициныВ лечении ребенка должен быть очень деликатный подход. Народники советуют, если малыш не страдает от аллергии на мед, использовать медовые соты. Пусть жует эти продукты пчеловодства в течение дня. Такое лечение занимает достаточно много времени, но является эффективным при пищевой аллергии. Неплохо снять симптоматику помогает сок из одуванчика, а конкретно их его листьев, и воды. Пропорции должны быть 1:5. Давайте по одной ложке такого сока малышу перед едой. Устранить проявления крапивницы и восстановить структуру кожи помогут ромашковые ванны. Заварите в 0,5 л кипятка цветки ромашки аптечной. Пусть настояться около часу и потом добавьте в ванночку вашего малыша. Принимать такие ванны стоит от 10 до 15 минут. Можно добавить кору дуба. Чаще готовьте овощные соки. Они считаются диуретиками, поэтому помогут за короткое время избавится от токсических веществ в организме. Для используйте морковь, петрушку, сельдерей, огурец и свеклу. Также можно готовить настои в виде чая из следующих растений:
Приготовьте напиток из ягод шиповника и лаврового листа. Для этого заварите эти компоненты (200 г ягод и несколько листов лаврового дерева) в термосе и настаивайте несколько часов. Затем давайте ребенку по паре глотков в течение всего дня, лучше всего перед едой. Для снятия кожных проявлений можно воспользоваться народными рецептами мазей. Понадобиться 70 мл настоя их череды и 25 гр вазелина. Все это тщательно перемешать, превратив в однородную массу, и мазать пораженные участки кожи дважды в день. Хорошо помогает рисовый крахмал смешанный с глицерином. Если вы решили все таки за основу взять вазелин, то можете добавить в него простой сок алоэ. Череду можно использовать вместе с подсолнечным маслом или животным жиром. Хорошо помогают мази на основе целебных трав:
Одно из самых полезных средств народной медицины — мумие. Одна таблетка мумие разводится в литре воды. Давайте ребенку выпивать по 100 граммов каждое утро, запивая теплым молоком. Рацион питания малышаДля полного избавления от такого заболевания, как пищевая аллергия у ребенка, необходимо соблюдать строгую диету. При обнаружении аллергии на молоко, категорически запрещается употребление блюд с его использованием. Возместить этот продукт можно его соевым заменителем, иногда позволяется давать козье молоко. Грудничков нужно подкармливать гипоаллергенными смесями. Белок, который входит в их состав, прошел огромный цикл обработки, что позволяет считать его безопасным. Существует основной рацион, при котором потребуется ограничение малыша в употреблении рыбы, шоколаде, мясе, жаренных блюдах, хлебе, овощах. Для приготовления картофеля, требуется предварительное его замачивание на несколько часов. Это избавит его от большого количества крахмала, который служит аллергеном для детского организма. Из мяса разрешается кушать только говядину, индюшатину и мясо кролика. А вот куриного мяса нужно избегать. Для его приготовления используйте только пароварки и духовые печи. Можно предавать мясо термической обработке путем варки. При улучшении самочувствия вашего ребенка, вводите в рацион бульоны: овощные и мясные. Очень полезно будет ежедневное употребление различных каш. Отлично воспринимается организмом отварной тунец — это единственная гипоаллергенная рыба. Со временем прикармливайте ребенка небольшими порциями творога и йогурта без различных вкусовых добавок. Недопустимо использование консервантов и красителей. Несмотря на все полезные свойства моркови и тыквы, эти овощи вводятся в последнюю очередь, после снятия всей симптоматики заболевания. Примерно так может выглядеть дневной рацион ребенка:
Полезно будет завести пищевой дневник, куда нужно вносить каждый прием пищи, в каком количестве, время приема, и возможные аллергические проявления. Это поможет родителям и доктору выявить возможную причину заболевания и незамедлительно начать курс лечения. Как уберечь ребенка от аллергии на продукты питания?Пищевая аллергия у ребенка опасное и непредсказуемое заболевание. Поэтому в первые годы жизни необходимо быть предельно внимательными к различным проявлениям со стороны организма малыша. Чтобы обезопасить его, выполняйте следующие предписания:
allergiainfo.ru Пищевая аллергия у детей до года, ее диагностика и лечение
1. Преемственность от близких родственников. Особо завышена угроза наступления аллергии у тех малышей, близкие родственники которого сами страдали каким-либо видом аллергии. Известно, что если в семье ребенка один из родителей подвержен аллергическим заболеваниям, то риск развития ее у малыша составляет примерно 37%, а если оба родителя, то риск увеличивается уже до 62%. 2. Помимо наследственных, играют роль следующие, провоцирующие аллергические заболевания факторы: гипоксия ребенка во время беременности и родов, перенесенные малышом ОРВИ и различные кишечные инфекции, вследствие которых меняется состав микрофлоры кишечника. Избыточное употребление будущей мамой блюд из следующих продуктов: молоко, куриные яйца, фрукты и овощи ярких цветов, тонизирующие напитки, шоколадные изделия, грибы в любом виде, орехи, мед. Данные высокоаллергенные продукты способствует формированию аллергично настроенного фона у будущего ребенка. Отрицательную роль несет курение на протяжении беременности, а также различные инфекционные болезни, перенесенные в этот период с лечением антибиотиками. 3. Также необходимо рассмотреть несоблюдение порядка питания мамы и грудничка, способствующие возникновению аллергии. Если малыш находится на грудном вскармливании, то молочные продукты, творог, шоколадные изделия, орехи, клубника, цитрусовые, красная рыба, употребляемые мамой, могут вызвать или усилить аллергические болезни у ребенка. Безосновательный перевод малыша на смешанное или искусственное кормление с употреблением неадаптированных дешевых смесей, частая перемена смесей в период ее подбора, кормление коровьим молоком в первые месяцы жизни ребенка способствует срыву ЖКТ и значительно повышает риск возникновения и развития аллергических заболеваний. Остановимся подробнее на последнем факторе. У новорожденного ребенка все органы находятся в стадии дозревания до возможности ими полного своего функционирования. В желудочно-кишечном тракте еще понижена выработка ферментов, отвечающих за полноценное усвоение пищи. Поджелудочная железа пока не имеет возможности в нужных объемах вырабатывать такие необходимые для пищеварения ферменты как амилаза (расщепляет углеводы), липаза (расщепляет жиры), трипсин (расщепляет белки) и т.д. Получается, что незнакомый продукт, попав «на стол» к маленькому ребенку, попросту не может у него перевариться, т.к. не хватит необходимых ферментов. Поэтому очень важно, когда речь заходит о прикорме, не торопиться и не спешить с введением новых продуктов, чтобы не сорвать ребенку ЖКТ. В таблице приведены примерные сроки введения новых продуктов малышам, страдающим от аллергии. Очень важно при вводе нового вида прикорма применять правило постепенного ввода (начинать с 1/2 чайной ложки), вводить одновременно только один вид прикорма на протяжении 7-10 дней, и только убедившись, что нет отрицательной реакции на данный продукт, вводить следующий.
Симптомы и признаки пищевой аллергии.Пищевая аллергия может проявиться у малышей совершенно по-разному: – Различные аллергические заболевания кожи, такие как: кожные высыпания, покраснения различного характера, шелушение кожи, непрекращающийся зуд, обильная потница, не проходящие долгое время опрелости, крапивница, а также отек Квинке; -Респираторные заболевания: насморк аллергического характера; -Расстройства ЖКТ (желудочно-кишечный тракт): рвотный рефлекс, запор, метеоризм, диарея, срыгивания. В перечисленных выше случаях самым серьезным и тревожным считается отек Квинке. При нем у пострадавшего ребенка возникают отеки кожи, похожие сначала на крупные волдыри, которые довольно быстро еще разрастаются в размерах. В горле начинается приступ удушья, голос быстро садится, появляется нехватка кислорода, и как следствие отдышка. Эта ситуация очень схожа с приступом при бронхиальной астме. В этом случае необходимо как можно быстрее вызвать скорую мед. помощь, и сразу же по телефону уточнить, какое количество препарата против аллергии, которое есть у вас (супрастин, кларитин и т.д.) можно дать малышу, пока едет машина помощи. Диагностика аллергии.Исходя из различных исследований становится очевидно, что у детей до года в основном (в 85%) проявляется аллергическая реакция на коровье молоко (точнее, на его белок). Из малышей, у которых развился атопический дерматит 85-90% деток встречается с аллергией на белок коровьего молока. Еще у малышей существует большая вероятность аллергии на куриные яйца (62%), глютен (53%), банан (51%), рис (50%). Иногда возникает аллергия на белок гречи (27%), картофель (26%), сою (26%). Редко, но все таки бывает на кукурузу (12%), различные виды мяса (0-3%). У многих детей (76%) выявляется аллергия на три и более вида пищевых белков. Продукты с разной степенью аллергенности:
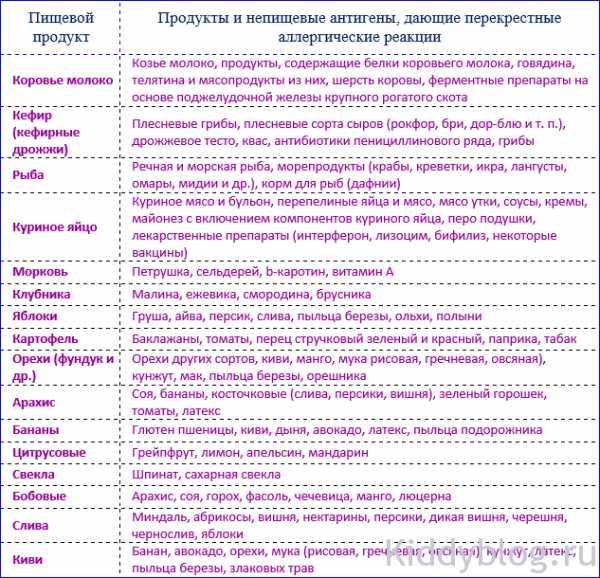
Если у малыша появились описанные выше симптомы, нужно постараться поскорее проконсультироваться у педиатра и аллерголога, чтобы найти и устранить источники возникновения болезни. После этого нужно убрать из рациона продукты, провоцирующие формирование аллергической реакции. Для этого специалист, наблюдающий ребенка, обычно предлагает завести пищевой журнал, куда мама должна заносить продукты и блюда, употребляемые ею самой, либо все, что кушал ребенок, и реакцию на данные блюда. Также, для выявления аллергенов у малышей первых месяцев жизни применяют метод взятия крови из вены и выявляют наличие специфических антител (классы IgE и IgG4) в сыворотке крови. С помощью этого метода можно выявить чувствительность организма малыша к широкому кругу самых разнообразных продуктов. Стоит отметить, что у ребенка с пищевой аллергией, вероятно формирование аллергореакции и на другие типы различных аллергенов. Такое может произойти, например, в случае, если организм встречает два аллергена, схожих по структуре. В результате, выработанные антитела, реагирующие на первый аллергичный вид питания, начинают реагировать и на второй. Такая реакция называется «перекрестная аллергия». В конечном счете, может возникнуть аллергия и на тот, второй продукт. В таблице приведены возможные перекрестные реакции среди различных видов аллергенов.
Лечение аллергических заболеванийЛечение проявлений аллергии – это преимущественно диета, целью которой является выявление и устранение из рациона продукта – аллергена. Если мама кормит ребенка грудью, то она должна исключить из своего меню все продукты, дающие аллергическую реакцию, а именно: различные консерванты, искусственные красители, жареные блюда и другие явные аллергены. Если в результате диеты мамы удается выявить аллерген, то мама исключает его из своего меню на срок от 1 до 3-х месяцев. Как результат – за это время признаки аллергической реакции у ребенка должны, как минимум, уменьшиться, но в основном исчезнуть совсем. После этого допускается неспеша расширять меню мамы, но высокоаллергенные продукты из рациона стоит все же исключить. Если малыша кормят искусственными смесями, то вероятно, аллергия возникла на белки коровьего молока, входящие в их состав. В этом случае будет правильным частично, либо полностью заменить используемую смесь на специальные гипоаллергенные, где протеин уже расщеплен до уровня аминокислот (гидролизированные смеси) – при таком кормлении развитие заболевания происходить не будет. Но нужно понимать, что не в коем случае не стоит самому назначать ребенку лечебную смесь, нужно обязательно проконсультироваться со специалистом, и вводить ее под контролем.
Какой-либо очевидный результат будет заметен только через 3-4 недели после начала использования специализированных смесей. Также в борьбе с пищевой аллергией вашим врачом могут быть назначены и другие препараты, а именно: антигистаминные, различные кремы и мази (в том числе даже гормональные), адсорбенты для вывода из организма накопленных вредных веществ. Кроме того, в период лечения заболевания необходимо контролировать, а в некоторых случаях и корректировать кишечную флору с помощью различных средств, которые содержат нормофлорины: бифидо и лактобактерии. Рекомендации для мам, чьи малыши находятся на грудном вскармливании.С целью минимизации риска развития пищевой аллергии у детей, получающих грудное молоко, приведен список блюд и продуктов в зависимости от уровня их аллергичности.
kiddyblog.ru |

 Пищевая аллергия проявляется у детей признаками, симптомы которых иногда почти неотличимы от других заболеваний и первоначально могут вызвать затруднения в диагностике.
Пищевая аллергия проявляется у детей признаками, симптомы которых иногда почти неотличимы от других заболеваний и первоначально могут вызвать затруднения в диагностике. Пищевая аллергия — это реакция организма на обычно безвредную пищу. Чаще всего аллергенами становятся белки; жиры же и углеводы более безопасны для иммунной системы. Обнаружив в организме незнакомый продукт — аллерген, иммунная система начинает вырабатывать к нему антитела в намного превышающем норму количестве, Организм в этом случае становится крайне реактивным, и начинает идентифицировать безвредный пищевой компонент как инфекцию. Симптомы такой реакции сугубо индивидуальны.
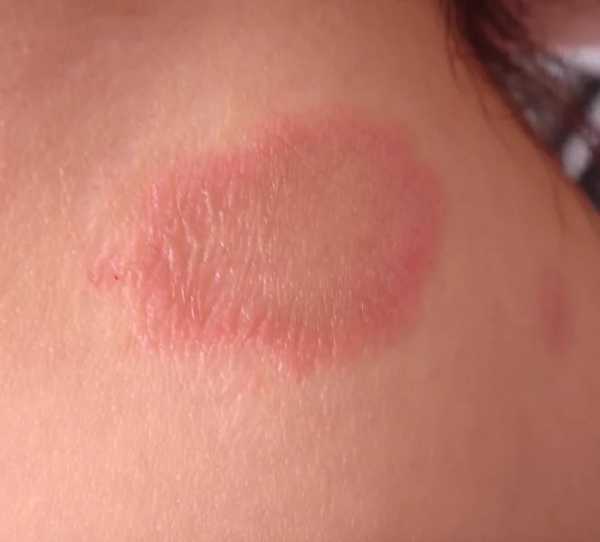
Пищевая аллергия — это реакция организма на обычно безвредную пищу. Чаще всего аллергенами становятся белки; жиры же и углеводы более безопасны для иммунной системы. Обнаружив в организме незнакомый продукт — аллерген, иммунная система начинает вырабатывать к нему антитела в намного превышающем норму количестве, Организм в этом случае становится крайне реактивным, и начинает идентифицировать безвредный пищевой компонент как инфекцию. Симптомы такой реакции сугубо индивидуальны. Что касается кожных покровов, то они покрываются красными пятнами с четкими очертаниями. Так называемая крапивница. Места ее расположения различны: лицо, руки, торс, по всему телу. Прыщики могут достигать 12 см в размере. Все это сопровождается сильным зудом, а в некоторых случаях и жжением. Папулы могут образоваться на глазах и вокруг рта. В редких случая пузырьки наполняются жидкостью.
Что касается кожных покровов, то они покрываются красными пятнами с четкими очертаниями. Так называемая крапивница. Места ее расположения различны: лицо, руки, торс, по всему телу. Прыщики могут достигать 12 см в размере. Все это сопровождается сильным зудом, а в некоторых случаях и жжением. Папулы могут образоваться на глазах и вокруг рта. В редких случая пузырьки наполняются жидкостью. При острых проявлениях заболевания, конечно нужно использовать антигистаминные препараты. Можно применять Фенистил в каплях. Средство отлично снимает покраснения кожных покровов и их зуд. Нормализует работу пищеварительного тракта. Разрешается уже с месячного возраста по несколько капель в день, разведенных в молоке, в зависимости от сложности положения малыша.
При острых проявлениях заболевания, конечно нужно использовать антигистаминные препараты. Можно применять Фенистил в каплях. Средство отлично снимает покраснения кожных покровов и их зуд. Нормализует работу пищеварительного тракта. Разрешается уже с месячного возраста по несколько капель в день, разведенных в молоке, в зависимости от сложности положения малыша. Если аллергия возникла на фоне употребления цитрусовых, от них нужно отказаться. Не стоит кушать и клубнику, малину, киви, черную смородину. Чтобы восполнить в организме нужное количество витаминов, давайте ребенку яблоки, груши, сливы. И так при каждом виде пищевой аллергии — отказ от провокационного продукта.
Если аллергия возникла на фоне употребления цитрусовых, от них нужно отказаться. Не стоит кушать и клубнику, малину, киви, черную смородину. Чтобы восполнить в организме нужное количество витаминов, давайте ребенку яблоки, груши, сливы. И так при каждом виде пищевой аллергии — отказ от провокационного продукта. Насколько высок риск возникновения аллергии у маленького ребенка? Давайте рассмотрим несколько факторов, предрасполагающих к возникновению этого заболевания.
Насколько высок риск возникновения аллергии у маленького ребенка? Давайте рассмотрим несколько факторов, предрасполагающих к возникновению этого заболевания.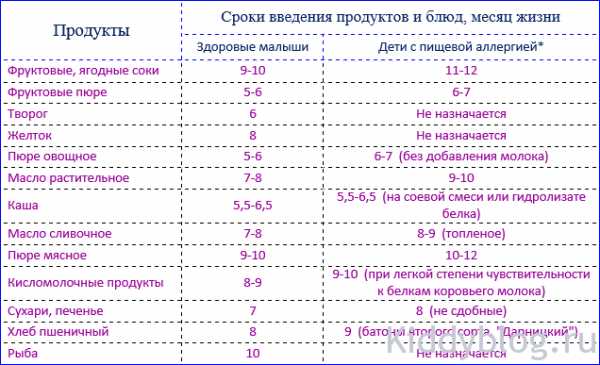 * С учетом индивидуальной переносимости продуктов
* С учетом индивидуальной переносимости продуктов