|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Прокол при беременностиПроцедура амниоцентеза во время беременности: показания и возможные последствияАмниоцентез при беременности – это один из широко применяемых методов в перинатальной медицине. Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне. Что такое амниоцентезАмниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря. Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины. Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины. Врач лишь назначает или рекомендует пункцию, а делать её или нет, решать только будущей матери. При отправлении беременной на процедуру гинеколог обязательно должен проконсультировать женщину о возможных рисках. 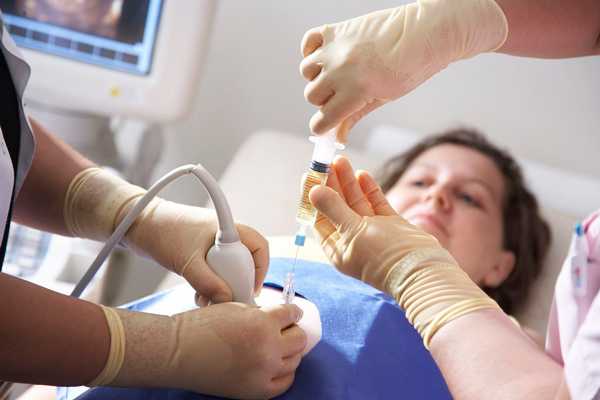 Процедура амниоцентеза Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели. В этот период оканчивается формирование многих будущих органов малыша, поэтому благодаря пункции можно получить достоверную информацию о его физическом и генном здоровье. Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели.
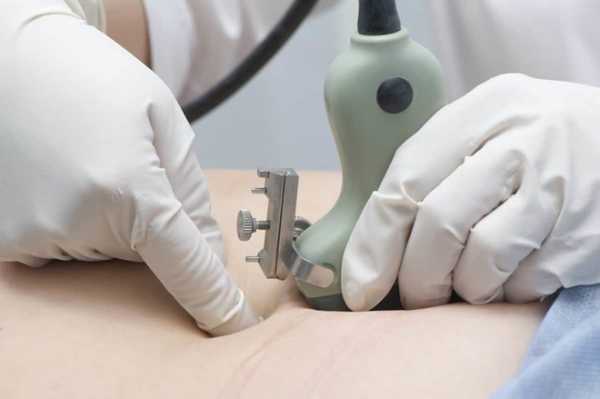
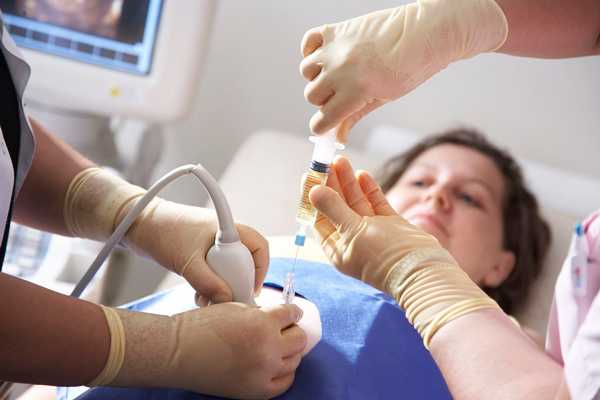
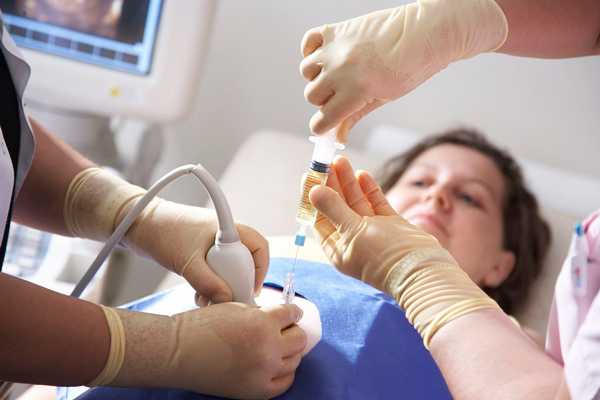
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан аборт, то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности. Как проводится процедура амниоцентезаТехника выполнения амниоцентеза подразумевает под собой прокол живота. Изначально женщине делается УЗИ с целью оценки расположения плода и плаценты для того, чтобы не поранить малыша. После этого врач обрабатывает живот беременной специальными антисептическими средствами. Затем в переднюю стенку брюшины аккуратно вводится игла со шприцом. Данный процесс постоянно контролируется врачом ультразвукового исследования. Иглой набирается около 20 – 30 миллилитров амниотической жидкости, которая потом сдаётся в лабораторию. Процедура осуществляется без применения обезболивающих средств. В редких случаях врач назначает местную анестезию. После взятия пункции врач при помощи УЗИ оценивает состояние плода. Если у беременной резус-конфликт, то на протяжении 3 последующих суток ей делаются инъекции антирезусного иммуноглобулина. Результаты анализа приходится ожидать от 2 до 3 недель. Показания к амниоцентезуПоказаний для амниоцентеза не очень много. Данную процедуру предлагают пройти женщине, если у неё в роду имеются родственники, болеющие хромосомные заболеваниями. Также она рекомендована беременным после 35 лет. Но делать или нет амниоцентез по возрасту решает только женщина. Всё дело в том, что после 35 лет у женщин повышается риск появления в яичниках лишней 21 пары хромосом. Это связано с возрастными изменениями в женской репродуктивной системе. Излишняя хромосома вызывает болезнь Дауна у плода. 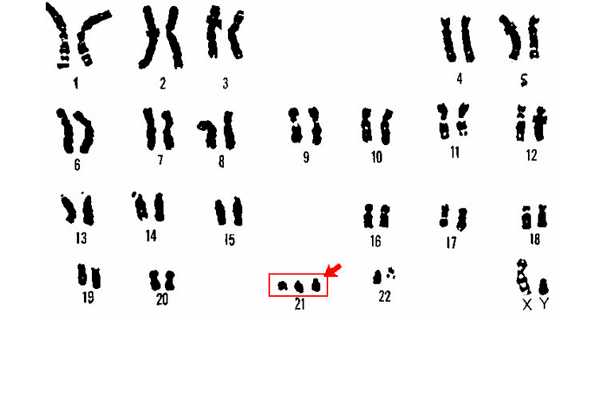 Проведения амниоцентеза из-за возможного наличия лишней 21-й пары хромосом Также показаниями будут служить результаты ультразвукового обследования или биохимического скрининга. Если при прохождении УЗИ на 12 неделе ширина воротниковой зоны больше 3 мм (норма 2 мм) — это повод для проведения амниоцентеза. Увеличенное пространство между шейной костью и кожей плода указывает на генетические аномалии, в частности на синдром Дауна. Показаниями для прохождения данной процедуры являются результаты биохимического анализа крови: уровень ХГЧ (хорионический гонадотропин человека) больше 288 мЕД/мл, уровень РАРР-А (специфический белок плазмы крови) ниже 0.6 МоМ. Противопоказания к амниоцентезуПроцедура противопоказана при:
Амниотическая жидкость содержит мелкие частички кожного покрова будущего малыша и вещества, которые позволяют провести полный анализ состояния крохи. Амниоцентез показывает не только генетические заболевания или отклонения, но и группу, резус крови плода. По результатам анализа можно определить кариотип будущего малыша. Это набор хромосом, определяющий все особенности организма: цвет волос, глаз и кожи, формы частей тела. По кариотипу можно рассмотреть хромосомные болезни. В норме их должно быть 46, но если анализ показывает, что их больше или меньше, то это означает, что будущий малыш родится с патологией. 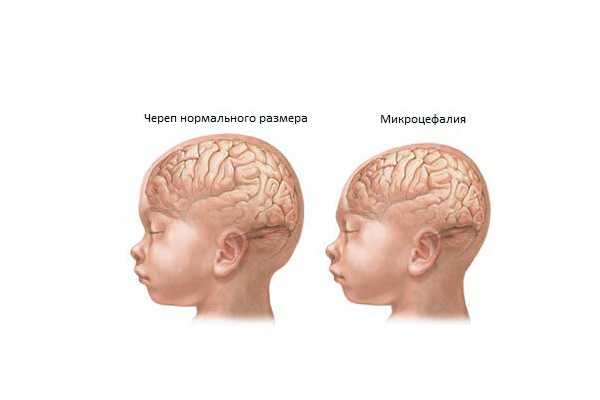 Выявление синдрома Эдвардса при процедуре исследования амниоцентеза Как выглядят результаты амниоцентеза по кариотипу (какие синдромы пункция показывает):
Синдром Дауна характеризуется кариотипом в 47 хромосом. Заболевание проявляется в замедленном развитии малыша, немного скошенном затылке, приплюснутом носике и косом разрезе глаз. Синдром Тернера – Шершевского свидетельствует об отсутствии одной Х-хромосомы, то есть у плода их всего 45 вместо положенных 46. Данная патология проявляется в виде умственной отсталости, непропорциональном строении тела, короткой шеи и половом инфантилизме. При синдроме Клайнфельтера количество хромосом может быть 47 и больше. Кариотип – ХХY. Патология подразумевает умственную отсталость и аномальное строение зубов, костной системы человека.  Обнаружение гемофилии при помощи амниоцентеза При синдроме Едвардса результат анализа показывает кариотип в 47 хромосом (лишняя в 18 паре – D18+). Патология широко распространена, как и болезнь Дауна. Появляется она в связи с возрастом родителей, а именно матери. «Зарождение» патологии происходит при нерасхождении аутсом на стадии гамет (деления). Синдром Эдвардса характеризуется нарушениями строения лица и наличием спинномозговых грыж. Согласно медицинской статистике 90% детей с данной патологией умирает, не доживая до года. При синдроме Патау наблюдается 47 хромосом (D13+). Патология характеризуется аномалиями черепа и лица. Помимо генетических аномалий процедура забора околоплодных вод показывает мышечную дистрофию и серповидно-клеточную анемию. Также по результатам анализа можно увидеть наличие болезни Тея-Сакса, характеризующееся поражением центральной нервной системы и мозга плода. Помимо неё амниоцентез показывает гемофилию – редкое наследственное заболевание, проявляющееся нарушением свёртываемости крови. По результатам пункции видны дефекты нервной трубки у плода:
Возможные последствия процедурыМедики изначально предупреждают беременную, что иногда амниоцентез вызывает риски для плода. После проведения процедуры может случиться самопроизвольный выкидыш. При взятии пункции можно поранить малыша иглой. Последствием от амниоцентеза может стать повреждение мочевого пузыря или преждевременная родовая деятельность. Редко случается хориомниотит – воспалительный процесс оболочек плода и инфицирование околоплодных вод. 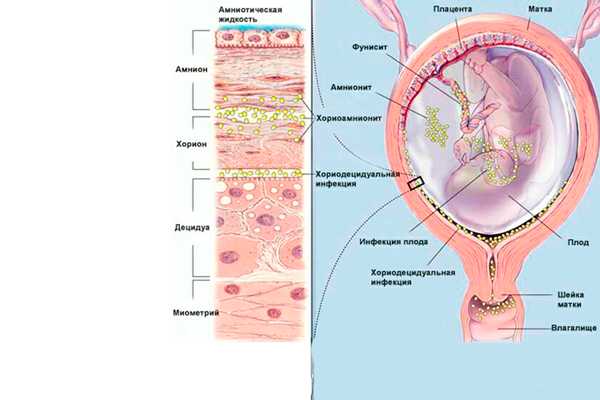 Хориомниотит в следствии проведения амниоцентеза Согласно отзывам женщин, кто делал амниоцентез, часто последствием становится отслойка плаценты. Данная патология не является критической при постоянном наблюдении медиков. Другие последствия после проведения амниоцентеза при беременности согласно отзывам:
Альтернатива амниоцентезуПункция взятия амниотической жидкости имеет хоть небольшие, но все же риски для плода. Поэтому иногда женщинам врачи рекомендуют пройти неинвазивный пренатальный тест. Это исследование проводится методом забора венозной крови. Затем плазма помещается в специальный аппарат, который охлаждает её до нужной температуры. После этого сотрудники лаборатории выделяют ДНК плода из крови, который отправляют в амплификатор. В данном аппарате в искусственных условиях происходит размножение генного материала будущей крохи. После этого проводится математический обсчёт ДНК малыша при помощи компьютерных программ. Данный тест показывает наличие всех генетических аномалий у крохи в утробе матери. 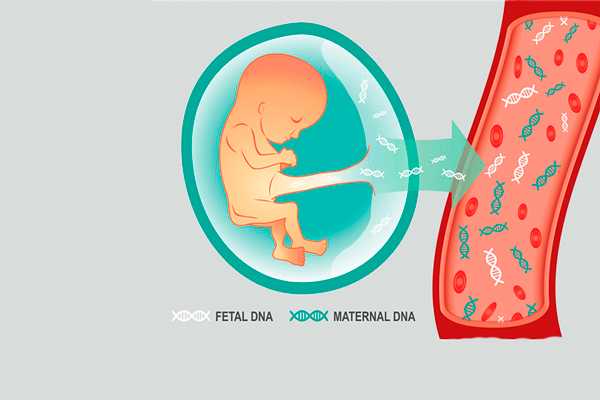 Неинвазивный пренатальный тест как замена амниоцентезу Расшифровать результаты анализа может только врач-генетик. Многие беременные с появлением данного исследования начали задумываться, а что лучше: амниоцентез или неинвазивный пренатальный тест? Однозначно ответить нельзя. Всё зависит от показаний и противопоказаний. Амниоцентез – это забор жидкости с плодного пузыря, поэтому возможность получения нежелательных последствий от данного вмешательства выше. При неинвазивном пренатальном тесте риски отсутствуют, но и точность результата не такая, как при пункции. Амниоцентез назначается врачом, а кровь сдать можно по желанию. Многие беременные изначально делают неинвазивный пренатальный тест для перестраховки. Если по его результатам видны отклонения от нормы, то женщины проходят процедуру забора амниотической жидкости. ЗаключениеСогласно отзывам амниоцентез больше полезен, чем вреден для женщин. Да, негативные последствия после его проведения имеются. Но сделав пункцию, женщина знает о возможных пороках и патологиях своего будущего малыша и может принимать решение оставить его или прервать беременность. Видео: Мнение эксперта: опасен ли амниоцентез при беременности — Изабелла Воскресенскаяdetieco.ru сроки проведения, когда и на какой неделе берут забор амниотической жидкости, и как берется пункцияАмниоцентез является распространенной диагностической процедурой, направленной на качественное и количественное исследование водной оболочки плода. Проведение пункции вод позволяет выявить многие патологии на ранних этапах, но сама процедура сопряжена с определенными рисками для ребенка и матери. Целесообразен ли амниоцентез при беременности и как он проводится
Амниоцентез является одним из наиболее информативных методов диагностики здоровья эмбриона. Он представляет собой пункцию водной оболочки плода, цель которой – взятие жидкости для исследования в лаборатории, дренирования вод или введения лекарственных препаратов. Амниоцентез при беременности: необходимостьЗабор околоплодных вод является диагностической процедурой, которая выполняется по соответствующим показаниям:
Для проведения амниоцентеза в обязательном порядке должны быть показания, иначе осуществления такой инвазивной процедуры не целесообразно и рискованно. Как проводится прокол живота при беременностиДо начала осуществления пункции водной оболочки плода женщине должны сделать УЗИ, чтобы:
Женщина ложится на спину на операционный стол, специалист проводит обработку операционного поля, вводит местный анестетик (обезболивание может не проводиться при желании пациентки) и выполняется забор материала. Методы выполнения инъекцииПроцедура может осуществляться одним из двух способов:
Вне зависимости от выбранной методики, процедуру осуществляют под контролем аппарата УЗИ. Сроки выполнения проколаВ соответствии со сроками гестации, на которых проводят амниоцентез, он может быть:
Именно поздний амниоцентез считается более безопасным для малыша и матери. Это связано с тем, что водная оболочка в этот период обладает выраженными антимикробными свойствами, а также закончились процессы формирования и прикрепления плаценты в матке Прокол живота во время вынашивания малыша: возможные последствия
Для профилактики резус-конфликта женщинам вводят иммуноглобулин D внутримышечно, если они не были сенсибилизированы до амниоцентеза. Инъекцию обязательно производят в течение 2-3 суток после пункции амниотической жидкости Как долго проводится исследование околоплодных вод
Кому противопоказана пункция водной оболочки плодаКатегорически запрещено проведение амниоцентеза женщинам, у которых имеется острое воспаление или обострился хронический процесс. Локализация патологического процесса при этом не имеет значения. В качестве противопоказаний также выступают:
Несмотря на определенные риски, с которыми связано проведение амниоцентеза, при отсутствии противопоказаний к процедуре – ее проведение является важной частью мониторинга состояния плода и матери. Такой диагностический метод не входит в категорию серьезных хирургических вмешательств, потому у него нет периода реабилитации женщины. Главное для будущей матери после амниоцентеза – избегать поднятия тяжестей и отказаться от физических нагрузок на три дня. Полезное видеоjustmama.online Что такое прокол при беременности — Детишки и их проблемыВаша медицинская история или результаты очередного УЗИ могут заставить гинеколога предполагать, что есть больше, чем обычно, шансов родить ребенка с врожденными дефектами. Для того, чтобы узнать более точную вероятность осложнений, используется данный специфический метод. Амниоцентез - исследование, при котором берут на анализ околоплодную жидкость. Игла проходит через брюшную полость и матку, не касаясь при этом плаценты и ребенка. Берется примерно 15мл околоплодных вод, это количество очень мало в сравнении с общим их объемом (например, в 16 недель - минимум 160мл). Содержание статьи: Сроки проведения
Как проходит процедура?Важно, чтобы мочевой пузырь будущей матери был полон. Это способствует поднятию матки вверх и более качественному изображению на экране УЗИ. Перед амниоцентезом обязательно проводят ультразвуковое исследование, где уточняют, один ли плод находится в матке или несколько, расположение плаценты и другие нюансы. Приготовления длятся примерно 10-15 минут. После ультразвуковой диагностики очищают живот и иглу проводят в матку. На экране монитора постоянно контролируют движение иглы. В течение одной минуты будет набрано 15мл околоплодной жидкости. После этого снова проверят состояние малыша и мама может уже идти домой. Больно ли? Практически все беременные отмечают, что было гораздо меньше дискомфорта от теста, чем они ожидали. Это было похоже по ощущениям на обычный анализ крови. Чаще всего никаких болевых ощущений беременная после процедуры не испытывает. Редко бывает дискомфорт из-за небольшого кровоподтека под кожей. Если вы заметили необычные выделения или боли, нужно обязательно позвонить своему гинекологу. Какие последствия у амниоцентеза?
Делать или нет?Решение о проведении данного теста является очень личным делом и часто очень трудно дается. Ни врач и никто другой не могут вас заставить пройти данную процедуру. Данное решение вы должны принять сами, перед этим взвесив все за и против. Но помните, что даже совокупность УЗИ и амниоцентеза не даст 100% достоверности, что всевозможные аномалии исключены. При принятии решения задумайтесь заранее о том, если результаты анализа будут неутешительны, готовы ли вы будете прервать данную беременность. Когда будут готовы результаты?Все зависит от учреждения, где будет проводиться амниоцентез. Обычно результаты готовы примерно на 14-21 день после анализа. Если пирсинг был сделан задолго до того, как планировалась беременность и ранка вполне успела зажить, то никакой опасности в этом нет. Причем это вполне безопасно как для мамочки, так и будущего ребенка. Иное дело, если ранка свежая. Животик начинает расти и это несколько затрудняется заживление прокола, что может привести к проникновению инфекции. При увеличении матки, на животе кожа также начинает растягиваться, это может привести к изменению диаметра прокола и его смещению. Обычно, это приносит массу неудобств. Более того, сохраняется высокая вероятность инфицирования. Если ранка начала напухать и загнивать, обратится к врачу необходимо немедленно. Металлические украшения способны принести массу неудобств роженице из-за стремительно увеличивающегося животика. Поэтому металл стоит заменить на гибкий политетрафторэтилен. Обычно он не отторгается организмом и не несет дискомфорта. Перед самими родами украшения обязательно должно быть извлечено. Что касается сути самого вопроса, так вот, носить пирсинг во время беременности можно, но с особой осторожностью. Если ранка не успела зажить, за ней нужно тщательно следить и постоянно обрабатывать специальными средствами, подойдет даже перекись. Это не допустит попадания инфекции вовнутрь организма. В целом же, каждая женщина самостоятельно решает, носить ей украшение или нет. Но все, же рекомендуется посоветоваться по этому поводу с врачом. Пирсинг пупка при беременностиВ последнее время пирсинг стал очень модным и популярным. Да настолько, что многие женщины делают его во время беременности, стараясь тем самым украсить свой растущий животик. Важно соблюдать особые правила, благодаря которым ношение украшения принесет только лишь положительные эмоции и не навредит. Так, проколотый пупок должен полностью зажить до беременности, это значительно снизит риск попадания в организм опасных инфекций через имеющуюся ранку. При увеличении матки, кожа на животе также начинает растягиваться. Такое явление приводит к смещению диаметра ранки. В итоге заживление практически невозможно. Необходимо понимать, что иммунная система женщина сильно ослаблена. Поэтому для заживления прокола понадобится немало времени. Это же несет в себе опасность инфицирования. Важно носить удобные украшения. Металлические сережки приносят массу неудобств. Обычно они отторгаются организмом, что может привести к воспалению и загниванию. Перед самими родами серьга удаляется. Прокалывать пупок непосредственно во время беременности не стоит. Ведь как описывалось выше, организм женщины ослаблен, поэтому любая инфекция свободно может в него проникнуть. Более того, из-за снижения защитных функций организма есть риск того, что ранка просто не сможет быть зарасти, да и постоянно меняющийся в размерах животик не позволит этому произойти. Поэтому риск занесения инфекции сохраняется на высоком уровне. Прокалывать пупок или нет, решает каждая женщина самостоятельно. Но нужно взвешивать все возможные риски. Как влияет пирсинг пупка на беременность?Необходимо понимать, что прокалывание пупка не такая важная процедура, чтобы делать это непосредственно в период беременности. Следует осознавать, что для нормального заживления ранки, должны соблюдаться все защитные условия. В период вынашивания малыша это практически невозможно. Организм очень ослаблен, и следить за тем, чтобы в ранку ничего не попало не так просто. Это влечет за собой массу негативных последствий. Именно по этим причинам специалисты крайне не рекомендуют делать пирсинг непосредственно во время вынашивания ребенка. Отказаться от украшения стоит потому, что есть вероятность заражения различными заболеваниями, которые передаются через кровь. Да, вылечить такую проблему можно любыми способами, но не стоит забывать о риске для малыша. Делать пирсинг во время беременности не стоит и потому, что многие специалисты данного дела обрабатывают будущее место прокола антибиотиками, а это чревато серьезными последствиями для развивающегося организма малыша. Некоторых мамочек такая информация вовсе не пугает. Стоит отметить, что помимо угрозы для жизни малыша, само место прокола может деформироваться. Поэтому такое желаемое украшение принесет исключительно негативные эмоции. В любом случае, пирсинг стоит перенести на более благоприятное время. Не стоит торопиться с прокалыванием пупка и подвергать опасности собственное здоровье и малыша. Вред пирсинга при беременностиЗаконное волнение у мамочки может вызвать само мест прокола. Ведь именно через пуповину малыш «общается» со своей мамой. Бывало много случаев, когда дырочка от прокола растягивалась и тем самым приносила женщине массу неудобств. Действительно, такое воздействие очень негативно сказывается на организме. Ослабленный иммунитет, невозможность защиты – все это приводит к проникновению в организм вредных инфекций. Да, вылечить их можно, но только лишь большинство препаратов при беременности являются запрещенными. Все это может вызвать серьезные последствия. Разве пирсинг того стоит? Вреда от него может и не быть. Но риск развития неблагоприятной ситуации возрастает с каждым днем. Кроме того, сережку постоянно придется снимать. Делать УЗИ вместе с ней нельзя, да и при родах она доставит массу неудобств. На больших сроках беременности животик растет, прокол деформируется, ранка постоянно беспокойна. Риск развития воспаления или загнивания велик. Поэтому стоит отказаться от этой идеи. Пирсинг это хорошо и красиво, но с материнством никак не сопоставимо. Необходимо всегда взвешивать все плюсы и минусы. Да, это красиво, но не уместно в период вынашивания малыша. Примерно 7-10% женщин в роддоме проходят через амниотомию. Беременных, которые впервые слышат об этой манипуляции, она пугает. Возникают закономерные вопросы: амниотомия, что это такое? Не опасна ли она для ребенка? Не зная, для чего проводится эта процедура, многие будущие мамы заранее настроены отрицательно. Информация о показаниях, противопоказаниях и возможных последствиях амниотомии поможет понять, есть ли почва у страхов. Амниотомия – это акушерская операция (в переводе amnion – водная оболочка, tomie – рассечение), суть которой заключается во вскрытии околоплодного пузыря. Амниотический мешок и заполняющие его околоплодные воды играют важную роль в нормальном внутриутробном развитии ребенка. На протяжении беременности они защищают плод от внешнего механического воздействия и микробов. После вскрытия или естественного разрыва амниона, матка получает сигнал о необходимости исторгнуть плод. В результате начинаются схватки и ребенок появляется на свет. Манипуляция по вскрытию амниотического мешка проводится специальным инструментом в виде крючка в момент, когда пузырь наиболее выражен, чтобы не повредить мягкие ткани головки малыша. Амниотомия – совершенно безболезненная операция, так как на плодных оболочках отсутствуют нервные окончания. Виды амниотомииВскрытие плодного пузыря, в зависимости от момента проведения манипуляции, делится на четыре вида:
Когда она необходима?В основном амниотомия проводится во время родов, если плодный мешок не разорвался самостоятельно. Но существуют ситуации, при которых необходимо срочное родоразрешение. В этом случае, прокол околоплодного пузыря выполняют даже при отсутствии схваток. Показаниями к нему являются:
Если родовая деятельность уже началась, при определенных особенностях организма будущей мамы, также придется прибегнуть ко вскрытию плодного мешка. Показания, при которых проводится амниотомия в родах:
Есть ли противопоказания?Хотя во многих ситуациях вскрытие околоплодного пузыря облегчает процесс появления ребенка на свет, существуют противопоказания к этой процедуре. Амниотомия при родах не проводится, если:
В свою очередь, противопоказанием к родоразрешению естественным путем служит неправильное расположение плода и плаценты, наличие рубцов на матке и аномалий строения родовых путей. Также они запрещены при выраженном симфизите, патологиях сердца и других заболеваниях матери, создающих угрозу ее здоровью и жизни либо препятствующих нормальному родовому процессу. Техника проведенияХотя амниотомия является операцией, присутствие хирурга и анестезиолога не требуется. Вскрытие околоплодного пузыря (прокол) проводится акушером при вагинальном осмотре роженицы. Манипуляция абсолютно безболезненна и занимает несколько минут. Прокол при беременности выполняется стерильным пластиковым инструментом, напоминающим крючок. Процедура состоит из следующих этапов:
Околоплодный пузырь вскрывают вне схватки, что обеспечивает безопасность и удобство проведения процедуры. Если у женщины диагностировано многоводие, воды выпускают медленно, чтобы предотвратить выпадение во влагалище петель пуповины или конечностей плода. Обязательные условияИзбежать осложнений при манипуляции позволяет соблюдение ряда правил. К обязательным условиям, без которых амниотомия не проводится, относятся:
Важнейшим показателем является зрелость шейки матки. Для выполнения амниотомии она должна соответствовать 6 баллам по шкале Бишопа – быть сглаженной, укороченной, мягкой, пропускать 1-2 пальца. Осложнения и последствияПри правильном проведении, амниотомия – безопасная манипуляция. Но, в редких случаях, роды после прокола пузыря могут осложниться. Среди нежелательных последствий амниотомии встречаются:
Также существует риск, что вскрытие околоплодного пузыря не даст желаемого результата и родовая деятельность не станет достаточно активной. В этом случае, потребуется применение стимулирующих схватки препаратов или проведение кесарева сечения, поскольку длительное пребывание ребенка без вод угрожает его жизни и здоровью. Любое вмешательство в организм имеет свои последствия и они не всегда положительные. Но соблюдение всех условий проведения амниотомии позволяет свести риск осложнений к минимуму. Поэтому при наличии показаний не стоит отказываться от вскрытия плодного пузыря и других необходимых во время родов манипуляций. Полезное видео: необходимость и возможные последствия амниотомии с точки зрения зарубежных специалистовОльга Рогожкина акушерка Роды не всегда проходят по классическому варианту, как описано в книгах. Иногда необходима амниотомия - принудительное вскрытие околоплодного пузыря для возбуждения родовой деятельности. Основным условием для проведения процедуры является физиологическая готовность родовых путей (зрелость шейки матки) и профессионализм акушера. По какой бы причине ни проводилась амниотомия, сомневаться в ее необходимости не нужно, поскольку задачей врача является сохранение здоровья матери и ребенка. При соблюдении показаний и требований к манипуляции, процедура не имеет отрицательных последствий. Пункция амниотической жидкости - это техника, заключающаяся в получении образца околоплодной жидкости, содержащейся в амниотическом мешке, в которую погружен плод, с помощью пункции. Процедура пункции амниотической жидкостиПункцию делают через брюшную стенку беременной женщины. В полученном таким образом образце околоплодной жидкости находятся в растворенном виде различные вещества, попавшие туда из организма плода, и даже плавают клетки, отслоившиеся от плода. Затем в лабораторных условиях производятся соответствующие биохимические и хромосомные анализы с целью исключить или подтвердить наличие врожденных пороков развития, а также для контролирования состояния плода. Как проводится пункция амниотической жидкости? Эта методика проста и полностью безболезненна, т.к. пункция производится после введения местных анестетиков в живот беременной женщины.
Процедура в целом занимает около часа, а по ее завершении, если все прошло хорошо, беременная женщина может вернуться домой после двух часов отдыха. При этом ей все же рекомендуется ограничить свою активность в течение нескольких дней. Показания к пункции амниотической жидкостиХотя пункция околоплодной жидкости - это достаточно надежная методика, речь идет о не всегда безвредной инвазивной технике: ее применение сопровождается некоторым риском, равным 0,3-1 процента, вызвать прерывание беременности. Поэтому проведение такой процедуры рекомендуется только в случае наличия обоснованных причин. В действительности пункция амниотической жидкости может делаться с различными целями:
Что такое амниоцентез? Амниоцентез - это один из диагностических анализов, которые могут проводиться во время беременности. Он применяется для того, чтобы выявить возможные отклонения в развитии хромосом у плода, которые могут вызвать синдром Дауна и другие врожденные дефекты.
Используя ультразвук для направления действий, через материнскую брюшную полость вводится тонкая игла в жидкость, окружающую плод. Для лабораторного анализа берется около 20 мл амниотической жидкости. Процедура обычно занимает 5-10 минут, и будущая мама почувствует лишь небольшой дискомфорт. Плод ничего не почувствует во время процедуры. Как скоро будут готовы результаты анализа ? Предварительный результат будет готов в течение 48 часов, а конечный результат вы будете знать через две-три недели.
Амниоцентез не полностью безопасен и несет в себе небольшой риск того, что случится выкидыш. В одном случае на 100-200 амниоцентез провоцирует выкидыш, как правило, в течение трех недель после проведения процедуры.
Не на многие вещи в нашей жизни можно полагаться со 100-процентной уверенностью. Но амниоцентез к этому очень близок - аномалии в развитии хромосом он определяет с вероятностью 99,9 процентов.
Не существует лечения отклонений в развитии хромосом. Если диагноз поставлен до рождения ребенка, в зависимости от природы выявленных отклонений, женщине обычно предлагается искусственное прерывание беременности.
detki.shukshin-net.ru Как проводится анализ околоплодных вод при беременностиАнализ околоплодных вод – информативный метод, позволяющий оценить развитие ребенка на ранних этапах беременности. Такая диагностика проводится для точного определения степени зрелости плода, генетических нарушений или инфицирования. По сравнению с УЗИ или осмотром, где врач может «проглядеть» патологию, исследование плодной жидкости является более точным методом – точность около 99%. Но у процедуры есть определенные риски и противопоказания, о которых мама должна знать заблаговременно. Суть исследованияОколоплодные воды – это среда обитания, в которой ребенок растет и развивается. Она является своеобразной «подушкой безопасности», предохраняющей плод от возможных травм. Также в жидкость выделяются продукты жизнедеятельности, отмершие клетки и волосы, поэтому в начале беременности она прозрачная, а в третьем триместре заметно мутнеет. Когда исследуется жидкость, берутся образцы чешуек – в них содержатся ДНК, по которым можно судить о генетических заболеваниях ребенка. Также анализ околоплодных вод дает возможность обнаружить вирусы и бактерии, признаки кровоизлияния. Этим же методом определяют резус-совместимость между матерью и ребенком. Анализ может проводиться:
Анализ околоплодных вод проводится не во всех случаях, а только при актуальности такой диагностики. Женщина и будущий ребенок сталкиваются с возможными рисками, поэтому перед назначением учитывается список показаний и ограничений. ПоказанияИсследование околоплодной жидкости при беременности является инвазивной процедурой – для организма это стресс, поэтому анализ назначается строго по показаниям. К ним относятся:
Решение о назначении исследования принимает врач, оценивая состояние женщины и возможную угрозу. Если можно поставить диагноз без анализа амниотической жидкости, процедура откладывается или переносится на последнюю ступень поиска. Противопоказания и возможные рискиПри наличии определенных состояний проводить исследование нельзя – это может привести к тяжелым осложнениям. Список противопоказаний следующий:
При этих состояниях повышается риск повреждения плода или пуповины с угрозой выкидыша. Решение о назначении анализа околоплодных вод принимает лечащий врач на основании предыдущего обследования. При игнорировании противопоказаний могут развиться следующие осложнения:
Если соблюдены все рекомендации врача, осложнения наблюдаются редко. Использование УЗИ во время процедур и качественная стерилизация сводят риски к минимуму.
Анализ околоплодных вод позволяет оценить состояние здоровья плода Техника проведенияПеред исследованием женщина направляется на сдачу анализов крови и мочи для определения воспаления или наличие инфекционных заболеваний. Забор околоплодной жидкости может быть проведен двумя способами:
Результаты анализаПосле взятия анализа образец направляется на исследование в зависимости от предполагаемого диагноза. В некоторых случаях достаточно микроскопии, но для выявления генетических нарушений требуется более точное изучение с применением специальных тестов.
Анализ околоплодных вод при беременности проводится через брюшную стенку Определение внутриутробного возраста ребенкаДля определения срока родов в пробы добавляют краситель, реагирующий на специальные клетки, которые выделяют сальные железы плода. Затем проводят подсчет и процентное соотношение единиц. Сначала количество таких клеток невелико, но потом концентрация возрастает до половины от всего объема. Такой метод актуален для определения сроков родов на поздних стадиях. Анализ на преждевременный разрывВ норме воды отходят только при родах. Если отмечается выход жидкости раньше, следует заподозрить повреждения плодных оболочек. Анализ на подтекание требуется при незначительных выделениях, которые помогут выявить небольшие разрывы. Суть исследования заключается в сравнении кислотности влагалищного содержимого и плодной жидкости. Положительным тест на подтекание является при совпадении pH в обоих образцах. Определение врожденных аномалийАнализ на синдром Дауна и другие генетические аномалии проводится для определения качественного и количественного состава хромосом. Исследование может быть проведено двумя способами:
Анализ околоплодных вод на синдром Дауна и другие хромосомные аномалии позволяет точно поставить диагноз Выявление других нарушенийТакже по анализу можно определить инфекционное заражение и кислородное голодание плода. По характеру околоплодных вод можно судить о степени его развития и появлении нарушений со стороны внутренних органов. Для классического исследования используется микроскопия, биохимия и определение кислотности. ВыводыАнализ амниотической жидкости – ценный метод, который может выявить генетические и приобретенные заболевания, нарушения развития. Этот же анализ позволяет определить сроки родов и резус-конфликт. Перед его назначением нужно руководствоваться списком противопоказаний, игнорирование которых может стать причиной прерывания беременности. Постановка диагноза осуществляется по наличию в исследуемом материале возбудителя, уровню кислотности, реакции красителей на клетки или ферменты. Также рекомендуем почитать: о чем говорит многоводие при беременности www.baby.ru Прокол живота при беременности как называется — Беременность и родыАмниоцентез при беременности — показания, риски, последствияАмниоцентез при беременности – это один из широко применяемых методов в перинатальной медицине. Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне. Амниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря. Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Врач лишь назначает или рекомендует пункцию, а делать её или нет, решать только будущей матери. При отправлении беременной на процедуру гинеколог обязательно должен проконсультировать женщину о возможных рисках. Процедура амниоцентеза Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели.
Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели. Обратите внимание! Если процедура предназначена для диагностики генетических заболеваний, то забор осуществляется на 15 неделе, а если необходимо проверить формирование лёгких, то процедура проводится в третьем триместре. На последних месяцах исследование делается с целью оценки состояния малыша в ситуации резус-конфликта.
Ваша медицинская история или результаты очередного УЗИ могут заставить гинеколога предполагать, что есть больше, чем обычно, шансов родить ребенка с врожденными дефектами. Для того, чтобы узнать более точную вероятность осложнений, используется данный специфический метод. Амниоцентез — исследование, при котором берут на анализ околоплодную жидкость. Игла проходит через брюшную полость и матку, не касаясь при этом плаценты и ребенка. Берется примерно 15мл околоплодных вод, это количество очень мало в сравнении с общим их объемом (например, в 16 недель — минимум 160мл). Сроки проведения
berirody.com Для чего делают прокол при беременности — Беременность и родыВаша медицинская история или результаты очередного УЗИ могут заставить гинеколога предполагать, что есть больше, чем обычно, шансов родить ребенка с врожденными дефектами. Для того, чтобы узнать более точную вероятность осложнений, используется данный специфический метод. Амниоцентез — исследование, при котором берут на анализ околоплодную жидкость. Игла проходит через брюшную полость и матку, не касаясь при этом плаценты и ребенка. Берется примерно 15мл околоплодных вод, это количество очень мало в сравнении с общим их объемом (например, в 16 недель — минимум 160мл). Сроки проведения
Как проходит процедура?Важно, чтобы мочевой пузырь будущей матери был полон. Это способствует поднятию матки вверх и более качественному изображению на экране УЗИ. Перед амниоцентезом обязательно проводят ультразвуковое исследование, где уточняют, один ли плод находится в матке или несколько, расположение плаценты и другие нюансы. Приготовления длятся примерно 10-15 минут. После ультразвуковой диагностики очищают живот и иглу проводят в матку. На экране монитора постоянно контролируют движение иглы. В течение одной минуты будет набрано 15мл околоплодной жидкости. После этого снова проверят состояние малыша и мама может уже идти домой. Больно ли? Практически все беременные отмечают, что было гораздо меньше дискомфорта от теста, чем они ожидали. Это было похоже по ощущениям на обычный анализ крови. Чаще всего никаких болевых ощущений беременная после процедуры не испытывает. Редко бывает дискомфорт из-за небольшого кровоподтека под кожей. Если вы заметили необычные выделения или боли, нужно обязательно позвонить своему гинекологу. Какие последствия у амниоцентеза?
Делать или нет?Решение о проведении данного теста является очень личным делом и часто очень трудно дается. Ни врач и никто другой не могут вас заставить пройти данную процедуру. Данное решение вы должны принять сами, перед этим взвесив все за и против. Но помните, что даже совокупность УЗИ и амниоцентеза не даст 100% достоверности, что всевозможные аномалии исключены. При принятии решения задумайтесь заранее о том, если результаты анализа будут неутешительны, готовы ли вы будете прервать данную berirody.com Что такое пункция при беременности? Прокол живота при беременности — что это такое и для чего назначают. Опасен ли прокол живота на патологии во время беременности. Последствия прокола живота при беременности — Беременность. Беременность по неделямПрокол живота во время беременности производится с целью забора тканей плода и дальнейшего их исследования - это так называемая пренатальная (дородовая) диагностика. Как делают прокол живота при беременности? В каких случаях показана подобная процедура, насколько она точна? Каковы риски для течения беременности? Прокол живота при беременности относится к инвазивной (то есть связанной с проникновением через естественные внешние барьеры организма) диагностике состояния здоровья будущего ребенка, которая представлена такими исследованиями, как амниоцентез, биопсия ворсин хориона, кордоцентез, фетоскопия. Прокол живота при беременности — амниоцентезАмниоцентез - процедура, в ходе которой амниотический пузырь прокалывается либо для введения лекарственных препаратов в амниотическую полость, либо для нормализации количества околоплодных вод, либо для получения образца амниотической жидкости и его дальнейшего исследования. Зачастую производится абдоминальная пункция и только лишь при невозможности таковой практикуется доступ через влагалище. Прокол живота при беременности — сроки проведения амниоцентезаРекомендация не проводить амниоцентез раньше 14 акушерской недели связана с потенциальной нехваткой клеток плода в околоплодных водах. Однако при острой необходимости амниоцентез можно проводить уже с 8 акушерской недели и по 38 неделю беременности. Прокол живота при беременности — техника забора околоплодных вод
Прокол живота при беременности — биопсия ворсин хорионаХорионбиопсия - получение образцов ткани плаценты (которая, зачастую, имеет идентичную с плодом генетическую структуру) путем пункции беременной матки через переднюю брюшную стенку или влагалище. Оптимальные сроки проведения хорионбиопсии: 7–16 акушерских недель, максимальный срок, на котором проводится хорионбиопсия - 32 акушерские недели. Прокол живота при беременности — техника проведения прокола плаценты при беременности
Прокол живота при беременности — кордоцентезКордоцентез - забор и исследование пуповинной крови плода. Прокол живота при беременности — сроки проведенияКордоцентез осуществляется на сроках 18 акушерских недель и более. Процедура сопряжена с более высокими рисками, поэтому не рекомендуется исключительно для кариотипирования. Кордоцентез уместен при подозрении на анемию плода, для внутриутробного переливания крови, для определения уровня тромбоцитов и, при необходимости, их дальнейшего введения, для взятия образца материала для проведения биохимического анализа крови и опровержения или подтверждения генной мутации. Прокол живота при беременности — техника забора пуповинной крови
ppsy.ru |

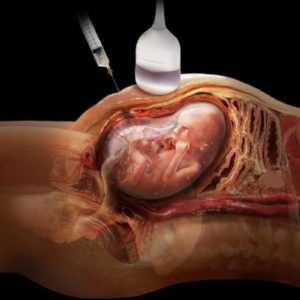 Тщательный контроль состояния женщины и малыша во время беременности – важный аспект для рождения здорового малыша.
Тщательный контроль состояния женщины и малыша во время беременности – важный аспект для рождения здорового малыша.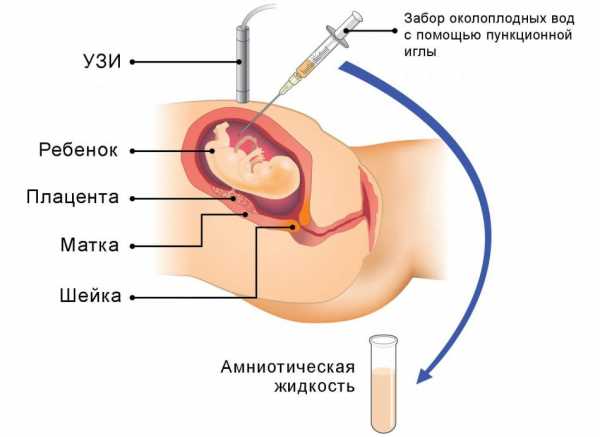 Поскольку амниоцентез – инвазивная процедура, ей сопутствуют определенные риски для здоровья будущей матери и малыша. Диагностическое мероприятие может осложниться:
Поскольку амниоцентез – инвазивная процедура, ей сопутствуют определенные риски для здоровья будущей матери и малыша. Диагностическое мероприятие может осложниться: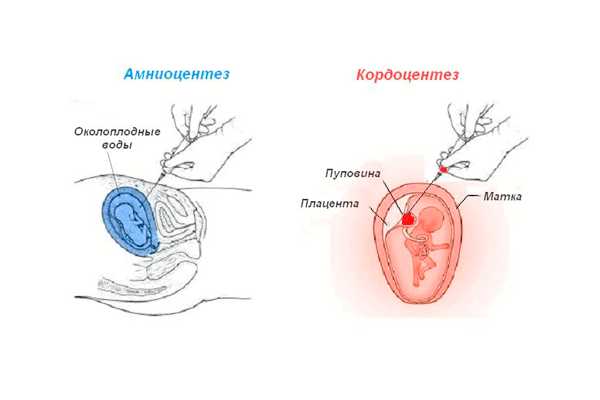 Прокол для забора материала занимает меньше минуты, но вся процедура длиться около 15-20 минут. Последующий анализ пункции водной оболочки плода достаточно трудоемкий процесс, который может занять у специалистов около месяца. Именно поэтому при появлении показаний к проведению диагностики нельзя долго откладывать осуществлении процедуры.
Прокол для забора материала занимает меньше минуты, но вся процедура длиться около 15-20 минут. Последующий анализ пункции водной оболочки плода достаточно трудоемкий процесс, который может занять у специалистов около месяца. Именно поэтому при появлении показаний к проведению диагностики нельзя долго откладывать осуществлении процедуры.