|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Скрининг на наследственные заболеванияСкрининг новорожденных: генетическая диагностика 5 патологийСкрининг новорожденных (с англ. screening — сортировка) — один из самых эффективных методов диагностики генетических заболеваний неонатального периода. Генетическое исследование проводится по инициативе Всемирной организации здравоохранения (ВОЗ). В России скрининг включен в список обязательных диагностических мероприятий на протяжении последних пятнадцати лет. Из большого перечня генетических заболеваний рекомендовано проводить диагностику пяти патологий, с учетом таких факторов: распространенность, степень тяжести заболеваний, а также возможность получать достоверные результаты анализов и применять эффективное лечение. Сроки и условия проведения скринингаКак проводится скрининг новорожденных?
Когда делать скрининг? Если сделать анализ раньше — на 2 или 3 день жизни — результаты могут оказаться как ложноположительными, так и ложноотрицательными. Желательно сдать анализ в течение 10 первых суток жизни. Выявление генетических нарушений обмена веществ на ранних стадиях важно для благоприятного прогноза.
Диагностика патологий генного уровняКакие врожденные заболевания диагностируются при помощи скрининга в России? В список входят те болезни, которые можно вылечить или уменьшить степень их тяжести на раннем сроке выявления. Это патологии, связанные с различными нарушениями обмена веществ. Сюда, к примеру, не входит диагностика такой хромосомной болезни, как синдром Дауна.
В медицине насчитывается около пятисот заболеваний, связанных с нарушением метаболизма, или обмена веществ. Например, в Германии диагностируется 14 генетических заболеваний при помощи скрининга новорожденных, в США — свыше 40 болезней. В России неонатальный скрининг проводится для диагностики пяти, самых опасных патологий, которые начинают развиваться в раннем возрасте. По желанию родителей, если малыш относится к группе риска, можно расширить скрининг до 16 заболеваний. Вокруг темы скрининга новорожденных много споров. Родители, которые пережили стресс после ложного положительного результата у крохи, не советуют проходить процедуру. Другие мамы и папы, у малышей которых были обнаружены серьезные диагнозы, благодарны этой диагностике, потому что удалось спасти ребенка от тяжелых последствий, приостановить или вылечить болезнь. 5 вопросов, волнующих родителейПроведение скрининга вызывает у многих мам и пап беспокойство, а период ожидания результата наполнен тревогой и страхом. У особенно тревожных мам даже могут начаться проблемы с лактацией. Может быть, поэтому в некоторых роддомах вообще не уведомляют мамочек, для каких именно целей берется анализ.
Важно знать, что патологические нарушения метаболизма могут быть не только наследственными заболеваниями. У совершенно здоровых родителей могут рождаться дети с муковисцидозом, гипотиреозом, галактоземией, фенилкетонурией, адреногенитальным синдромом. Также важно знать, что при подтверждении диагноза нельзя затягивать с лечением и пренебрегать рекомендованной диетой при фенилкетонурии или галактоземии. Скрининг новорожденных в роддоме проводится быстро, бесплатно и безболезненно для малышей. Медицинские работники рекомендуют родителям сознательно подойти к этой диагностике, которая проводится по государственной программе и инициативе ВОЗ. К сожалению, запоздалое выявление генетических заболеваний обмена веществ приводит к необратимым последствиям, инвалидности и смертности детей. РаспечататьПоддержите проект — поделитесь ссылкой, спасибо! mykids365.ru назначение врача, виды скрининга, правила проведения, время проведения, показания и противопоказанияСовременные знания из области генетики уже вошли в фазу своего практического применения в прикладной медицине. Сегодня учеными разработан комплекс генетических скринингов, или тестов, которые позволяют выявить гены, являющиеся первопричиной не только наследственных заболеваний, но и определенных состояний организма. Страховка от неприятностейРебенок наследует от родителей не только цвет глаз и форму носа, но и здоровье. Во многих странах генетический анализ (скрининг, от английского screening - «просеивание») уже входит в обязательную медицинскую страховку. В нашей же стране это направление ранней диагностики здоровья ребенка пока только развивается.  Каждый человек несет в своем геноме до десяти дефектных генов, а всего нам известно более 5 тысяч заболеваний и патологических состояний, связанных с нашим генным набором. Это статистика. Комплексные медико-генетические скрининги могут выявить до 274 генных патологий. Вот почему всем, кто заботится о здоровье своих будущих детей, стоит задуматься о прохождении генетического обследования. Не только для группы рискаГенетический скрининг часто предлагают пройти беременным женщинам. Но не только для них результаты генетического анализа могут быть полезны. Генетический скрининг позволяет определить предрасположенность человека к самым разным заболеваниям, дает информацию о препаратах, которые наиболее эффективны для данного пациента. Исследования дают информацию о личности человека, склонности к полноте, позволяют разработать специальные диеты и скорректировать образ жизни. Обследования беременных (перинатальный скрининг до рождения) используют для определения патологии плода в рамках его общей диагностики. В нашей стране проводится обязательный генетический скрининг новорожденных, но об этом мы поговорим отдельно. Генетические анализы будущих родителей используются для выявления степени риска появления ребенка с врожденными генными патологиями.  Нельзя не упомянуть о генетических скринингах на установление отцовства и степени родства, а также использование генетических данных при расследовании уголовных преступлений. И все же группы риска естьКак стало понятно, генетические анализы могут проводиться по желанию пациента и по рекомендации врача-генетика. Кому показано проведение такого анализа:
Перинатальный скринингЭто общее понятие для ряда обследований беременных. Он включает УЗИ, допплерометрию, биохимические анализы и, собственно, скрининг генетических заболеваний плода, цель которого – определение хромосомных аномалий и пороков развития. Такие исследования включают три главных параметра при расчете рисков для плода: возраст мамы, размер воротникового пространства эмбриона и биохимические маркеры в сыворотке крови матери, которые принадлежат плоду или вырабатываются плацентой.  Все тесты для беременных делятся на:
Раньше перинатальный скрининг врачи рекомендовали проходить женщинам старше 35 лет, так как именно у них риск развития у плода синдрома Дауна (хромосомная патология в виде 3 хромосом 21 пары) возрастает. Сегодня такое обследование врач предлагает всем беременным женщинам на их усмотрение. Первый триместр – самый важныйВсем, кто не помнит – напомним, в первые две недели своей жизни зародыш проходит главные стадии эмбрионального развития, когда закладываются нервная трубка и зачатки всех органов и систем организма, он имплантируется в матку.  Именно поэтому беременные женщины, которые в 1 триместре болели острыми респираторно-вирусными болезнями, герпесом, гепатитом, инфицированы ВИЧ, делали рентген (даже у стоматолога) или флюорографию, употребляли алкоголь, курили, принимали наркотики или запрещенные препараты, загорали, делали пирсинг и даже красили волосы, должны задуматься о консультации у врача-генетика. Что можно услышать на консультацииПрежде всего к ней необходимо подготовиться. Будущие родители должны знать о наследственных заболеваниях у своих родственников, взять медицинские карты и результаты всех обследований. Генетик изучит все представленные материалы и в случае необходимости направит на дополнительные обследования (биохимия крови, исследование кариотипов).  Важно помнить, что генетический скрининг не является 100 % точным. Иногда для уточнения патологии у плода требуется провести амниоцентез (забор околоплодной жидкости), биопсию хориона и другие довольно сложные анализы. Как выглядят результаты скринингаПравильный результат выражается в пропорции шансов плода быть пораженным синдромом Дауна, пороком развития нервной трубки и других патологий. Например, 1:200 означает, что шанс у ребенка иметь патологию составляет один на 200 случаев. Именно поэтому 1:345 лучше, чем 1:200. Но это не все. Врач обязательно должен сравнить показатели вашего результата с показателем возрастной категории той местности, где проходит обследование. В заключении будет говориться о высоком, среднем или низком риске развития порока.  Но и это еще не все. При анализе обязателен индивидуальный подход, при котором учитываются показания УЗИ, семейная история, показатели биохимических маркеров. Неонатальный скринингЭто первый генетический скрининг новорожденного. Впервые он был введен в 1962 году для ранней диагностики фенилкетонурии у младенцев. С тех пор к данному заболеванию добавились эндокринологические и метаболические нарушения, патологии крови и генетические аномалии. Процедура такого скрининга проста – у младенца берут кровь из пятки сразу после рождения и отправляют в лабораторию для проверки на наличие болезней, которые почти не диагностируются до наступления симптомов, но при проявлении симптоматики приводят к необратимым изменениям в организме. В случае положительного результата потребуется дополнительное обследование.  Что могут выявить у младенцаЭта диагностика бесплатная и выявляет следующие заболевания:
Однако пяти заболеваний явно недостаточно. Например, в Германии скрининг новорожденных включает 14 заболеваний, а в США – 60. Генетические тесты могут спасти жизньДобрачный скрининг супругов на выявление носительства мутантных генов даст возможность врачам более тщательно следить за протеканием беременности, перинатальная диагностика выявит патологии, и все это поможет обеспечить раннюю коррекцию наследственных заболеваний у ребенка. Натальная диагностика новорожденных выявит болезни, которые при своевременной коррекции дадут возможность ребенку нормально развиваться. Ранняя диагностика моногенных заболеваний (гемофилии или врожденной глухоты) позволит избежать множества ошибок, иногда фатальных.  Генетические скрининги у взрослых выявляют мультифакторные заболевания – рак, диабет, болезнь Альцгеймера. Выявление генетической склонности к этим патологиям определяет комплекс профилактических мероприятий, направленных на снижение рисков их развития. Уже сегодня известны случаи, когда причины рака крови были выявлены на генетическом уровне, и болезнь удалось перевести в стадию ремиссии благодаря генным исследованиям. А могут помочь ее улучшитьПерспективным направлением является и развитие генетических Lifestyle-тестов. Они призваны отследить склонность организма к различным факторам внешней среды. Они покажут предрасположенность к усвоению различных питательных веществ и скорости их метаболизма. А опытный диетолог подскажет, как вам питаться и как заниматься спортом на основании именно ваших генных особенностей. fb.ru Неонатальный скрининг | ДГП 91Неонатальный скрининг
Сразу после рождения у ребенка могут отсутствовать клинические симптомы генетического заболевания. Однако с возрастом клинические симптомы могут нарастать, привести к критической ситуации, тяжелому заболеванию и даже смерти. Для раннего выявления, своевременного лечения, профилактики инвалидности и развития тяжелых клинических последствий, а также снижения детской летальности от наследственных заболеваний проводится неонатальный скрининг. Неонатальный скрининг – это проведение массового обследования новорожденных детей на наследственные заболевания (адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию).
Когда проводят скрининг новорожденных?
Где проводят скрининг новорожденных?
Как проводят скрининг новорожденных?
С 2006 года в России по приказу Минздравсоцразвития России от 22.03.2006 № 185 "О массовом обследовании новорожденных детей на наследственные заболевания" проводят неонатальный скрининг на пять наследственных заболеваний:
Врожденный гипотиреоз – болезнь, при которой проявляется недостаточность щитовидной железы, поэтому физическое и психическое состояние ребенка не развивается. Своевременное гормональное лечение предотвратит болезнь и приведет к полному развитию и восстановлению малыша. Доза гормона подбирается индивидуально.
Фенилкетонури́я — редкое наследственное заболевание группы ферментопатий, связанное с нарушением метаболизма аминокислот, главным образом фенилаланина. Заболевание связано с серьезными умственными и неврологическими нарушениями. При обнаружении заболевания, врач назначает длительную диету для восстановления и нормального развития молодого организма. Диета подбирается индивидуально.
Муковисцидоз (другое название – кистозный фиброз) – это распространенное генетическое заболевание, которое передается только по наследству. Его специфической особенностью является образование вязкой слизи во всем организме, в результате чего в первую очередь нарушается функционирование органов, покрытых слизистой оболочкой: пищеварительной системы, легких и других жизненно важных органов. Чаще всего заболевание проявляется в младенчестве и требует слаженного взаимодействия семьи и врачей специалистов для того, чтобы обеспечить ребенку своевременное, а значит, результативное лечение.
Галактоземия – причина, которая возникает при вскармливании молоком или молочными продуктами, при этом поражаются внутренние органы (нервная система, печень). Соблюдая указания врача, лечение и безмолочная диета помогут избежать последствий.
Адреногенитальный синдром – повышенная выработка гормонов андрогенов надпочечниками. Если не лечить, то у детей быстро развивается половая система, а общий рост останавливается, в будущем – человек бесплоден. Применение необходимых гормональных препаратов восстанавливает развитие и снимает признаки проявления болезни.
В 2015 году приказом Департамента здравоохранения города Москвы от 12.03.2015 № 183 «О совершенствовании деятельности медицинских организаций государственной системы здравоохранения города Москвы по проведению массового обследования новорожденных детей на наследственные заболевания (неонатального скрининга)» создано Медико-генетическое отделение (Московский центр неонатального скрининга). Медико-генетическое отделение (Московский центр неонатального скрининга) находится на базе ГБУЗ "Морозовская ДГКБ ДЗМ".
В отделении осуществляется: xn--91-glcd0d.xn--80adxhks Первый скрининг новорожденных. Неонатальный скринингВ этой статье мы расскажем вам о том, что такое неонатальный скрининг новорожденных, для чего его делают. Ведь многих мам волнует вопрос, зачем малышу в роддоме берут кровь из пяточки? После рождения малыш вступает в жизнь с непривычными для него условиями, нуждаясь в нашей заботе и обереге от заболеваний. Частично свое чадо от «летающих» вирусов и бактерий мы защищаем. Однако существуют недуги, с которыми мы не в силах бороться при помощи витаминок или соблюдения режима дня. Речь идет о наследственных или врожденных заболеваниях, не выявленных у малыша во время внутриутробного развития. Подробнее о генетических исследованиях до и во время беременности https://www.u-mama.ru/read/waiting/pregnancy/8760.html. Для решения проблемы проводится неонатальный скрининг новорожденных - исследование новорожденного ребенка в первые дни жизни.
Что такое неонатальный скринингНеонатальный скрининг — массовое обследование всех новорожденных детей для раннего выявления наиболее распространенных наследственных или врожденных заболеваний. Цель: обнаружение у малыша недуга до появления клинических признаков и назначение советующего своевременного лечения. Правовое регулирование скринингового исследования новорожденных в Российской ФедерацииНачиная с 2006 года, в рамках национального проекта «Здоровье» всем новорожденным детям проводят исследование на выявление врожденного гипотиреоза, фенилкетонурии, муковисцидоза, адреногенетального синдрома и галактозмии. Ранее на протяжении 15 лет проводилось тестирование лишь на врожденный гипотиреоз и фенилкетонурию. Порядок и сроки выполнения скрининга регламентируются Приказом Минздравсоцразвития России от 22.03.2006 г. № 185 «О массовом обследовании новорождённых детей на наследственные заболевания». С 2007 года проводится аудиологический скрининг, рано выявляющий нарушения слуха у ребенка первого года жизни. По Свердловской области перечень расширен до 16 патологий на основании Приказа МЗ СО от 02.03.2012 г. № 166-п «О совершенствовании массового обследования новорожденных детей на наследственные заболевания на территории Свердловской области». Дополнительные одиннадцать заболеваний:
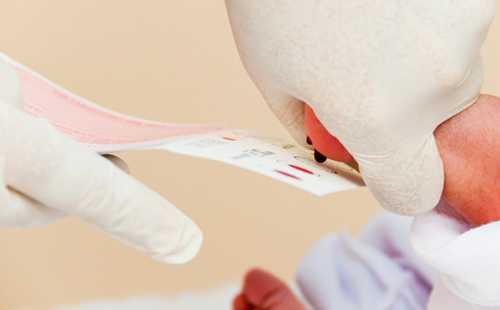
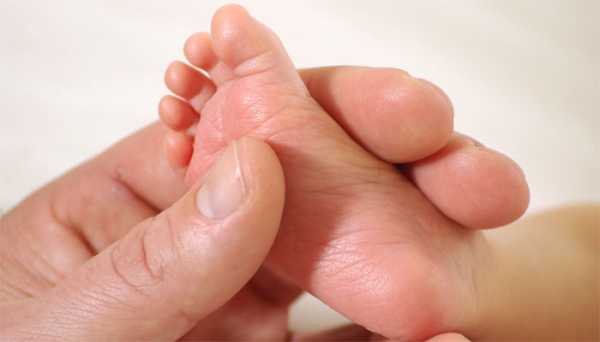
Сроки и условия проведения неонатального скрининга новорожденныхИсследование выполнятся в родильном доме на четвертый день жизни у доношенного ребенка, у недоношенного малыша — на седьмой или позднее. При тестировании на более ранних сроках возможно получение ложноположительных или ложноотрицательных результатов. Набирается капелька крови из пятки малыша до кормления утром натощак либо чрез три часа после любого очередного кормления. Затем кровь наносится на тестовые бланки (фильтровальную бумагу) на область специальных кружочков, пропитанных специальным веществом. Иногда скрининг не проводится в родильном доме — например, при выписке из стационара ранее четвертых суток жизни ребенка. Вам на руки выдается заполненный тест-бланк для забора крови, а в обменной карте указывается, что кровь на скрининг не взята. Набор крови проводится на участке согласно рекомендованным срокам.
Как расцениваются итоги исследования?Результаты можно узнать в поликлинике по месту жительства через 10 дней после забора анализа. Ребенок здоров при отрицательных результатах тестирования. Обычно родителей об этом не извещают. Наблюдение за ребенком проводится по возрасту согласно рекомендованным срокам в плановом порядке. Положительный или сомнительный результат не всегда означает, что ребенок болен. Скрининг — лишь расчет вероятного риска наличия недуга у крохи. Для уточнения диагноза проводится повторный забор крови. При вновь повышенных показателях ребенка с родителями направляют в медико-генетическую консультацию для тщательного и детального обследования. Как и когда проводится аудиометрия?Исследование выполняет отоларинголог (ЛОР-врач) при помощи аудиометра в родильном доме или поликлинике в первые дни жизни ребенка. Если малыш спокойный, то тестирование обычно занимает всего несколько минут. Результат вы получите сразу после его завершения. Варианты проведения исследования * В наружный слуховой проход ребенка вводится небольшой микрофон и подается звуковой сигнал, который улавливают клетки в ухе малыша и отправляют ответный сигнал (эхо). При отсутствии проблем со слухом эхо улавливается прибором. * Малышу надеваются наушники, а к голове прикрепляются электроды. Через наушники подается звуковой сигнал в наружный слуховой проход, активизирующий участки головного мозга, которые отвечают за слух. Их электрическую активность улавливают электроды и передают прибору.
Выявление отклонений на аудиометрии вовсе не означает, что у малыша обязательно имеются проблемы со слухом. Возможно, результаты исследования были искажены из-за того, что кроха во время тестирования был беспокойным, плакал или двигался. При неудовлетворительном результате аудиометрии в первые дни жизни малыша исследование проводится повторно немного позднее: обычно в месячном возрасте. Как видите, возможности неонатального скрининга довольно большие, что позволяет рано выявить недуг и назначить лечение.
В следующем материале — описание наиболее часто встречающихся наследственных заболеваний, выявляемых при помощи «пяточного теста»: Неонатальный скрининг: описание основных заболеваний и тактики ведения больных детей Автор: Корецкая Валентина Петровна, педиатр, врач-ординатор детского отделения фото: http://globallookpress.com/ www.u-mama.ru Что такое скрининг? / «Мой ребенок»№09 сентябрь 2011 Василий Юрасов, кандидат медицинских наук, Независимая лаборатория ИНВИТРО, www.invitro.ru Рождение малыша — огромная радость и долгожданное событие для всей семьи. Как избежать неприятных сюрпризов? Родители знают, что младенец нуждается в постоянном наблюдении, и стараются не пропускать плановых встреч с врачами. Ребенка регулярно осматривают педиатр, невропатолог, хирург-ортопед, офтальмолог, отоларинголог и другие врачи. Это позволяет своевременно заметить начало болезни и эффективно проводить лечение. В то же время многие мамы и папы из-за отсутствия достаточной информации упускают важность обследования на исключение генетической патологии, считая это не столь важным. К сожалению, появление на свет детей с наследственными и врожденными заболеваниями случается не так уж редко. По данным Всемирной организации здравоохранения (ВОЗ), 10 новорожденных из каждой тысячи родившихся не доживают до одного года. Одна из причин — синдром внезапной смерти младенцев, возникающий чаще всего в результате наследственных нарушений метаболизма. Кроме того, некоторые генетические заболевания выявляются сразу после рождения, другие же — в более поздние сроки, а иногда даже через 10 лет. Это приводит к тяжелым последствиям для здоровья: нарушаются слух, работа мозга, наблюдается задержка в физическом развитии... Наследственные заболевания не излечиваются полностью, но некоторые из них можно контролировать с помощью диет и специального лечения. Важно не упустить время и диагностировать данные заболевания на самых ранних стадиях. Сегодня в России, как и во многих странах мира, действуют специальные программы для исключения генетических заболеваний у младенцев. Такие программы называются скринингом новорожденных. Что такое скрининг новорожденных? Это обязательное обследование всех малышей в первые дни жизни. Скрининг позволяет обнаружить или исключить наследственные заболевания на самых ранних стадиях. Ребенок выглядит здоровым, хотя имеет наследственный дефект. Со временем появляются необратимые последствия болезни — такие как умственная отсталость, нарушение роста и развития, поражение легких и сердца, слепота. Некоторые наследственные заболевания могут даже привести к смерти ребенка. Как проводят исследование? На 4-5-й день после рождения (либо на 7-14-й у недоношенных) у младенца берут несколько капель крови из пяточки и наносят их на специальную бумагу. Ее отсылают в лабораторию. Если обнаружено отклонение от нормы, родителей и ребенка приглашают к врачу-генетику для обследования и уточнения диагноза. Об отрицательных результатах в государственных лечебных учреждениях обычно мамам и папам не говорят. Поэтому многие родители даже не знают, что их крохе проводили подобные исследования. Рекомендация папам и мамам: не поленитесь уточнить, проводился ли скрининг малыша и каковы его результаты. Как разрабатываются программы? ВОЗ приняты требования по программам скрининга новорожденных. Каковы критерии выработки программ? В каждой стране существует свой генетический багаж и связанные с ним наследственные заболевания. Поэтому в национальные скрининговые программы включаются только самые распространенные в данной стране заболевания. Так, один из пунктов программы скрининга в США — диагностика серповидно-клеточной анемии, при которой эритроциты принимают серповидную форму и легко разрушаются. Это заболевание включили в программу скрининга, когда стало ясно, что среди афро-американцев болезнь встречается куда чаще, чем среди европейцев. Практически во всех странах обязательно проводятся анализы на фенилкетонурию и врожденный гипотиреоз. Суммарно же во всем мире осуществляется скрининг примерно 40 наследственных болезней. В программу скрининга входят и болезни, которые имеют особенность долго не проявляться. При рождении малыш может внешне казаться здоровым. Важным критерием является невозможность диагностики заболевания традиционными способами (УЗИ, осмотр, рентген). Последствия наследственной болезни должны быть преодолимы, если лечение начато в первые дни жизни. А сами программы должны быть доступны для родителей. Так, в России исследования в рамках этой программы оплачивает государство. Главной целью скрининга является исключение наследственных заболеваний на самых ранних стадиях. Каждое заболевание из программы скрининга должно поддаваться лечению. Например, массовое обследование детей на синдром Дауна не проводится еще и потому, что лечить эту болезнь специалисты пока не научились. Какие генетические заболевания выявляются? По национальной программе в России проводится обязательный бесплатный биохимический скрининг новорожденных для выявления 5 основных наследственных заболеваний: фенилкетонурии, муковисцидоза, галактоземии, адреногенитального синдрома и врожденного гипотиреоза. Однако генетических заболеваний намного больше, поэтому некоторые медицинские лаборатории предлагают диагностику 37 заболеваний, связанных с нарушением обмена веществ. Проведение скрининга по национальной программе РФ при этом не исключается. Что из себя представляют эти заболевания? Аминоацидопатии Группа заболеваний, возникающих из-за недостатка ферментов, необходимых для расщепления аминокислот в организме. Это приводит к аномально высокому уровню аминокислот и их производных в моче и крови, что оказывает токсическое воздействие на клетки и ткани. Основные симптомы всех этих заболеваний — задержка развития, судороги, коматозные состояния, рвота, диарея, необычный запах или цвет мочи. Лечение — назначение специальной диеты и витаминов. Эффективность терапии зависит от быстроты постановки диагноза. Органические ацидурии/ацидемии Большая группа наследственных заболеваний, обусловленных нарушением обмена органических кислот и их накоплением в крови и моче. Это оказывает токсическое воздействие на организм ребенка. Сегодня описано около 60 органических ацидурий. Клинические проявления схожи с проявлениями аминоацидопатии: задержка развития, отказ от грудного вскармливания, рвота, сонливость, судороги, необычный запах мочи и тела, а при некоторых заболеваниях — выпадение волос и дерматиты. Очень важно быстро и правильно поставить диагноз, это позволит снизить негативное воздействие на организм малыша. Лечение заключается в назначении специальной низкобелковой диеты и витаминов. Дефекты Ь-окисления жирных кислот Группа генетических заболеваний обмена веществ, поражающих работу печени, сердца, мышц. Главная причина — нарушение процесса b-окисления жирных кислот. В результате этого многоступенчатого процесса образуется энергия, необходимая для жизнедеятельности клетки. Каждый шаг процесса окисления происходит под воздействием специфических ферментов, и при отсутствии одного из них данный процесс нарушается. Лечение — назначение специальной диеты с частым и дробным кормлением, а также карнитина и других пищевых добавок. Фенилкетонурия При ней прежде всего страдает головной мозг — у ребенка развиваются серьезные неврологические нарушения. Дети не могут сидеть, стоять, ходить, и умственное развитие с возрастом продолжает снижаться. Причина таких тяжелых поражений — отсутствие или дефицит фермента, который участвует в превращении фенилаланина в другую аминокислоту — тирозин. В результате фенилаланин и его производные накапливаются в тканях и органах малыша, оказывая токсическое воздействие на нервную систему. Средняя частота этого заболевания составляет примерно один случай на 10 000 новорожденных, и чем раньше был поставлен диагноз, тем больше вероятность минимизации тяжелых последствий. Основной метод лечения фенилкетонурии — диета. Из рациона исключаются продукты, в которых содержится опасная аминокислота. Не случайно на этикетках некоторых продуктов и напитков производители указывают содержание фенилаланина. Это делается для того, чтобы больным было легче ориентироваться, ведь диету им приходится соблюдать долго, как минимум до полового созревания. Муковисцидоз Одно из самых распространенных наследственных заболеваний, при котором тяжелых осложнений можно избежать только при раннем обнаружении и своевременном лечении. При муковисцидозе поражается работа дыхательных и пищеварительных желез, замедляется рост и развитие ребенка. Лечение состоит в приеме специальных лекарственных препаратов, разжижающих секрет желез, и соблюдении белковой диеты. Галактоземия Наследственная болезнь обмена веществ, при которой у малыша отсутствует способность расщеплять сахар, содержащийся в молоке. Если проблему вовремя не распознать, нарушается работа печени, ухудшается зрение, ребенок начнет отставать в физическом и умственном развитии. Как и при фенилкетонурии, лечение состоит в соблюдении специальной диеты. Из рациона малыша нужно исключить продукты, содержащие галактозу (молоко, молочные продукты, блюда, приготовленные с использованием молока). Ребенку нужно наблюдаться у врача-генетика и контролировать уровень галактозы в крови. Адреногенитальный синдром Связан с врожденным нарушением работы коры надпочечников. Если болезнь вовремя не диагностировать и не назначить лечение, у малышей начинается слишком быстрое половое развитие, приводящее в будущем к бесплодию. Лечение — прием гормональных препаратов. Немного истории Впервые идею ранней диагностики наследственных заболеваний у новорожденных предложили американские врачи Роберт Мак-Криди и Роберт Гатри в 1962 году. Они стали обследовать новорожденных на фенилкетонурию, чьи тяжелые последствия предотвратимы, но только в первые недели жизни ребенка. Результаты эксперимента были настолько убедительными, что тестирование стали проводить почти во всех штатах Америки и странах Европы. Врожденный гипотиреоз Генетическое заболевание, ведущее к нарушению выработки гормонов щитовидной железы. Болезнь поражает нервную систему малыша, вызывает задержку физического и умственного развития. Девочки страдают от этой болезни вдвое чаще, чем мальчики. Обнаружение гипотиреоза с помощью скрининга позволяет без промедления начать лечение, не допустив развития серьезных последствий. Кстати, поставить диагноз «врожденный гипотиреоз» без проведения скрининга новорожденных практически невозможно до 3 месяцев, а назначенное после этого лечение уже не поможет исправить сформировавшиеся нарушения. Поэтому так важно на самых ранних стадиях поставить диагноз и назначить маленькому пациенту тироксин — гормон щитовидной железы. Это помогает нормализовать ситуацию. Если в семье не было наследственных болезней, нужен ли скрининг? У родителей, которые здоровы сами, имеют здоровых детей и родственников, в силу определенных генетических закономерностей могут появиться дети с наследственными заболеваниями. Поэтому будущим родителям при планировании беременности рекомендуется проконсультироваться с врачом-генетиком и провести скрининг. Многие лаборатории предлагают сегодня программы генетических обследований будущих мам и пап. В рамках этих исследований проводится анализ мутаций в генах, ответственных за наиболее частые аутосомно-рецессивные заболевания. Родители могут не болеть, но быть носителями «дефектных» генов. Если ребенок от мамы и папы наследует оба «дефектных» гена, то у него развивается заболевание. Существуют программы, которые позволяют оценить генетические факторы риска развития серьезных заболеваний — артериальной гипертензии, тромбозов, атеросклероза, инфарктов и инсультов, онкологических заболеваний и ряда других заболеваний. Что делать, если есть подозрение на наследственное заболевание? К примеру, положительный результат скрининга может говорить о функциональных изменениях у новорожденного либо о подозрении на наследственное заболевание. И в том, и в другом случае требуется консультация врача-генетика и назначение дополнительного лабораторного обследования, результаты которого уже точно подтвердят или опровергнут предварительный диагноз. Если все-таки диагноз подтвердился, не стоит отчаиваться. Нужно приложить максимум усилий, чтобы ребенок как можно раньше начал получать лечение, и строго соблюдать все назначения, сделанные врачом. Это поможет сохранить жизнь и здоровье вашего крохи. Лечение наследственных заболеваний проводится в течение всей жизни, при этом часто возникают проблемы и трудности, например связанные с отказом малыша от приема лекарств или диетического питания. Однако вы должны понимать, что это является единственной возможностью вырастить ребенка здоровым. www.invitro.ru Скрининг новорожденных. Неонатальный скрининг :: SYL.ruСкринингом новорожденных называется распространенное генетическое тестирование, входящее в программу национального здравоохранения. Этот анализ позволяет выявить наличие расстройств у новорожденных. Нередко подобные расстройства перетекают в длительные проблемы со здоровьем. Зачем проводится данный анализПроводя скрининг новорожденных, врачи анализируют кровь и определяют, есть ли в ней аномальные генные продукты. Также проверяют, не отсутствуют ли нормальные белки. Раньше врачи проводили генетический скрининг новорожденных с целью выявления только тех нарушений, которые могли бы привести к умственной отсталости. Сейчас же в большинстве стран врачи скринингом проверяют 21 заболевание, у некоторых государств эта цифра достигает и даже превышает список в 30 болезней. Исследования выявляют проблемы, которые могут привести не только к умственной отсталости, но и к возникновению инфекционных заболеваний, проблем с сердцем, потере слуха и даже к преждевременной смерти ребенка.  Скрининг новорожденных бывает двух видов: неонатальным и аудиологическим. Неонатальный скринингГосударственная медицинская система обследует здоровье каждого родившегося малыша. Неонатальный скрининг новорожденных направлен на выявление у него серьезных генетических заболеваний. Во время данного скрининга младенца проверяют на множество распространенных болезней, которые встречаются в раннем возрасте. Вовремя обнаруженное заболевание дает высокую вероятность полного выздоровления. В иных случаях велик риск развития серьезных осложнений.  Симптомы многих болезней часто до определенного возраста не проявляются, но само заболевание может присутствовать. Выявить его без лабораторного исследования невозможно. Поэтому важно проводить скрининг новорожденных. Как делают анализАбсолютное большинство молодых мам предпочитают рожать в роддоме. Врачи обследуют ребенка и наблюдают за его состоянием с момента появления на свет. Скрининг новорожденных в роддоме берут на четвертые сутки в том случае, если ребенок рождается доношенным. Если же малыш появился недоношенным, анализ будет взят только по истечении семи суток. В случае когда роженица предпочла не обращаться в роддом, анализ возьмут в местной детской поликлинике. Еще можно сделать скрининг новорожденных на дому. Для этого следует пригласить медсестру, которая и проведет процедуру. Осуществление процессаАнализ практически не доставляет малышу неудобств, берется он следующим образом:
 Большинство рожениц даже не знают о том, что у их ребенка был взят скрининг. Врачи предпочитают не сообщать об этой процедуре, и молодые мамы потом спокойно едут домой со своими детками. Процедура не опасна для малышей. Тем не менее, проводить анализ следует обязательно. Скрининг новорожденных на наследственные заболевания показывает, что они есть у 1% детей. Перечень проверяемых недуговВ России скрининг проводится на выявление нескольких тяжелых болезней:
Результаты анализаВ случае если неонатальный скрининг новорожденных не показал наличия каких-либо наследственных заболеваний, родителей о нем не информируют. Ребенок здоров, а значит, может отправляться домой.  В случае когда малыш оказался в группе риска по какому-либо из проверяемых заболеваний, родителей приглашают на дополнительную сдачу анализов. При подтверждении диагноза одного из родителей и ребенка врачи отправляют на консультацию к генетику. Доктора обследуют малыша и рассказывают о необходимости соблюдения профилактических мер, которые помогут избежать развития опасного заболевания. При необходимости малышу также назначается и требуемое лечение. Звонок от врачей с просьбой о пересдаче анализа вовсе не означает, что ребенка ждет тяжелая жизнь. Всегда следует верить в лучшее. Болезнь легче предотвратить, чем лечить. Тем более, когда речь идет об опасных генетических заболеваниях. Вовремя принятые профилактические меры обеспечат малышу полноценное развитие. Аудиологический скринингПри появлении малыша на свет сложно сказать, все ли в порядке будет у него со слухом и речью. Тенденция последних десятилетий показывает, что младенцы все чаще сталкиваются с данной проблемой.  Чем раньше она выявлена, тем легче исправить ситуацию. Лечение данного недуга в дальнейшем может стать практически невозможным. Если в раннем младенчестве не удалось выявить нарушение слуха, в дальнейшем ребенок может стать глухим, а значит, станет инвалидом. К счастью, существует метод определения нарушения слуха. Он очень эффективен. Это аудиологический скрининг новорожденных. Особенность анализаУникальная система была разработана и применена в России. Медицинский центр аудиологии и слухопротезирования сумел создать систему, которая позволяет выявить причину возникновения проблем со слухом уже у новорожденных. Уникальная разработка профессиональных ученых даже внесена в книгу Государственной отчетности Российской Федерации. Преимуществ у данного анализа много, но есть и проблемы. Не каждый новорожденный ребенок может пройти аудиологический скрининг. Пусть прогресс и не стоит на месте, тем не менее, есть много нюансов, не позволяющих проводить данный метод повсеместно. Проблемы с проведением анализаЕсли новорожденный ребенок не попал в группу риска, его не будут проверять. Хотя риск развития паралича слуха имеется у каждого. Когда у ребенка обнаруживаются нарушения со слухом, его, скорее всего, направят в реабилитационный центр, где будет оказана первая помощь. Проводить подобные мероприятия в России сложно. Правительство страны пытается обеспечить все больницы необходимой системой, но этот процесс слишком затратен. На данный момент приборы для проведения скрининга есть лишь в нескольких больницах, расположенных в четырех регионах страны. Только там можно делать аудиологический скрининг новорожденных. Результаты позволяют обнаруживать слуховые поражения в раннем возрасте. 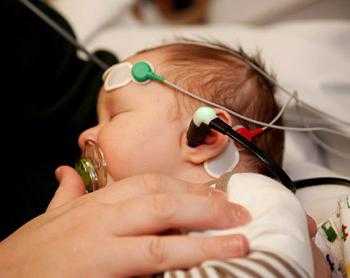 Когда у ребенка до года фиксируются нарушения с речью либо имеются проблемы с психологическим развитием, врачи направляют семью в один из центров, чтобы провести скрининг. Таким образом, можно избежать нежелательных для здоровья последствий и если не вылечить слух полностью, то избежать его потери. Проводится аудиологический скрининг новорожденных в роддоме, который оснащен необходимой для этого техникой. Но, к сожалению, она есть далеко не во всех больницах. Проведение этого анализа тяжело осуществить. Решить данную проблему можно в том случае, если оборудование будет разрабатываться не зарубежными фирмами, а отечественными. В заключениеБольшинство молодых мам не подозревают о такой процедуре, как скрининг новорожденных. Как проводится анализ, что при этом определяется, для чего он нужен – для многих остается неизвестным. И это хорошо. Значит, у малыша не обнаружили серьезных генетических заболеваний, которые сделают его жизнь сложнее.  Скрининг позволяет вовремя обнаружить отклонения и предпринять все меры, чтобы малыш рос здоровым и счастливым. www.syl.ru |