|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Снижение лимфоцитов в крови у детейпричины низкого содержания лимфоцитов, пониженный уровеньКогда родители изучают бланк с результатами анализа крови ребенка, то из-за некоторых показателей начинают переживать за здоровье малыша. Например, если в анализе мало лимфоцитов, то каждая мама хочет знать, опасно ли это для ребенка и что следует сделать при таком результате анализа.  Какой уровень считают пониженнымЛимфоцитами называют один из видов белых кровяных клеток, участвующих в иммунных реакциях в детском организме. Основной функцией таких лейкоцитов является защита ребенка от вирусных инфекций, а также бактерий и других вредоносных факторов. В анализе крови лимфоциты определяют в процентном выражении по отношению ко всем лейкоцитам. Нижней границей нормы у детей считают такой уровень этих клеток:
Виды лимфоцитопенииВ зависимости от причины, которая спровоцировала понижение уровня лимфоцитов в периферической крови, лимфоцитопения может быть:
Также лимфоцитопения разделяется на:
 Причины лимфопенииДефицит лимфоцитов встречается:
 СимптомыПониженный уровень лимфоцитов не проявляется какими-то специфическими симптомами, но при болезнях, которые провоцируют лимфопению, у ребенка нередко отмечают:
Что делатьЕсли анализ крови показал низкое содержание лимфоцитов, важно установить причинный фактор, так как это поможет своевременно и правильно подобрать лечение ребенку с лимфопенией. Во многих случаях лечение основной болезни помогает устранить дефицит лимфоцитов. При этом родителям важно помнить, что низкое содержание лимфоцитов в крови повышает риски появления у ребенка инфекций и их осложнений. Поэтому так важно пойти с ребенком к педиатру сразу же после выявления снижения этих белых кровяных клеток. При необходимости врач назначит дополнительные анализы (иммунограмму, анализ мочи, биохимический анализ крови) и направит ребенка к иммунологу, гематологу или онкологу. 
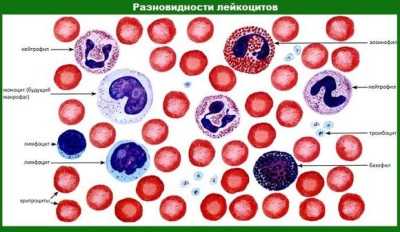
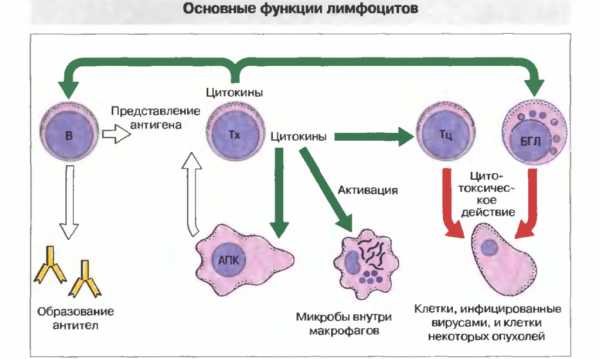
o-krohe.ru 2 группы причин понижения, норма, подготовка к анализуПредставление о лимфоцитахЧто это за клетки?Лимфоциты – это клетки крови, а если быть точнее, то это вид лейкоцитов – белых кровяных клеток. Существует пять основных разновидностей лейкоцитов. Они подразделяются на: содержащие гранулы клетки – базофилы, нейтрофилы, эозинофилы, и на клетки, которые не содержат гранул в цитоплазме – лимфоциты и моноциты.Таким образом, лимфоциты – это лейкоциты без гранул в цитоплазме. Как и все клетки крови, лимфоциты синтезируются в костном мозге из клеток-предшественников. Лимфоциты ещё делятся на две группы: Т-лимфоциты и В-лимфоциты. Каждая из них имеет своё место созревания, то есть орган, который вырабатывает зрелые клетки, готовые выполнять свои функции. Так, местом синтеза зрелых Т-лимфоцитов является вилочковая железа, а В-лимфоцитов – костный мозг. Теперь осталось выяснить, различается ли роль этих лимфоцитов.  Функции лимфоцитовЛимфоциты являются главными клетками иммунной системы. Они способствуют активации эффекторных механизмов, регулируют процессы дифференцировки клеток и синтеза ими необходимых веществ (цитокинов). Главная функции этих клеток – запуск иммунного ответа в ответ на внедрение патогенного агента, который может быть представлен вирусом, бактерией, грибом или простейшим. Аллергическая реакция тоже основана на взаимодействии лимфоцитов и аллергена. Так различаются ли функции у Т-лимфоцитов и В-лимфоцитов? Незначительно. Оба вида играют важную роль в иммунном ответе:
Это лишь маленькая часть тех функций, которые выполняют лимфоциты в нашем организме.
Норма лимфоцитов в крови у детейУ детей уровень лимфоцитов в крови не такой, как у взрослых. Это связано с тем, что у малышей иммунная система находится в процессе созревания. Поэтому для каждого возраста имеются свои рамки референсных значений. Таблица с нормальными уровнями лимфоцитов в крови у детей представлена для ознакомления. Расшифровкой результатов анализа должен заниматься только врач. Таблица. Норма лимфоцитов в крови у детей.
Небольшое пояснение: при подсчёте количества лимфоцитов в лейкоцитарной формуле вручную, количество клеток выдаётся в относительных величинах (%). При автоматическом подсчёте клеток крови выдаются абсолютные числа (10*9/л). Как видно из таблицы, существует два перекрёста в уровнях лимфоцитов у детей. Так, рождается ребёнок с одним количеством клеток, затем их число увеличивается, и в определённый момент начинает снижаться, достигая нормы взрослого человека. При каких симптомах необходимо определение лимфоцитов в крови? Пониженные лимфоциты в крови принято называть лимфопенией. Указывать на то, что лимфоциты понижены, будут следующие симптомы:
Обычно, когда лимфоциты понижены у ребенка это сложно заподозрить только по клиническим проявлениям. Уровень лимфоцитов снижается при инфекционных процессах, однако после выздоровления всё приходит в норму. Как сдать анализ правильно?Правильная подготовка к анализу обеспечит точные результаты исследования. Стоит обратить внимание родителей на ряд основных правил.
Как проводится исследование У ребёнка забирают кровь чаще всего из пальца. Затем из капли крови делают мазок, окрашивают специальными красителями и считают клетки. При автоматизированном подсчёте клеток кровь помещают в анализатор. Он выдаёт уже готовый результат на бумаге. При каких заболеваниях уровень лимфоцитов в крови у детей понижается?Существуют две группы причин, которые приводят к пониженному уровню лимфоцитов в крови: врождённые и приобретённые. Врождённые – связанны с нарушением синтеза лимфоцитов в следствие какого-либо генетического дефекта. Приобретённые – низкое содержание лимфоцитов обусловлено каким-то заболеванием. Таким заболеванием может быть:
 Дообследование детейВыше были перечислены лишь некоторые возможные причины, почему могут быть понижены лимфоциты в крови. Для уточнения диагноза требуется ряд дополнительных исследований в зависимости от вида подозреваемой патологии:
ЗаключениеЛимфоциты являются главными клетками иммунной системы. Поэтому их количество отражает способность нашего организма защищаться от патогенных агентов. Не стоит родителям самостоятельно назначать иммуномодулирующие препараты, так как этим можно нарушить процесс созревания иммунной системы у ребёнка. Оценка статьи: Загрузка...kroha.info Лимфоциты в крови: повышены, понижены, в нормеНередко, получив результаты анализа крови, мы можем прочитать там заключение врача о том, что повышены лимфоциты в крови. Что это значит, опасно ли это заболевание, и можно ли его вылечить? Что такое лимфоциты?Лимфоцитами называется определенная категория клеток крови. Она очень важна для функционирования иммунной системы человека. Все белые клетки крови, выполняющие иммунную функцию, носят название лейкоцитов. Они делятся на несколько категорий:
Каждая из этих групп выполняет строго определенные задачи. Если сравнить иммунные силы организма с войском, то эозинофилы, базофилы и моноциты – это специальные рода войск и тяжелая артиллерия, нейтрофилы – это солдаты, а лимфоциты – это офицеры и гвардия. По отношению к общему количеству лейкоцитов количество клеток данного типа у взрослых людей составляет в среднем 30%. В отличие от большинства других лейкоцитов, которые, столкнувшись с инфекционным агентом, как правило, погибают, лимфоциты могут действовать многократно. Таким образом, они обеспечивают длительный иммунитет, а остальные лейкоциты – кратковременный. Лимфоциты вместе с моноцитами относятся к категории агранулоцитов – клеток, у которых отсутствуют зернистые включения во внутренней структуре. Они могут существовать дольше, чем другие клетки крови – иногда до нескольких лет. Их разрушение, как правило, осуществляется в селезенке. За что отвечают лимфоциты? Они выполняют самые разнообразные функции, в зависимости от специализации. Они отвечают как за гуморальный иммунитет, связанный с выработкой антител, так и за клеточный, связанный с взаимодействием с клетками – мишенями. Лимфоциты делятся на три основные категории – T, B и NK. T-клеткиОни составляют примерно 75% от всех клеток данного типа. Их зародыши образуются в костном мозге, а затем мигрируют в вилочковую железу (тимус), где и превращаются в лимфоциты. Собственно, об этом говорит и их название (Т обозначает тимус). Их наибольшее количество наблюдается у детей. В тимусе T-клетки «проходят обучение» и получают различные «специальности», превращаясь в лимфоцитов следующих типов:
Т-клеточные рецепторы занимаются распознаванием белковых антигенов. Т-хелперы – это клетки-«офицеры». Они координируют иммунные силы, активируя другие типы иммунных клеток. T-киллеры занимаются «антидиверсионной деятельностью», уничтожая клетки, пораженные внутриклеточными паразитами – вирусами и бактериями, и некоторые опухолевые клетки. T-супрессоры – это относительно немногочисленная группа клеток, выполняющих тормозящую функцию, ограничивая иммунный ответ. B-клеткиСреди других лимфоцитов их доля составляет примерно 15 %. Образуются в селезенке и костном мозге, затем мигрируют в лимфатические узлы и концентрируются в них. Их основная функция – обеспечение гуморального иммунитета. В лимфатических узлах клетки типа B «знакомятся» с антигенами, «представленными» им другими клетками иммунной системы. После этого они начинают процесс образования антител, агрессивно реагирующих на вторжение чужеродных веществ или микроорганизмов. Некоторые В-клетки обладают «памятью» к чужеродным объектам и могут сохранять ее в течение многих лет. Таким образом, они обеспечивают готовность организма встретить во всеоружии «врага» в случае его повторного появления. NK-клеткиДоля NK-клеток среди других лимфоцитов составляет примерно 10%. Эта разновидность выполняет функции, во многом схожие с функциями T-киллеров. Однако их возможности гораздо шире, чем у последних. Название группы происходит от словосочетания Natural Killers (Природные убийцы). Это настоящий «антитеррористический спецназ» иммунитета. Назначение клеток – уничтожение переродившихся клеток организма, прежде всего, опухолевых, а также пораженных вирусами. При этом они способны уничтожать клетки, недоступные для Т-киллеров. Каждая NK-клетка «вооружена» специальными токсинами, смертельными для клеток-мишеней. Чем плохо изменение лимфоцитов в крови?Из вышесказанного может показаться, что чем больше этих клеток в крови, тем выше должен быть иммунитет у человека, и тем он должен быть здоровее. И зачастую состояние, когда лимфоциты повышены – это действительно положительный симптом. Но на практике все бывает не так просто. Прежде всего, изменение количества лимфоцитов всегда указывает на то, что в организме не все в порядке. Как правило, они производятся организмом не просто так, а для борьбы с какой-то проблемой. И задачей врача является узнать, о чем говорят повышенные кровяные тельца. Кроме того, изменение количества белых кровяных телец может означать, что нарушился механизм, благодаря которому они появляются в крови. А из med.vesti.ru У ребенка понижены лимфоциты в крови: причины понижения и диагностикаСостояние, при котором у ребенка понижены лимфоциты, называется лимфопенией. Оно указывает на различные нарушения в иммунной системе, которые могут быть как врожденными, так и приобретенными. Лимфопения характеризуется различными клиническими проявлениями, связанными с выпадением иммунной функции.  Содержание статьи Роль лимфоцитовКаждый день наш организм борется с миллионным количеством микробов и вирусов, которые вторгаются в него. В таких условиях на защиту встают клетки белой крови, называемые лимфоцитами. Они выполняют защитную функцию и являются важной частью человеческого иммунитета. Им присуща функция и собственного контроля – они уничтожают своих же клетки, которые подверглись заражению вирусами и, соответственно, изменили генетический материал. Уничтожают также и мутировавшие клетки, и опухолевые. Лимфоциты – это естественная онкологическая защита организма. В меньшей степени они отвечают за ликвидацию бактериальных агентов. Эта функция более выражена у нейтрофилов и моноцитов, отвечающих за элиминацию бактерий. Если понижены лимфоциты в крови у ребенка, то это приводит к нарушению вирусной и противоопухолевой защиты. Также это сопровождается повышенным риском аутоиммунных заболеваний, когда повреждаются клетки своего собственного организма с участием иммунной системы. Виды лимфоцитовЛимфоциты делятся на подгруппы, каждой из которых присущи различные функции. Клетки разных классов имеют разные места локализации:
Пониженные NK-лимфоциты – это фактор риска онкологического заболевания. Диагностические критерии лимфопенииНизкие лимфоциты в крови у ребенка – это признак лимфопении. У взрослого человека норма этих клеток колеблется в пределах от 1000-4800/мкл. Когда лимфоциты ниже нормы, то это расценивается как признак иммунодефицита. Для него характерен нормальный или пониженный уровень лейкоцитов. Чаще всего наблюдается ситуация, когда понижены нейтрофилы и понижены лимфоциты. У малышей общее количество лейкоцитов значительно превышает аналогичные показатели у взрослых. С 2 до 4 лет они колеблются в пределах от 3000 до 9500/мкл. Это обусловлено формированием иммунитета. Если в этом возрасте мало лимфоцитов (<3000/мкл), то прогностически это не очень благоприятный признак. Что это значит? Это может быть результатом истощающих заболеваний, т.к. лимфоциты вступают в борьбу за здоровье организма и при этом их количество уменьшается. Если родители не обращают внимания на лимфопению у ребенка, то это приведет к неутешительным последствиям — дефициту иммунитета. 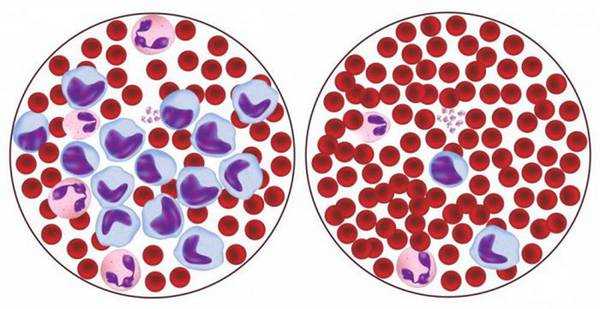 К шести годам<> абсолютная норма лимфоцитов для ребенка составляет 1500/мкл, а относительная — 20-40%. При этом пул Т-лимфоцитов – это 75%, а В-лимфоцитов – 25%. Среди Т-клеток преобладающий тип это хелперы (65%). Чаще всего если снижены лимфоциты в детском возрасте, то это касается Т-хелперного звена. Их становится меньше 1100/мкл (от 300 до 1300/мкл). Пул Т-супрессоров составляет в норме 600/мкл (100-900/мкл). Бледность кожи и появление у ребенка эрозированных участков на слизистых может быть первым признаком низких лимфоцитов в крови. Для определения их уровня необходимо сдать кровь для общеклинического анализа с подсчетом лейкоцитарной формулы. Понижение любого показателя иммунной системы в общем анализе крови требует проведения диагностических тестов по выявлению субпопуляции лимфоцитов. Это помогает определить, какое звено иммунитета страдает. Лимфопению следует подозревать при частом присоединении вирусных инфекций (грипп, парагрипп и др.) В этом случае (два инфекционных эпизода подряд) показан общеклинический анализ крови. Причины лимфопенииПричины лимфопении делятся на врожденные и приобретенные. Первые передаются от матери к малышу еще в утробе, а реализуются после рождения. К ним относятся:
Приобретенные факторы действуют на протяжении жизни (уже после рождения), приводя к развитию иммунодефицита.  Среди них особенно велика роль истощающих вирусных инфекций, а также некоторых бактериальных, при которых микроорганизмы поселяются внутри клеток (туберкулез, сифилис). Другими причинами приобретенной лимфопении могут быть:
zdorovyedetei.ru повышенные и пониженные, о чем это говорит, причины, норма лимфоцитов у ребенка / Mama66.ruЛимфоциты у детей – это представители лейкоцитов в крови. Главная задача этих клеток – защищать организм от болезнетворных микроорганизмов, которые проникают в кровь. Лимфоциты вырабатываются в костном мозге.  Фото с сайта alev-biz.livejournal.com Как сдавать анализИзменение уровня лимфоцитов у детей отражается в анализе крови. У новорожденного кровь берут из пятки, у грудничка постарше уже можно брать из пальца. Для получения достоверного результата необходимо сдавать биоматериал утром, натощак. За 8-9 часов до анализа не принимают еду, если кровь сдают взрослые дети. Грудным разрешено сдавать кровь через 2 часа после кормления. Исследование проводится регулярно, 1 раз в год в профилактических целях и чаще по назначению врача. По уровню лимфоцитов определяют состояние иммунной системы организма. Борется ли она с вирусом или органическим поражением либо иммунные силы ослаблены – все это сразу отражается на результате общего анализа. Виды и нормыЛимфоциты бывают нескольких видов, каждый из которых выполняет свои функции при патологических процессах. Виды:
В-клетки составляют около 15% от всех лимфоцитов. Их продуцирует костный мозг и селезенка, затем они концентрируются в лимфоузлах. Здесь В-клетки проходят «обучение» – другие иммунные клетки передают им информацию о тех болезнях, с которыми уже сталкивался организм ребенка. После начинается выработка антител – белков, которые убивают чужеродные частицы. Т-клетки подразделяются на:
Рецепторы распознают белковые антигены в крови, хелперы – активируют другие иммунные системы, киллеры уничтожают клетки, которые поражены паразитами, вирусами, бактериями. Супрессоры же своевременно останавливают иммунный ответ. NK-клетки составляют около 10% от всей суммы лимфоцитов. По функциям они напоминают Т-киллеры. Там, где Т-киллеры не справляются, NK-клетки убивают опухолевые и другие перерожденные и пораженные клетки организма. Такое влияние происходит за счет специальных веществ – цитотоксинов. Обычно в анализе определяются не только лимфоциты, но в целом лейкоцитарная формула: палочкоядерные, сегментоядерные, моноциты, эозинофилы, базофилы. По соотношению содержания тех или иных групп врач определит патологию или назначит узкопрофильную диагностику. Определить диапазон нормальных значений лимфоцитов у детей можно по данным, которые приводит лаборатория – в каждой могут использоваться свои размерности, которые обязательно указаны в распечатке результатов. В таблице – норма лимфоцитов в крови у ребенка по возрастам, определенная по А. Ф. Туру, в процентном содержании.
Повышенный уровень лимфоцитов у детейЛимфоцитоз у детей – это повышенное содержание лимфоцитов в крови. Увеличение провоцируют разные причины, первая из которых – инфекционное заболевание. Вирусные и инфекционные агенты провоцируют избыточную выработку Т- и NK-клеток. Если их много, говорят, что у ребенка повышены реактивные лимфоциты, и в первую очередь подозревают бронхит, ОРВИ и другие инфекционные и вирусные заболевания. Вирусные и инфекционные заболевания, которые могут вызывать появление высоких лимфоцитов у ребенка: Увеличение вызывают также туберкулез, сифилис, токсоплазмоз, бруцеллез. Если нет очевидных симптомов патологии, проводят более подробную диагностику. Например, если при лимфоцитозе нет признаков инфекционного заболевания. Превышение нормы могут вызывать болезни кроветворной системы и лимфатической ткани. Первые относят к лейкозам, вторые – к лимфомам. Они имеют злокачественный характер, но дополнительный развернутый анализ крови позволит сразу обнаружить заболевание и своевременно начать лечение.  Фото с сайта softmerit.ru Не всегда лимфоцитоз значит инфекционное поражение или тяжелую болезнь кровеносной системы и лимфы. После гриппа, пневмонии или бронхита лимфоциты в крови у ребенка повышены еще какое-то время, это называется постинфекционным лимфоцитозом. Есть и другие причины, которые могут вызвать устойчивый лимфоцитоз у ребенка:
Если внешних симптомов заболевания нет, проводят несколько повторных анализов или развернутый подробный анализ крови. Чтобы получить достоверные результаты, нужно повторить диагностику с промежутком в 3-4 дня, желательно в разных лабораториях. У детей уровень лимфоцитов значительно выше, чем у взрослых, и только с возрастом постепенно снижается. Это не говорит о лимфоцитозе – важно следить за диапазоном нормальных значений. Просто иммунная система ребенка слабее, потому и «защитных» клеток в крови больше. Пониженный уровень лимфоцитов у детейЕсли лимфоциты понижены у ребенка, диагностируется лимфопения. Ее вызывает целый комплекс причин, дифференцировать которые может только педиатр или гематолог:
В период выздоровления после вирусных и инфекционных болезней лимфоциты еще не образованы в достаточном количестве, потому уровень их ниже нормы. Лимфоцитопения у детей бывает абсолютная и относительная. Абсолютная форма – это недостаток выработки лимфоцитов в костном мозге. Состояние диагностируют почти сразу после рождения ребенка, абсолютная форма заболевания угрожает его жизни. У детей постарше обнаруживается при иммунодефиците или болезнях печени. Относительная форма не несет такой опасности. Она развивается на фоне повышения нейтрофилов. Часто такое снижение лимфоцитов вызывают хронические или острые инфекционные заболевания. Низкие лимфоциты сами по себе не проявляются никакими симптомами, но болезни, которые сопровождаются лимфопенией, можно заподозрить по таким признакам:
Для лечения хронического недостатка лимфоцитов в крови используют иммуноглобулины. Они активируют работу иммунной и кроветворной систем, усиливают выработку лимфоцитов разных видов. Важно помнить, что при рождении уровень лимфоцитов у детей несколько снижен. Нормализуется он в первые недели жизни, потому заранее поднимать беспочвенную тревогу не стоит. Лимфоциты составляют иммунный ответ организма и важны для диагностики патологических состояний у детей. По уровню лимфоцитов можно отслеживать успешность лечения или обнаруживать болезни, которые пока не проявляются никакими симптомами. Расшифровать результат правильно может только педиатр или гематолог – делать самостоятельные выводы не рекомендуется. При любых подозрениях опытный врач обязательно назначит повторный уточняющий анализ с развернутыми данными. Автор: Владислава Матвеева, врач, Полезное видео про клинический анализ кровиСписок источников:
mama66.ru У ребенка понижены лимфоцитыЛимфоциты - белые клетки крови. Это разновидность лейкоцитов. Они считаются важным компонентом иммунной системы, ведь в их функции входит борьба с инфекциями и вирусами. Если у ребенка понижены лимфоциты, то это говорит о нарушениях в работе организма. Их уровень можно узнать из общего анализа крови. Но важно понимать, что для детей и взрослых нормальные показатели различаются. Потому оценивать результаты исследования должен врач, который сможет учесть возрастные нормы. Причины, почему у ребенка могут быть понижены лимфоцитыСнижение количества этих кровяных телец носит название лимфопении. Это состояние может быть врожденным, например, при наследственных заболеваниях, при которых поражается иммунная система. Но чаще врачи выделяют приобретенную форму. Она развивается, если организм испытывает недостаток белка. Возникнуть такое состояние может вследствие СПИДа, аутоиммунных заболеваний. Выделяют относительную лимфопению, а также абсолютную. В первом случае лимфоциты в крови у ребенка могут быть понижены по причине хронических или острых заболеваний, которые приводят к ускоренной гибели данных кровяных телец. Вызвать это состояние могут воспалительные процессы, пневмония. Абсолютная лимфопения – следствие иммунодефицитов. Проявиться она может у малышей, которые страдают от лейкоза, лейкоцитоза, тяжелых заболеваний печени, при химиотерапии. Лимфоциты в крови у ребенка могут быть понижены из-за стресса, непроходимости кишечника. Также привести к низкому уровню этой разновидности лейкоцитов может длительное лечение гормональными средствами. Лимфопения не имеет точных внешних симптомов. Уверенно выявить это состояние доктор может лишь на основании исследований крови. Но возможно выделить некоторые внешние признаки, сопровождающие данное состояние:
Если в анализе крови у ребенка понижены лимфоциты, то что это значит, объяснить должен специалист. Родителям не следует пытаться самостоятельно поставить диагноз малышу. Ведь у лимфопении существует много причин. К тому же человек без медобразования может неверно интерпретировать результаты исследования.
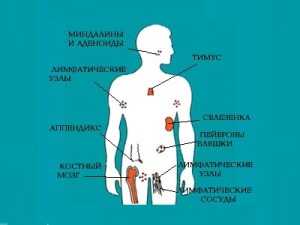
womanadvice.ru Лимфоциты: повышены, понижены, норма, причины отклонений показателя лимфоцитов в крови у детей и взрослыхЛимфоциты – это небольшие клетки крови из группы лейкоцитов, выполняющие очень важную функцию. Именно они отвечают за сопротивляемость человека инфекционным болезням и являются первой преградой на пути раковых клеток. Поэтому любое значимое изменение количества лимфоцитов – сигнал от организма, к которому нужно прислушаться. Как образуются лимфоциты?Главными органами, образующими лимфоциты, являются тимус (до половозрелости) и костный мозг. В них клетки делятся и находятся до встречи с чужеродным агентом (вирусом, бактерией и т.п.). Существуют еще и вторичные лимфоидные органы: лимфоузлы, селезенка и образования в пищеварительном тракте. Именно сюда мигрирует большинство лимфоцитов. Селезенка также является депо и местом их гибели. Существует несколько разновидностей лимфоцитов: Т, В и NK- клетки. Но все они образуются из единого предшественника: стволовой клетки. Она претерпевает изменения, в итоге дифференцируясь в нужный вид лимфоцитов. Зачем необходимы лимфоциты?
Как определить количество лимфоцитов?Количество лимфоцитов отражается в общем анализе крови. Раньше все подсчеты клеток велись вручную, с помощью микроскопа. Теперь чаще используют автоматические анализаторы, определяющие количество всех клеток крови, их форму, степень зрелости и другие параметры. Нормы этих показателей для ручного и автоматического определения различаются. Поэтому до сих пор часто возникает путаница, если результаты анализатора стоят рядом с ручными нормами. Кроме того, на бланках порой не указывают норму лимфоцитов в крови у ребенка. Поэтому необходимо уточнять нормативы для каждой возрастной группы. Нормы лимфоцитов в крови
Что значат повышенные лимфоциты в крови?Лимфоцитоз – увеличение числа лимфоцитов. Он может быть относительным и абсолютным
Важно помнить, что если нейтрофилы понижены, а лимфоциты повышены лишь в процентах,это может не отражать истинной картины. Поэтому чаще всего в анализе крови ориентируются именно на абсолютное число лимфоцитов (в клетках на литр). Причины повышенных лимфоцитов в крови
Стресс и гормональные колебанияИзменение соотношения нейтрофилы/лимфоциты может происходить в стрессовых ситуациях. В том числе и при входе в кабинет врача. Такой же эффект оказывает чрезмерная физическая нагрузка. В подобных случаях лимфоцитоз незначительный (не более 5*109 клеток на литр) и носит временный характер. Повышенные лимфоциты в крови у женщин бывают и в период менструации. КурениеОбщий анализ крови курильщика со стажем может значительно отличаться от результатов человека без вредных привычек. Помимо общего сгущения крови и увеличения числа эритроцитов всегда есть повышение уровня лимфоцитов. Инфекционные болезниПопадание инфекционного агента в организм приводит к активации всех защитных сил. При бактериальных инфекциях вырабатывается большое число нейтрофилов, уничтожающих микробы. А при проникновении вирусов в дело вступают лимфоциты. Они помечают пораженные вирусными частицами клетки, вырабатывают на них антитела и затем уничтожают их. Поэтому практически при любой вирусной инфекции возникает относительный лимфоцитоз, а часто – и абсолютный. Это говорит о начале формирования иммунитета к недугу. Сохраняется повышенный уровень лимфоцитов в течение всего периода выздоровления и иногда чуть дольше. Особенно сильно изменяются анализы крови при инфекционном мононуклеозе. Некоторые хронические бактериальные инфекции также вызывают рост лимфоцитов (туберкулез и сифилис, например). МононуклеозЭто инфекция, вызванная вирусом Эпштейна-Барр. Этот вирус рано или поздно поражает почти всех людей. Но лишь у некоторых он приводит к симптомам, объединенным термином « инфекционный мононуклеоз». Вирус передается со слюной при тесных бытовых контактах, а также при поцелуе. Скрытый период болезни может протекать больше месяца. Главная мишень вирусных частиц – именно лимфоциты. Симптомы болезни:
Болезнь переносится легче детьми младшего возраста. Подростки и взрослые могут ощущать признаки инфекции гораздо сильнее. Для диагностики мононуклеоза обычно достаточно жалоб, осмотра и проверки анализа: лимфоциты в крови у ребенка повышены, присутствуют аномальные мононуклеары. Иногда используют тест на иммуноглобулины. Лечение вирусной инфекции обычно симптоматическое. Требуется покой, употребление достаточного количества жидкости, при лихорадке – жаропонижающие препараты (парацетамол, ибупрофен). Кроме того, на время болезни лучше исключить занятия спортом. Мононуклеоз вызывает увеличение селезенки, в которой утилизируются кровяные клетки. Такое увеличение в сочетании с травмой может привести к разрыву органа, кровотечению и даже смерти. КоклюшЭто тяжелое инфекционное заболевание дыхательных путей. Болеют им чаще всего дети, хотя большой охват вакцинацией в последние годы резко сократил частоту инфицирования. Начинается коклюш как типичная простуда, но через 1-2 недели возникает приступообразный кашель. Каждый приступ может окончиться сильнейшей рвотой. Через 3-4 недели кашель становится более спокойным, но сохраняется еще длительное время. Раньше коклюш был частой причиной смерти и инвалидизации детей. Но и теперь у малышей есть риск кровоизлияния в мозг и судорожного синдрома во время приступа. Диагноз ставят на основании симптомов, результатов ПЦР и иммуноферментного анализа. При этом в общем анализе крови почти всегда возникает значительный лейкоцитоз (15-50*109), в основном за счет повышения числа лимфоцитов. Для лечения коклюша применяют антибиотики. При этом они редко сокращают длительность болезни, но могут снизить частоту осложнений. Главной защитой от этого серьезного недуга является вакцинация АКДС, Пентаксимом либо Инфанриксом. Опухоли кровиК сожалению, не всегда лимфоцитоз бывает реактивным, в ответ на инфекцию. Иногда его причиной является злокачественный процесс, заставляющий клетки бесконтрольно делиться. Острый лимфобластный лейкоз (ОЛЛ)Опухолевое заболевание крови, при котором в костном мозге образуются незрелые лимфобласты, потерявшие способность превращаться в лимфоциты, называется ОЛЛ. Такие мутировавшие клетки не могут защищать организм от инфекций. Они бесконтрольно делятся и подавляют рост всех остальных клеток крови. ОЛЛ – наиболее частый вид опухолей крови у детей (85% всех детских гемобластозов). У взрослых он встречается реже. Факторами риска болезни считаются генетические аномалии (синдром Дауна, например), лучевая терапия и интенсивное ионизирующее излучение. Есть информация о влиянии пестицидов в первые три года жизни ребенка на риск развития ОЛЛ. Признаки ОЛЛ:
Для диагностики острого лимфобластного лейкоза необходим общий анализ крови. В нем чаще всего снижено количество тромбоцитов и эритроцитов. Число лейкоцитов может быть нормальным, низким или высоким. При этом уровень нейтрофилов снижен, а лимфоцитов – относительно повышен, часто есть лимфобласты. При любом подозрении на опухоль проводится пункция костного мозга, с помощью которой ставят окончательный диагноз. Критерием опухоли будет большое количество бластов в костном мозге (более 20%). Дополнительно проводят цитохимические и иммунологические исследования. Лечение ОЛЛ Главными принципами лечения опухолей крови является введение ремиссию, ее закрепление и поддерживающая терапия. Это достигается с помощью цитостатических препаратов. Химиотерапия многими переносится тяжело, но лишь она дает шанс на выздоровление. Если все-таки произошло возвращение болезни (рецидив), то используют более агрессивные схемы цитостатической терапии либо пересаживают костный мозг. Трансплантация костного мозга проводится от родственника (если он подходит) либо от другого подходящего донора. Прогноз при ОЛЛ Достижения онкогематологии позволяют излечиться большому количеству больных острым лимфобластным лейкозом. К факторам положительного прогноза относят молодой возраст, количество лейкоцитов менее 30000, отсутствие генетических поломок и введение в ремиссию за 4 недели лечения. При таком раскладе выживает более 75% больных. Каждый рецидив болезни снижает шансы на полное выздоровление. Если рецидивов не было 5 лет и более, болезнь считается побежденной. Хронический лимфоцитарный лейкоз (ХЛЛ)Опухоль крови, при которой в костном мозге повышается уровень зрелых лимфоцитов, называется ХЛЛ. Хотя опухолевые клетки дифференцируются до своих окончательных форм, они не способны выполнять функции лимфоцитов. Если ОЛЛ чаще поражает детей и молодых людей, то ХЛЛ обычно встречается после 60 лет и является не такой уж редкой причиной повышенных лимфоцитов в крови у взрослого. Такой вид лейкемии – единственный, при котором не установлены факторы риска. Симптомы ХЛЛ:
Довольно часто ХЛЛ является случайной находкой при плановом анализе крови, так как долгое время эта болезнь протекает бессимптомно. Подозрительными считаются результаты, в которых число лейкоцитов превышает 20*109/л у взрослых, а число тромбоцитов и эритроцитов резко снижено. Особенностью лечения ХЛЛ является его устойчивость к химиотерапии. Поэтому часто терапию откладывают до появления явных симптомов. В таком состоянии человек может жить без лечения несколько лет. При ухудшении состояния (или удвоении лейкоцитов за полгода) цитостатики могут несколько увеличить продолжительность жизни, но чаще они не влияют на нее. ТиреотоксикозОдна из важных функций лимфоцитов – формирование аллергических реакций замедленного типа. Именно поэтому повышение таких клеток может говорить об аутоиммунном процессе. Ярким примером является диффузный токсический зоб (болезнь Грейвса-Базедова). По неустановленным причинам организм начинает атаковать собственные клетки-рецепторы, в результате чего щитовидная железа находится в постоянной активности. Такие больные суетливы, беспокойны, им сложно концентрироваться. Часто бывают жалобы на перебои в работе сердца, одышку, повышенную температуру, дрожание рук. Глаза больных токсическим зобом широко раскрыты и порой как будто выходят из орбит. Главный лабораторный признак ДТЗ – высокие значения гормонов Т3 и Т4 при пониженном ТТГ. В крови часто бывает относительный, а порой и абсолютный лимфоцитоз. Причиной повышения лимфоцитов является чрезмерная активность иммунной системы. Лечение ДТЗ проводят тиреостатиками с последующей операцией или терапией радиоактивным йодом. Другие аутоиммунные болезни (ревматоидный артрит, болезнь Крона и т.д.) также сочетаются с лимфоцитозом. Отравление металлами и прием медикаментовНекоторые тяжелые металлы (свинец) и лекарственные препараты (левомицетин, анальгетики, леводопа, фенитоин, вальпроевая кислота) способны вызывать лейкопению за счет снижения нейтрофилов. В итоге формируется относительный лимфоцитоз, не имеющий клинического значения. Важнее следить за абсолютным числом нейтрофилов, чтобы не допустить тяжелого состояния (агранулоцитоза) полной беззащитности перед бактериями. Удаление селезенкиСпленэктомия (удаление селезенки) проводится по определенным показаниям. Так как этот орган является местом расщепления лимфоцитов, то ее отсутствие вызовет временный лимфоцитоз. В конце концов система кроветворения сама подстроится под новые обстоятельства, и уровень клеток придет в норму. О чем говорят пониженные лимфоциты в крови?Лимфопения – снижение числа лимфоцитов менее 1,5*109 клеток на литр. Причины лимфопении:
Тяжелая инфекцияДлительная, «выматывющая» инфекционная болезнь истощает не только силы человека, но и запасы иммунных клеток. Поэтому вслед за временным лимфоцитозом наступает дефицит лимфоцитов. По мере победы над инфекцией запасы клеток восстанавливаются и анализы приходят в норму. Болезни костного мозга с его истощениемНекоторые заболевания вызывают панцитопению – истощение всех ростков крови в костном мозге. В таких случаях снижено не только количество лимфоцитов, но и других типов лейкоцитов, эритроцитов и тромбоцитов. Анемия ФанкониВрожденная анемия Фанкони названа так по самому яркому синдрому: анемичному. Но в основе болезни лежит истощение костного мозга и угнетение всех ростков кроветворения. В анализе больных наблюдается уменьшение числа эритроцитов, тромбоцитов и всех видов белых клеток (в том числе и лимфоцитов). Врожденную панцитопению часто сопровождают аномалии развития (отсутствие больших пальцев, низкорослость, тугоухость). Основной опасностью и главной причиной смерти является уменьшение числа нейтрофилов и тромбоцитов, в результате чего возникают тяжелые инфекции и массивные кровотечения. Кроме того, у таких больных повышен риск онкологических заболеваний. Лечение врожденных панцитопений проводят гормональными средствами. Они могут отсрочить осложнения на некоторое время. Единственным шансом на полное излечение является трансплантация костного мозга. Но в связи с частыми раковыми заболеваниями средняя продолжительность жизни таких людей составляет 30 лет. Воздействие радиацииВоздействие разных видов излучения (случайное или с целью лечения) может привести к нарушениям работы костного мозга. В итоге он замещается соединительной тканью, запас клеток в нем беднеют. В анализах крови в таких случаях снижаются все показатели: эритроциты, лейкоциты и тромбоциты. Обычно бывают понижены и лимфоциты. Медикаментозное влияниеНекоторые препараты (цитостатики, нейролептики), использующиеся по жизненным показаниям, могут иметь побочные эффекты. Одним из таких эффектов является угнетение кроветворения. В результате возникает панцитопения (уменьшение числа всех клеток крови). Прием кортикостероидов вызывает абсолютный нейтрофилез и относительную лимфопению. Чаще всего после прекращения приема этих лекарств костный мозг восстанавливается. Лимфома Ходжкина (лимфогранулематоз)Главным отличием лимфомы от лимфолейкоза является начальное место ее возникновения. Опухолевые клетки при лимфомах располагаются локально, чаще – в лимфоузлах. При лейкозах такие же злокачественные клетки образуются в костном мозге и сразу выносятся в общий кровоток. Симптомы лимфомы Ходжкина:
Главный способ диагностики – биопсия пораженного лимфоузла либо органа. При этом кусочек ткани отправляют на гистологическое исследование, по результатам которого ставят диагноз. Для определения стадии болезни берут пункцию костного мозга и проводят компьютерную томографию основных групп лимфоузлов. Анализы крови в начальных стадиях лимфомы могут быть нормальными. Отклонения, в том числе и лимфопения, возникают при прогрессировании болезни. Лечение болезни проводят цитостатическими препаратами с последующим облучением лимфоузлов. При рецидивах используют более агрессивную химиотерапию и пересадку костного мозга. Прогнозы при подобной опухоли обычно благоприятные, 5-летняя выживаемость составляет 85%и выше. Существует несколько факторов, ухудшающих прогноз: возраст старше 45 лет, 4 стадия, лимфопения менее 0,6*109. ИммунодефицитыНедостаточность иммунитета делят на врожденную и приобретенную. В обоих вариантах в общем анализе крови может изменяться уровень лимфоцитов вследствие дефицита Т-клеток. Если поражено В-звено, то обычный анализ крови часто не выявляет отклонений, поэтому требуются дополнительные методы исследования. Синдром Ди ДжоржиЭтот вариант иммунодефицита называют еще гипоплазией (недоразвитием) тимуса. Дефект хромосомы при таком синдроме также вызывает пороки сердца, аномалии лица, расщепление неба и низкий уровень кальция в крови. Если у ребенка присутствует неполный синдром, когда часть тимуса все же сохранена, то он может не слишком страдать от этой болезни. Главным симптомом является чуть большая частота инфекционных поражений и незначительное снижение лимфоцитов в крови. Полный синдром гораздо опаснее, проявляется тяжелыми вирусными и грибковыми инфекциями в самом раннем детстве, поэтому требует пересадки тимуса либо костного мозга с целью лечения. Тяжелый комбинированный иммунодефицит (ТКИД)Мутации определенных генов могут приводить к тяжелейшему поражению клеточного и гуморального иммунитета – ТКИД (тяжелый комбинированный иммунодефицит). Болезнь проявляет себя уже в первые месяцы после рождения. Диарея, пневмонии, кожные и ушные инфекции, сепсис – основные проявления недуга. Возбудителями смертельных болезней бывают безобидные для большинства людей микроорганизмы (аденовирус, ЦМВ, Эпштейн-Барр, герпес зостер). В общем анализе крови выявляется крайне низкое содержание лимфоцитов (менее 2*109клеток на литр), тимус и лимфатические узлы крайне малы. Единственно возможное лечение ТКИД – пересадка донорского костного мозга. Если провести ее в первые три месяца жизни малыша, то есть шанс на полное излечение. Без терапии дети с комбинированным иммунодефицитом не доживают и до 2 лет. Поэтому если в крови у ребенка понижены лимфоциты, он постоянно болеет тяжелыми инфекционными недугами, то необходимо срочно провести дополнительное обследование и начать лечение. СПИДСиндром приобретенного иммунодефицита связан с повреждающим действием ВИЧ на Т-лимфоциты. Проникновение этого вируса возможно через биологические жидкости : в основном кровь и сперму, а также от матери к ребенку. Значимое снижение лимфоцитов происходит не сразу. Порой между заражением и появлением стадии СПИД проходят несколько лет. При прогрессировании болезни и нарастающей лимфопении человек теряет способность сопротивляться инфекциям, они могут привести к сепсису и смерти. Риск возникновения опухолей возрастает по той же причине: исчезновениеТ-клеток. Лечение ВИЧ-инфекции специальными антиретровирусными препаратами помогает сдерживать болезнь, сохраняет необходимый уровень иммунитета и продлевает жизнь. Особенности лимфоцитоза у детей
Вывод из вышенаписанного таков: лимфоциты – чрезвычайно важные клетки в организме человека. Их значение может быть маркером очень опасных состояний, а может говорить о банальном насморке. Уровень этих клеток нужно оценивать только в совокупности с остальными элементами крови, учитывая при этом жалобы и симптомы. Поэтому лучше доверить оценку результатов анализа Вашему лечащему врачу. zdravotvet.ru |

 B-лимфоциты при контакте с чужеродными белками выделяют защитные иммуноглобулины. Именно они обеспечивают длительный, а часто пожизненный иммунитет к болезням, в том числе после вакцинации.
B-лимфоциты при контакте с чужеродными белками выделяют защитные иммуноглобулины. Именно они обеспечивают длительный, а часто пожизненный иммунитет к болезням, в том числе после вакцинации.