|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
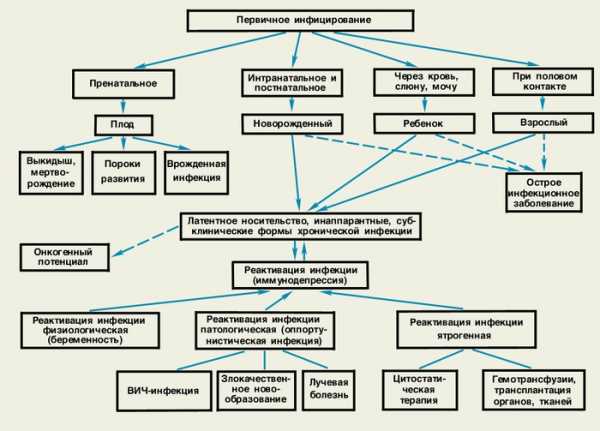
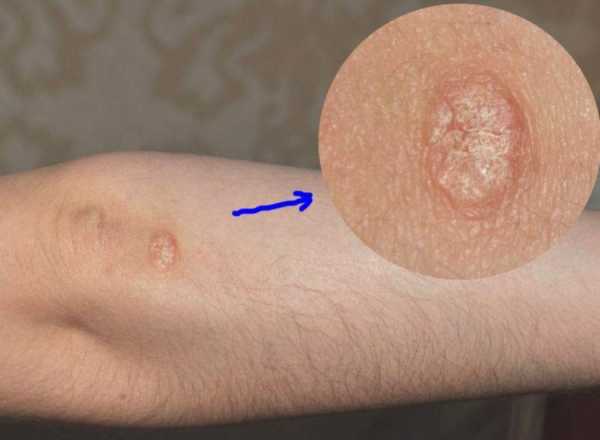
Цитомегаловирус чем опасен при беременностисимптомы, диагностика, лечение, чем опасен для матери и ребёнка, врождённая инфекцияЕщё более сорока лет назад Всемирная организация здравоохранения (ВОЗ) определила так называемый TORCH-синдром, который описывает часто встречающиеся инфекционные заболевания эмбриона и новорождённого. Заражение происходит внутриутробно путём передачи вируса от матери к плоду. Большинство из этих инфекций безопасно для взрослого человека, но по статистике является причиной около четверти смертей эмбрионов и восьмидесяти процентов врождённых пороков развития. Одной из таких TORCH-инфекций является цитомегаловирус. Что такое цитомегаловирус (ЦМВ), как он передаётсяЦитомегаловирусная инфекция (ЦМВИ) относится к семейству герпесвирусов. Цитомегаловирус является одним из самых распространённых вирусов, обладает способностью к быстрому росту, размножению и может находиться в организме человека на протяжении всей жизни. Первичное инфицирование происходит посредством биологических жидкостей (слюна, кровь, сперма, моча) следующими путями:
По разным данным, более семидесяти процентов людей во всём мире инфицированы цитомегаловирусом. В организме человека, перенёсшего первичное заражение, вырабатываются антитела. Как правило, иммунитет сохраняется всю жизнь. В большинстве случаев вирус никак не проявляет себя. Представляет опасность для людей с иммунодефицитом (ВИЧ-инфицированные, онкобольные, гематологические больные) и для плода у беременных. 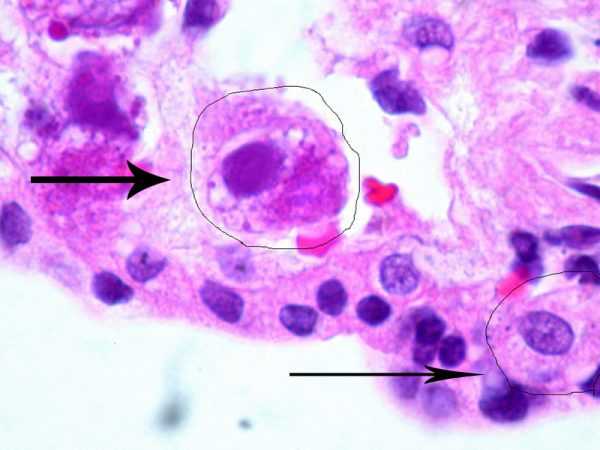 Клетки, поражённые цитомегаловирусом, увеличиваются в размерах и теряют способность к удвоению молекулы ДНК Клетки, поражённые цитомегаловирусом, увеличиваются в размерах и теряют способность к удвоению молекулы ДНККлинические проявления активности вируса могут возникать при первичном заражении или при реактивации в результате подавленного иммунитета. Из-за сложностей в обнаружении точное время инкубационного срока для цитомегаловируса не установлено. Большинство специалистов предполагают, что этот период составляет от двадцати до шестидесяти дней. Острая фаза заболевания возникает только у пяти процентов взрослых, обычно длится три-шесть недель и характеризуется следующими проявлениями:
Опасность ЦМВ при беременностиКак и все внутриутробные TORCH-инфекции, цитомегаловирус представляет серьёзную опасность при беременности. Причём наличие в организме вируса в неактивном состоянии не влияет на плод. По данным медиков, внутриутробное инфицирование ЦМВ случается в 0.2–2.2 %. Заражение плода может произойти в двух случаях:
Первичная цитомегаловирусная инфекция представляет собой наибольшую опасность для плода. В этом случае вероятность проникновения вируса через плаценту составляет от тридцати до сорока процентов. Во втором случае риск заражения плода составляет менее двух процентов. Инфицирование будущего ребёнка может привести к его гибели и к тяжёлым аномалиям развития. Что такое врождённая цитомегаловирусная инфекцияЗаражение плода ЦМВ носит название врождённой цитомегаловирусной инфекции. Характер повреждений плода зависит от срока беременности. На раннем сроке до четырёх-шести недель высока вероятность спонтанных абортов и гибели плода, появления пороков развития. Во втором и третьем триместрах риск инфицирования плода и возникновения патологий снижается. При реактивации цитомегаловируса вероятность развития пороков составляет около одного процента. 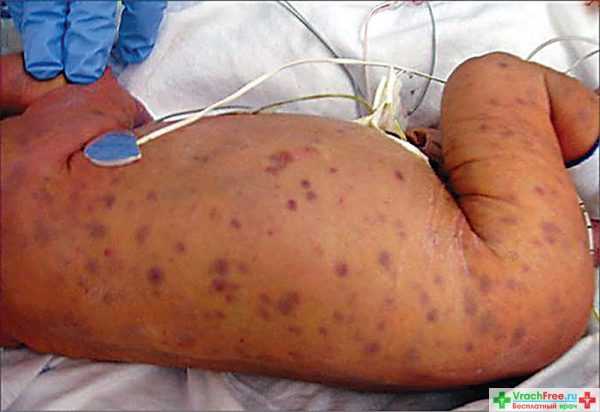 Тромбоцитопеническая пурпура у новорождённого является наиболее частым проявлением врождённой ЦМВИ Тромбоцитопеническая пурпура у новорождённого является наиболее частым проявлением врождённой ЦМВИКлинические проявления врождённой ЦМВИ появляются у каждого десятого инфицированного новорождённого в форме следующих патологий:
С меньшей вероятностью возможны следующие тяжёлые проявления: глухота, катаракта, церебральный паралич. Более девяноста процентов детей с цитомегаловирусной инфекцией, у которых отсутствуют болезненные симптомы в первый месяц после рождения, развиваются нормально. Но у остальных впоследствии могут возникнуть задержки в психомоторном развитии и в речи, проблемы с обучением и адаптацией в коллективе. Как правило, развиваются два и более порока. Что делать при заражении во время беременностиИз-за широкой распространённости ЦМВИ и опасности её влияния на формирование плода каждая беременная женщина при постановке на учёт в женской консультации должна пройти обследование на антитела (IgM и IgG) к цитомегаловирусу. При подозрении на инфицирование в первом триместре может дополнительно назначаться процедура амниоцентеза: специфическое исследование околоплодных вод. По результатам амниоцентеза врачи могут более достоверно говорить о развитии возможных пороков у плода. Одним из самых достоверных способов обнаружения ЦМВ является метод ПЦР (полимеразная цепная реакция). Но подтверждение наличия цитомегаловируса в организме никоим образом не указывает на его активность. Активность вируса как раз и определяется IgM-антителами и IgG-антителами.
Если с высокой вероятностью ставится диагноз о первичном заражении или реактивации, то врачи назначают дополнительное УЗИ. Необычные результаты УЗИ являются решающими факторами при принятии решения о прерывании (до двадцать второй недели) или продолжении беременности. Наиболее частые ультразвуковые признаки заражения плода следующие:
Симптомы цитомегаловирусной инфекции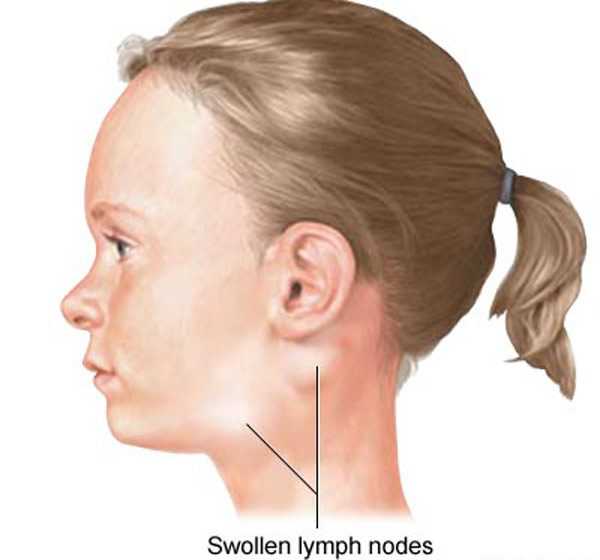 Увеличенные шейные лимфоузлы в сочетании с гриппозной симптоматикой являются подозрением на ЦМВИ Увеличенные шейные лимфоузлы в сочетании с гриппозной симптоматикой являются подозрением на ЦМВИДиагностика первичной ЦМВИ осложняется тем, что в большинстве случаев клинические симптомы могут не наблюдаться. До сих пор начальное инфицирование ЦМВ определяют только по антителам. Если появляются признаки заболевания, то их можно спутать с ОРВИ и гриппом. Сочетание этой симптоматики с увеличенными лимфоузлами, печенью, селезёнкой будет вызывать подозрение на первичную цитомегаловирусную инфекцию. Что означают результаты анализа на антитела к цитомегаловирусу во время беременностиВыработка организмом антител по отношению к вирусу называется сероконверсией. Для подтверждения острой фазы ЦМВИ серологические исследования повторяют через три-четыре недели. Расшифровку анализов должен проводить врач. Таблица: расшифровка повторного анализа на антитела к ЦМВИ при беременностиЛечение во время беременностиВ мире не разработаны единые стандарты лечения беременной при первичной ЦМВИ или её реактивации. В России противовирусная терапия Ацикловиром может применяться только при тяжёлых формах инфекции. Во многих развитых странах применять Ацикловир беременным запрещается. Разрешается в некоторых случаях для повышения иммунитета использовать иммуностимуляторы (Цитотект, Дибазол, Спленин). При резко выраженных симптомах ЦМВИ во время беременности рекомендуется следующая схема терапии:
При бессимптомном проявлении ЦМВИ у беременной специфическое лечение не применяют, лишь наблюдают за плодом на предмет его инфицирования и развития пороков. ПрофилактикаКакой-либо специфической профилактики цитомегаловирусной инфекции не предусматривается из-за многообразия путей заражения и скудной симптоматики. Лучшим способом предотвратить активное течение ЦМВИ было бы проведение массовой вакцинации. Но на сегодня многие лаборатории лишь проводят клинические исследования изобретённых вакцин. К сожалению, пока эффективность их не превышает пятидесяти процентов. По-прежнему основным способом профилактики ЦМВИ при беременности является прохождение лабораторного тестирования на наличие цитомегаловируса и антител к нему заранее перед зачатием. Исходя из результатов, может быть рекомендовано следующее:
Соблюдение вышеизложенных мероприятий позволит избежать инфицирования и при имеющейся ЦМВИ оставить её в безопасной форме. Видео: акушер-гинеколог Павел Соцкий о цитомегаловирусеОтзывыНесмотря на признанную всеми врачами опасность ЦМВИ при беременности, методы диагностики и лечения современной медициной этой инфекции требуют дальнейшего развития и совершенствования. Знание женщиной и врачом возможной проблемы поможет в поиске путей её решения. Поэтому своевременная диагностика, регулярное посещение женской консультации, бережное отношение к своему здоровью будут способствовать нормальному течению беременности и рождению счастливого малыша. Оцените статью: Поделитесь с друзьями!budumamoi.com Цитомегаловирус при беременности: последствия для плодаЦитомегаловирус является одним из самых распространенных патогенных микроорганизмов, многие женщины не знают об инфицировании заболеванием, но при беременности начинают замечать симптомы нарушения. Носительство вируса для будущих мам может стать серьезной угрозой для жизни ребенка, поэтому анализ на наличие ЦМВ входит в обязательный перечень обследований при планировании беременности.
Что такое цитомегаловирус у женщин при беременностиПричиной нарушения в организме беременной женщины становится герпесвирус с ДНК содержащим. Он имеет двухслойную защитную оболочку и сферическую форму. На поверхности вируса располагаются небольшие шипы, они необходимы для распознавания клеток и прикрепления внутри организма. Цитомегаловирус при беременности имеет свои особенности:
Причины возникновения ЦМВИнфекция проникает в организм при ослаблении защитных функций иммунной системы. ЦМВ может быть:
В зависимости от этого подбирается терапия. Врачи на этапе диагностики стараются определить способ инфицирования. Перечислим самые распространенные из них:
Если женщина ранее уже болела данным заболеванием, то в ее организме существуют антитела, они помогают эффективней бороться с заболеванием и предотвращают заражение ребенка. У таких женщин рождаются здоровые дети, которые в 80% случаев являются носителями цитомегаловируса. Что значит igG положительный у беременныхПри постановке на учет женщины сдают кровь для выявления инфекции. Отказаться или пропустить это обследование невозможно, поскольку так определяется существует ли угроза для развития ребенка. Анализ позволяет выявить наличие антител IgG и igM. Если женщина ранее не болела цитомегаловирусом, обнаружит отсутствие IgG в бланке. Данный показатель свидетельствует о высоком риске заражения во время беременности. Все пациенты, у которых стоит отрицательный знак в соответствующей графе входят в группу риска. После первичного инфицирования цитомегаловирусом в крови на всю жизнь останутся антитела IgG, но это не означает, что у пациентки есть иммунитет к ЦМВ. Наличие IgG свидетельствует о наличии возможности повторного развития заболевания на фоне ослабления защитных функций организма во время беременности. Сразу после заражения титры IgG возрастают, а затем медленно начинают снижаться. Как диагностировать у беременных женщин
Для этого берется мазок из гениталий, соскоб, исследуется кровь, моча и слюна. Во время беременности диагностика осуществляется за счет анализирования крови. Обнаружить цитомегаловирус проблематично из-за отсутствия характерных симптомов. Анализируется наличие антител в организме и на основе этого делаются соответствующие выводы.
Чаще всего врачи выполняют мазок и берут для исследования кровь. При наличии цитомегаловируса врачи проводят комплексную терапию и регулярно наблюдают за состоянием беременной, чтобы предотвратить реактивацию нарушения. При отсутствии антител будущих мам проверяют каждый триместр, чтобы своевременно обнаружить ЦМВ при ослаблении иммунитета. Каких врачей необходимо посещатьПри наличии недомогания или симптомов цитомегаловируса беременная женщина должна обратиться к гинекологу, наблюдающему за ее беременностью. Врач проведет опрос, осмотр и лабораторные исследования для получения клинической картины. При отклонении показателей от нормы назначается медикаментозная терапия и последующее профилактическое лечение. Признаки и симптомыУ большинства людей с хорошим иммунитетом инфекция протекает бессимптомно. Во время беременности происходят изменения гормонального фона, что становится причиной ослабления защитных сил организма. Поэтому заболевание в данный период чаще обостряется и появляются симптомы нарушения.
У некоторых женщин наблюдается почти бессимптомное поражение слюнных желез, в то время как другие страдают от тяжелых патологий головного мозга, печени или системы дыхания.
Лечение и препаратыВозбудитель ЦМВ способен вырабатывать устойчивость к медикаментам, поэтому комплексная терапия назначается врачом после диагностического обследования. Перед тем как назначить лекарства врач устанавливает форму нарушения, цитомегаловирус может быть:
В зависимости от этого подбираются лекарства. Медикаменты должны быть прописаны врачом, иначе появится обратный эффект от их употребления и возникнут осложнения. При лечении цитомегаловируса используются следующие препараты:
Во время лечения цитомегаловируса врачи обращают внимание на симптомы нарушения. При местном поражении используются крема, мази или внутривагинальные свечи.
Врачи рекомендуют отказаться от тяжелых и жирных блюд. Во время терапии ЦМВ следует отдавать предпочтение свежим сезонным овощам и фруктам. В рационе должны преобладать растительные и животные белки. На время лечения и всей беременности следует отказаться от вегетарианства и различных диет для похудения, это может негативно сказаться на состоянии ребенка. Вместо кофе и привычного чая можно использовать отвары или травяные настои, но их употребляют после консультации с врачом. Методы народной медицины могут быть использованы для лечения цитомегаловируса, но в качестве вспомогательного средства. Хроническая формаХронический цитомегаловирус возникает при несвоевременном или неправильном лечении. Заболевание прогрессирует если беременные женщины пытаются самостоятельно вылечить свой недуг или слишком поздно обращаются за помощью. При этом появляются симптомы заболевания, а через несколько недель или месяцев пропадают. Отсутствие признаков не свидетельствует о том, что заболевание исчезло. Так происходит переход в хроническую форму. При ослаблении иммунитета или наличии благоприятных условия для развития вируса симптомы нарушения возобновятся. Со временем произойдет усугубление состояния беременной женщины. Негативные последствия хронической формы сказываются на состоянии будущей матери и ребенка. Чем опасен и последствия для плода во время беременностиВнутриутробное инфицирование приводит к развитию врожденной формы нарушения. В зависимости от срока, на котором произошло инфицирование может наблюдаться остра форма инфекции, хроническое поражение внутренних органов и патологические изменения в развитии эмбриона. Ребенок может родиться значительно раньше срока и иметь недостаток в весе. Симптомы нарушения могут появиться не сразу после рождения, а через несколько месяцев или год. Перечислим осложнения, которые указывают на наличие цитомегаловируса у ребенка:
При заражении цитомегаловирусом за несколько недель или месяцев до родов симптомы нарушения не будут наблюдаться сразу после родового процесса. Обычно у детей через 1 или 2 месяца возникает общее недомогание, которое внешне напоминает ОРВИ. При естественном вскармливании симптомы купируются за счет антител вырабатываемых организмом матери и нарушение переходит в латентную форму.
Рекомендации доктора КомаровскогоИзвестный педиатр и телеведущий рекомендует родителям внимательно относиться к состоянию здоровья новорожденного ребенка. Если во время беременности женщина была больная цитомегаловирусом, то ей и малышу необходимо регулярное профилактическое лечение. Следует периодически наблюдаться у врача и показывать ему ребенка, что обнаружить заболевание на ранней стадии при его развитии. Полностью избавиться от цитомегаловируса невозможно, пациентка может устранить только его симптомы. Своевременное лечение и профилактика позволят на несколько лет забыть о нарушении. veneromed.ru Цитомегаловирусная инфекция и беременность - БиблиотекаАвторы: Березовская Е.П. Многие вирусные, бактериальные и паразитарные инфекции ассоциируются с серьезными осложнениями у матери и ребенка, особенно если заражение ими произошло во время беременности. Наиболее распространенными инфекционными заболеваниями, опасными в период беременности, являются инфекции, вызванные цитомегаловирусом, варицела-зостер вирусом, парвовирусом и токсоплазмой. Цитомегаловирусная инфекция – это лидирующее заболевание среди врожденных вирусных инфекций новорожденных. Возбудитель Цитомегаловирус (ЦМВ) состоит из двух нитей ДНК и относится к группе герпесных вирусов (Herpesviridae), включающей 8 видов человеческих вирусов герпеса. Это один из самых больших вирусов в этой группе. В отличие от вируса простого герпеса, ЦМВ проходит репликацию очень медленно. Хотя ЦМВ может инфицировать многие клетки человеческого организма, чаще всего его репликация проходит в фибробластах. Очень мало известно о механизме повреждения тканей этим вирусом на молекулярном уровне.Цитомегаловирус – это вирус парадоксов, потому что он может быть молчаливым пожизненным сожителем в организме людей или же стать потенциальным убийцей в определенных условиях. Это один из самых опасных вирусов для новорожденных, так как ЦМВ-инфекция может стать причиной умственной отсталости и глухоты у детей. Впервые цитомегаловирус в виде культуры был выделен в 1956 году. Считается, что животные могут иметь свои специфические штаммы ЦМВ, которые не передаются человеку и не являются возбудителями инфекции у людей.Передается ЦМВ от человека к человеку через контакт с инфицированной кровью, слюной, мочой, а также половым путем. Скрытый (инкубационный) период длится от 28 до 60 дней, в среднем 40 дней. Вирэмия всегда возникает при первичном инфицировании, хотя ее трудно определить при возвратной инфекции. Защитная реакция организма весьма сложная, и делится на гуморальную и клеточную. Выработка гликопротеинов В и Н является проявлением гуморальной защиты. Клеточный иммунитет состоит из выработки большого количества белковых веществ. Инфекционный агент вызывает появление в крови антител -иммуноглобулинов IgM, которые исчезают, в среднем, в течение 30-60 дней, хотя их могут находить и через 16-18 недель после инфицирования. Наличие вируса в крови (виремию) можно определить через 2-3 недели после первичного заражения. В большинстве случаев инфекционный процесс протекает бессимптомно. Повторная инфекция может возникать за счет редупликации имеющегося вируса или заражения новым штаммом ЦМВ. Этот вирус опасен для больных с пересаженными органами, онкологических больных, и больных СПИДом, у которых подавлена иммунная система. Распространение По данным исследований, которые проводились во многих странах, а также по статистическим данным заболеваемости, ЦМВ инфицировано от 40 до 60% населения в возрасте 35 лет, и почти 90% населения в возрасте 60 лет в большинстве развитых стран. В развивающихся странах заражение вирусом происходит в раннем детстве, и почти 100% взрослого населения являются носителями этого вируса.Цитомегаловирус присутствует в организме от 60 до 65% американских женщин репродуктивного возраста. Чаще всего заражение женщин происходит в возрасте 15-35 лет. Большее количество инфицированных женщин наблюдается среди низких социальных слоев, что, как предполагается, связано с плохой гигиеной. Первичная инфекция возникает у 0,7-4% всех беременных женщин. Возвратная инфекция (реактивация) может возникнуть у 13,5% инфицированных беременных женщин. Вторичное заражение, но другими штаммами цитомегаловируса, тоже может наблюдаться в ряде случаев. При первичной инфекции заражение плода наступает в 30-40% случаев, а по некоторым данным европейских ученых, инфицирование плода может наблюдаться в 75% случаев. При реактивации текущей инфекции передача вируса плоду наблюдается только в 0,15-2% случаев. Врожденная ЦМВ-инфекция присутствует у 0,2-2% всех новорожденных детей. Высокая частота заражения ЦМВ наблюдается в детских садах. По некоторым данным, именно дети являются самым большим источником инфекции для членов их семей (горизонтальная трансмиссия). Факторы риска
• Низкий уровень образования • Возраст до 30 лет • Наличие или перенесенные в прошлом заболевания, передающиеся половым путем • Многочисленные половые партнеры • Тесный контакт с детьми моложе 2 лет Проявление цитомегаловирусной инфекции
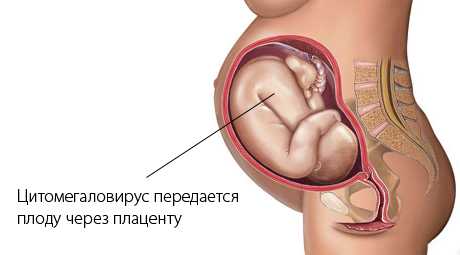
ЦМВ инфекция, как первичная, так и возвратная, очень опасна для больных с ослабленным иммунитетом после пересадки органов, носителей ВИЧ, раковых больных, и у них инфекция может проявляться в виде воспаления легких, почек, сетчатки и органов желудочно-кишечного тракта. Инфицирование плода и врожденная ЦМВ-инфекция Передача ЦМВ от матери к плоду происходит в виде вертикальной трансмиссии при первичном инфицировании женщины или при реактивации имеющейся у нее инфекции. К сожаленью, механизм передачи вируса к плоду изучен мало. Первичная инфекция матери опаснее для плода и вызывает больше повреждений у него, чем реактивация старого инфекционного процесса. Вирус ЦМВ-инфекции передается плоду через плаценту в любой период беременности одинаково. Если заражение матери произошло в первом триместре, то у около 15% этих женщин беременность заканчивается спонтанным выкидышем без вирусного поражения самого эмбриона, то есть, инфекционный процесс находят только в плаценте. Поэтому есть предположение, что сначала инфицируется плацента, которая все же продолжает выполнять функцию барьера в передаче ЦМВ плоду. Плацента также становится резервуаром ЦМВ-инфекции. Считается, что в плацентарной ткани идет репликация ЦМВ перед тем, как он инфицирует плод. При первичной инфекции лейкоциты матери переносят вирус в эндотелиальные клетки микро сосудов матки. У 90% инфицированных плодов признаки инфекции отсутствуют. Ученые Бельгии пытались выяснить, когда именно можно диагностировать инфицирование плода у женщин с первичной инфекцией. Они пришли к выводу, что врожденную ЦМВ-инфекцию у плода можно достоверно подтвердить методом полимеразной цепной реакции (ПЦР) околоплодных вод после 21 недели беременности с интервалом в 7 недель между диагнозом первичной инфекции у матери и диагностическим амниоцентезом. От 5 до 15% инфицированных новорожденных будут иметь признаки ЦМВ-инфекции после родов. Инфицирование ребенка может произойти во время родов при заглатывании им шеечной слизи и влагалищных выделений матери. В грудном молоке тоже находят этот вирус, поэтому больше половины детей, находящихся на грудном вскармливании, заразится ЦМВ-инфекцией в первый год жизни. Проявление врожденной ЦМВ-инфекции характеризуется отставанием в росте и развитии, увеличением селезенки и печени, гематологическими отклонениями (тромбоцитопенией), кожными высыпками, желтухой и другими признаками инфекции. Однако поражение центральной нервной системы – это наиболее опасное проявление болезни, при котором наблюдаются микроцефалия, вентрикуломегалия, церебральная атрофия, хориоретинит и потеря слуха. В мозговой ткани находят кальцификаты, наличие которых является прогностическим критерием развития в будущем умственной отсталости и других неврологических отклонений у инфицированных детей. Диагностика За последние тридцать лет во многих лабораториях мира разработано очень много диагностических методов по выявлению ЦМВ в организме человека. Диагностическое исследование у беременных женщин важно проводить при малейшем подозрении на наличие цитомегаловирусной инфекции, особенно у первородящих, а также при неблагоприятном исходе предыдущей беременности и при клинической манифестации ЦМВ-инфекции во время беременности. Сероконверсия – это надежный метод диагностики первичной ЦМВ инфекции, если иммунное состояние женщины было подтверждено до беременности документально. Появление de novo вирус-специфических IgG в сыворотке беременной женщины свидетельствует о первичном инфицировании женщины. Однако от этого метода диагностики отказались во многих развитых странах, потому что достоверное определение иммунного состояния женщины до беременности часто невозможно или же оно проводится во многих лабораториях нестандартными (коммерческими) методами диагностики ЦМВ инфекции. Определение ЦМВ-специфических IgM может помочь в диагностике инфекции, однако появление ЦМВ-специфичных антител IgM может задерживаться до 4 недель, и эти иммуноглобулины находят при возвратной инфекции у 10% женщин. Эти же антитела могут присутствовать у некоторых больных в течение 18-20 месяцев после первичного инфицирования. К тому же, ложно положительные результаты могут наблюдаться при наличии вируса Эпштейна-Барра в организме человека. Определение уровня антител IgM в динамике (количественный метод), то есть его рост или падение в нескольких образцах крови, может помочь в определении первичного инфицирования беременных женщин, поскольку изменение этого уровня имеет свою специфику. Если во время беременности уровень иммуноглобулинов IgМ резко падает, то предполагается, что первичное инфицирование женщины произошло во время беременности. Если же уровень антител понижается медленно, то, скорее всего, первичное инфицирование произошло несколько месяцев до беременности. К сожалению, среди коммерческих методов диагностики, основанных на ELISA-тесте и используемых для определения антител IgM, существует нехватка стандартных требований к подготовке вирусного матерьяла для исследования, а также разногласие в интерпретации результатов. Качественное и количественное определение уровня иммуноглобулинов IgG в динамике становится довольно популярным методом определения иммунного статуса из-за невысокой себестоимости, однако для более достоверной диагностики активной первичной инфекции необходимо проводить дополнительные методы обследования. Ответная реакция организма на ЦМВ в виде появления нейтрализующих антител, которые исчезают через14-17 недель после возникновения первичной инфекции, является достоверным показателем первичного заражения. Если их не находят в сыворотке крови инфицированного человека, то это свидетельствует о том, что заражение произошло как минимум 15 месяцев до момента диагностики. Цитологическое исследование позволяет выявить типичные гигантские клетки с внутриядерными включениями, однако не является достоверным методом диагностики ЦМВ инфекции. Реакция связывания комплемента (РСК) применяется в ряде лабораторий, но этим методом лучше пользоваться в сочетании с другими методами диагностики. Цитомегаловирус находят в различных жидкостях и тканях организма, например, слюне, моче, крови, влагалищных выделениях, однако обнаружение его в биологических тканях человека не может определить, является ли инфекция первичной или повторной реактивацией текущей инфекции. Классическое выделение клеточной культуры вируса, результаты которого раньше приходилось ждать порой 6-7 недель, во многих лабораториях заменено выявлением ЦМВ в крови с использованием метода флуоресцирующих антител и получением результата в течение 24-36 часов. Качественное и количественное определение ДНК ЦМВ, практически, в любой жидкости человеческого организма, а также тканях, осуществляется с помощью метода полимеразной цепной реакции (ПЦР) с точностью до 90-95%. За последнее десятилетие появилось несколько новых методов, так называемые, молекулярно-биологические методы диагностики вирусных инфекций, основанные на выявлении вируса, его ДНК и других компонентов генома в сыворотке крови (вирэмия, антигенэмия, ДНК-эмия, лейко-ДНК-эмия, РНК-эмия).Материнские прогностические маркеры инфицирования плода находятся в процессе разработки. Диагностика ЦМВ-инфекции у плода Определение IgM в крови плода не является достоверным методом диагностики. В настоящее время выявление культуры вируса в околоплодных водах и полимеразная цепная реакция (ПЦР) позволяют поставить правильный диагноз в 80-100% случаев. Уровень всех вирусологических параметров (вирэмия, антигэнемия, ДНК-эмия и др.) в крови плодов, имеющих отклонения в развитии, выше, чем у плодов, у которых не найдено отклонений от нормы. Также, уровень специфических иммуноглобулинов IgM у нормально развивающихся плодов намного ниже уровня этих антител у детей с отклонениями в развитии. Эти данные позволяют предположить, что врожденная ЦМВ инфекция у инфицированных плодов с нормальными биохимическими, гематологическими и ультразвуковыми признаками, а также с низким уровнем генома вируса и антител к нему, имеет более благоприятный исход. Определение вирусной ДНК в околоплодных водах может стать неплохим прогностическим фактором: ее уровень ниже, если у плода не найдено отклонений в развитии. Отрицательные результаты анализов не являются достоверным признаком отсутствия инфекции у плода.Риск передачи вируса от матери к ребенку во время диагностических процедур при наличии вирэмии у матери небольшой. УЗИ-признаки инфекции у плода
• Перивентрикулярные кальцификаты • Гепатомегалия • Внутриутробная задержка роста плода • Асцит • Водянка плода • Кальцификаты в печени и кишечнике Лечение
Идеальными характеристиками противовирусных препаратов в лечении беременных женщин могут быть (1) предотвращение передачи возбудителя от матери к плоду и (2) низкая токсичность. Однако чаще всего диагностирование ЦМВ-инфекции проводится у беременных женщин тогда, когда плод уже инфицирован. Лечение ЦМВ-специфичными моноклональными антителами инфицированных детей находятся в процессе исследования. Ведение беременности, родов и послеродового периода у женщин с ЦМВ инфекцией
• Соблюдение санитарно-гигиенических норм во время беременности и соблюдение норм личной гигиены играют важную роль в профилактике многих заболеваний, в первую очередь, инфекционных. • Ранняя диагностика инфекции у матери и ребенка. Ученые пытаются решить вопрос насколько важно определение сроков первичного инфицирования у беременных женщин с прогностической точки зрения. Предполагается, что если женщина была инфицирована за несколько дней до зачатия, то риск заражения плода ниже, чем у женщин, инфицированных во время беременности. Чем раньше произошло возникновение первичной инфекции у беременной женщины, тем больший шанс инфицирования ребенка и появления у него врожденной ЦМВ инфекции. • Консультация инфекциониста, микробиолога, невропатолога, перинатолога, психолога и при необходимости других специалистов важны при обсуждении прогноза беременности и ее исхода. • Вопрос о госпитализации беременных с первичной ЦМВ инфекцией при нахождении отклонений от нормы у плода и/или за 2 недели до родов до сих пор вызывает немало споров. В некоторых странах женщине предлагают прерывание беременности, если у ребенка находят очень много отклонений в развитии и прогноз благоприятного исхода беременности низкий. • Женщины, которые активно выделяют вирус во время беременности, могут рожать самостоятельно, так как кесарево сечение не обеспечивает в этом случае никаких преимуществ защите ребенка от заражения. • ЦМВ находят в грудном молоке кормящих матерей, поэтому важно предупредить женщину, что при грудном вскармливании ее ребенок может быть инфицирован этим вирусом. • После родов важно подтвердить диагноз врожденной ЦМВ-инфекции в течение двух первых недель, и провести дифференциальную диагностику с первичным инфицированием во время родов при прохождении через родовые пути или же инфицированием через молоко в первые дни грудного вскармливания. Золотым стандартным методом диагностики врожденной инфекции является выделения ЦМВ в фибробластах человека. • Соблюдение правил личной гигиены медперсоналом и соответствующего дезинфекционного режима должно проводиться в любом медицинском учреждении, и особенно родильных отделениях. • Желательно осведомить инфицированную женщину о риске передачи ЦМВ другим членам ее семьи, а также о мерах профилактики ЦМВ-инфекции. Профилактика Во многих лабораториях ведется разработка ЦМВ вакцины. Однако ни в одной стране мира нет зарегистрированной вакцины, которая бы могла предотвратить первичную инфекцию, а также возникновение врожденной ЦМВ-инфекции. Прививки угнетенными штаммами ЦМВ уже эффективно используются в ряде медицинских центров США и Европы у больных с пересаженными почками.
Вопросы об универсальной скрининговой программе Существует ли универсальная скрининговая программа по выявлению ЦМВ-инфекции и других инфекций, предающихся внутри утробно от матери к плоду? Универсальной скрининговой программы по выявлению вирусных инфекций нет ни в одной стране мира, как и нет стандартной программы обследования небеременных и беременных женщин на наличие ЦМВ-инфекции. Это связано с тем, что до сих пор не разработана универсальная схема диагностических методов, которые могут применяться в повседневной практике врача, а существующие многочисленные коммерческие диагностические тесты создают неразбериху в диагностировании ЦМВ и интерпретации результатов обследования, во всех, без исключения странах. Должны ли небеременные женщины сдавать анализы на выявление ЦМВ-инфекции? Ни в одной стране мире не разработаны официальные рекомендации по скринингу небеременных женщин на наличие заболеваний, которые могут передаваться от матери к плоду во время беременности. В ряде стран небеременным женщинам рекомендуется проверить иммунологический статус при планировании беременности, если женщина находится в группе повышенного риска инфицирования инфекционными заболеваниями. Например, в США обследование на наличие текущей ЦМВ-инфекции рекомендуется проходить тем женщинам, которые работают в детских садах или же имеют контакт и инфекционными больными. В Бельгии и Нидерландах женщинам, планирующих беременность, предлагается обследование на токсоплазмоз, так как в этих странах отмечается повышенный уровень заболеваемости этой паразитарной инфекцией. С 1995 по 1998 год только в Италии небеременным женщинам предлагалось проходить бесплатный ToRCH-тест, однако от такого метода диагностики отказались в связи с не информативностью данного анализа в выявлении ЦМВ и других инфекций. Должны ли беременные женщины проходить скрининг на выявление инфекционных заболеваний? Практически, во всех странах мира существуют официальные рекомендации по выявлению ряда инфекций у беременных женщин (токсоплазмоз, рубела, ВИЧ-носительство, гепатит В, гонорея, сифилис), однако отсутствуют рекомендации в отношении ЦМВ-инфекции, герпесной инфекции, парвовирусной инфекции и других. Это связано с отсутствием, в первую очередь, универсальных скрининговых программ в отношении этих заболеваний. Большинство врачей Италии, Израиля, Бельгии и Франции предлагают беременной женщине пройти диагностику ЦМВ-инфекции. В Австрии, Швейцарии, Германии и Японии определение ЦМВ-специфичных антител проводится по просьбе беременной женщины. В Нидерландах, Великобритании, Австрии и Японии обследование беременных женщин на наличие ЦМВ-инфекции рекомендовано для женщин, работающих в условиях с потенциальной возможностью инфицирования (больницы, школы, детские сады) или же при наличии контакта с больными или носителями ЦМВ-инфекции. Многие врачи придерживаются мнения, что ЦМВ-тестирование всех беременных женщин не рационально, поскольку (1) до сих пор не существует вакцины, которая бы могла предотвратить врожденную ЦМВ-инфекцию, (2) диагностические тесты, предлагаемые в разных странах мирах, и даже в разных медицинских учреждениях одной и той же страны, часто имеют разные стандартные параметры, а поэтому результаты такого обследования интерпретировать трудно, (3) врожденная ЦМВ-инфекция возникает как при первичном инфицировании, так и при реактивации текущей инфекции, но ее негативные последствия одинаковые при любом виде передачи вируса от матери к плоду, (4) противовирусные препараты для лечения и профилактики ЦМВ-инфекции весьма опасны из-за токсичности, поэтому их применение у беременных женщин ограничено. Большинство врачей проводят диагностику ЦМВ-инфекции при наличии симптомов инфекционного процесса у матери или ребенка. Нужно ли информировать женщин репродуктивного возраста об инфекционных заболеваниях, в том числе ЦМВ-инфекции, и рекомендовать им скрининг до беременности или во время беременности? Большинство исследователей в области вирусологии и микробиологии придерживаются мнения, что женщины репродуктивного возраста при подготовке к беременности должны быть информированы о существовании ряда возбудителей, опасных во время беременности для будущего ребенка, а также новорожденного, но проводить тестирование не рекомендуют, в том числе ЦМВ-инфекции, из-за отсутствия вакцины и специфической терапии, которая могла бы применяться для профилактики врожденной ЦМВ-инфекции. Считается, что необходимо проводить санитарно-просветительную работу среди женщин репродуктивного возраста и обучать профилактике вирусных и других видов инфекций. Однако предполагается, что если бы были разработаны информативные недорогие скрининговые тесты, с помощью которых можно определять иммунный статус женщины достоверно, то такое диагностирование позволило бы принять меры предосторожности у серо-негативных женщин, а также предложить им повторное обследование во время беременности. К сожаленью, существующие на рынке коммерческие методы диагностики ЦМВ-инфекции вызывают большие сомнения в достоверности результатов анализов. Многие женщины впервые узнают о существовании ЦМВ-инфекции только после получения результатов анализа из лабораторий, когда сами лаборанты предоставляют неправильную информацию, комментируя найденные у женщин ЦМВ-специфические антитела IgM, и предлагают срочно пройти лечение. Существует также очень серьезная проблема в плане образования врачей и их компетентности в правильной интерпретации результатов диагностических тестов. Многие врачи назначают лечение женщинам только по результатам одного коммерческого анализа, и очень часто это лечение не только не обосновано, но и опасно в силу токсичности противовирусных препаратов. Поэтому исследователи считают, что поголовное тестирование женщин репродуктивного возраста имеет больше негативных последствий для самих женщин, чем положительных, из-за неграмотности многих врачей в отношении ЦМВ-инфекции, а также ряда других вирусных заболеваний. Италия – это единственная страна в мире, где подготовкой женщин к беременности занимается специально обученный медицинский персонал. В задачи медсестер, акушерок и врачей входит предоставление важной информации об инфекционных заболеваниях, опасных для беременной женщины и плода, обучение методам профилактики, объяснение диагностических методов по выявлению ряда инфекций, а также общие рекомендации по подготовке женщины к беременности. Если диагностировать беременную женщину на наличие текущей ЦМВ-инфекции, то, что именно определять? Врачи, специализирующиеся в вирусологии и иммунологии, предлагают определять не ЦМВ-специфические иммуноглобулины IgM, а иммуноглобулины IgG. Если женщина IgG-серо-положительная, то она должна быть об этом информирована, и такая женщина не нуждается в дополнительном обследовании. У IgG-серо-отрицательных женщин необходимо провести обучение профилактике ЦМВ-инфекции, а также дополнительное тестирование во время беременности (в первом и третьем триместре). У женщин с сомнительным результатом исследователи предлагают провести определение уровня IgG и IgM в нескольких образцах сыворотки крови. Заключение Цитомегаловирусная инфекция является весьма распространенной инфекцией, как среди взрослого населения, так и среди детей. Однако проведение диагностических методов обследования, интерпретация результатов анализов и назначение соответствующего лечения ЦМВ-инфекции должно проводиться грамотно, с учетом данных современной вирусологии и иммунологии. Вопрос о тестировании всех небеременных и беременных женщин на предмет носительства ЦМВ до сих пор вызывает немало споров в медицинских кругах. Врач может рекомендовать проведение ряда анализов для определения иммунологического статуса женщины, которая готовится к беременности, однако эти рекомендации не должны быть директивного характера, и решение в плане диагностики ЦМВ-инфекции должно приниматься самой женщиной. Создание классов подготовки к беременности на базе женских консультаций и других медицинских учреждений, как и проведение учебных конференций и семинаров для медицинского персонала, имело бы положительный результат в отношении снижения заболеваемости и смертности беременных женщин и новорожденных детей. Консультации Елены Березовской в КлубКоме опубликовано 31/08/2011 11:53 lib.komarovskiy.net Цитомегаловирусная инфекция у беременных - причины, симптомы, диагностика и лечениеЦитомегаловирусная инфекция у беременных — это клинически манифестное или латентно протекающее инфекционное заболевание, вызванное цитомегаловирусом, возникшее до зачатия или во время гестации. Проявляется гипертермией, катаральными симптомами, шейным и подчелюстным лимфаденитом, сиалоаденитом, общей интоксикацией, беловато-голубыми белями, реже — гепатомегалией, спленомегалией, генерализованной лимфаденопатией. Диагностируется с помощью серологических и молекулярных лабораторных методов. Лечение проводится специфическим человеческим иммуноглобулином, рекомбинантным альфа-2-интерфероном, при тяжелом течении — синтетическими аналогами нуклеозидов. Общие сведенияЦитомегаловирусная инфекция (цитомегалия, ЦМВИ) — одно из наиболее распространенных инфекционных заболеваний, внутриутробно поражающих плод и вызывающих различные врожденные аномалии. В зависимости от региона антитела к цитомегаловирусу определяются у 40-98% пациенток репродуктивного возраста. Цитомегалия чаще встречается в группах населения с низким уровнем социального и экономического развития. В России серопозитивными к ЦМВИ являются до 90% женщин, инфицированность среди беременных старше 30 лет достигает 97-98%. В европейских странах врожденная цитомегалия выявляется с частотой 3-5 случаев на 1000 родов, в других государствах этот показатель составляет от 0,2 до 2,2%. Цитомегаловирусная инфекция у беременных ПричиныЗаболевание вызывается крупным ДНК-содержащим цитомегаловирусом (ЦМВ), принадлежащим к семейству герпес-вирусов. Специалисты выделяют три штамма возбудителя, каждый из которых может самостоятельно инфицировать организм одного и того же человека. Заражение происходит до зачатия либо во время беременности. Вирусы пожизненно персистируют в организме женщины, поражая практически все виды тканей. Часть инфекционистов считает ЦМВ условно-патогенным микроорганизмом, клинически значимая реактивация которого наблюдается только при значительном угнетении иммунитета. Усиление патогенности цитомегаловируса в гестационном периоде связано с физиологической иммуносупрессией, защищающей генетически чужеродный плод от отторжения. Под влиянием эстрогенов, прогестерона, кортизола у беременной уменьшается абсолютное и относительное количество Т-лимфоцитов, непосредственно участвующих в элиминации вирусов и поврежденных клеток, снижается их цитотоксичность. В результате ускоряется репликация цитомегаловирусов, они быстрее распространяются по организму и при недостаточном уровне защитных антител преодолевают плацентарный барьер. ПатогенезОсобенностью цитомегаловирусной инфекции является множественность путей заражения. Вирус распространяется аэрогенным, контактным, фекально-оральным, гемотрансфузионным, половым, вертикальным способами, в том числе трансплацентарно от беременной к плоду. Из-за сравнительно низкой вирулентности для инфицирования важен тесный контакт с зараженным. Возбудитель ЦМВИ определяется практически во всех биологических средах: слюне, крови, моче, слезной жидкости, ликворе, грудном молоке, цервикальном, вагинальном, уретральном секрете, сперме, слизи из прямой кишки, околоплодных водах. После попадания в организм цитомегаловирусы адсорбируются на поверхности клеток, проникают в них, проходят полный цикл репликации ДНК, после чего сформированные вирионы распространяются на соседние клетки, с кровью разносятся по организму. Наиболее чувствителен к вирионам протоковый эпителий слюнных желез, в первую очередь околоушных, других экзокринных желез. После лимфогенной и гематогенной генерализации обычно наступает фаза непродуктивной инфекции (скрытого носительства) с длительным сохранением вирусной частицы внутри зараженной клетки и передачей при делении дочерним клеткам. У женщин с нормальным иммунитетом клиническая манифестация не происходит, заболевание сразу приобретает характер носительства. Цитомегаловирус может длительное время персистировать в неактивной форме в чувствительных клетках. Проникновение ЦМВ в лимфоциты и мононуклеары обеспечивает его защиту от противовирусных антител. При падении иммунитета у беременных возможна реактивация цитомегаловирусной инфекции с разрушением ядер клеток, в которых персистировал вирус, гематогенной диссеминацией, поражением железистых органов, развитием васкулитов, индукцией специфического цитомегалического метаморфоза клеток разных тканей. При гестации вирусы из межворсинчатого пространства проникают через плаценту и гематогенно инфицируют плод. Установлено, что ЦМВ способен повреждать мембрану трофобласта. КлассификацияСистематизация основных форм цитомегаловирусной инфекции у беременных проводится с учетом выраженности клинической картины и времени манифестации патологического процесса. Такой подход наиболее оправдан с точки зрения прогнозирования возможных осложнений заболевания и выбора оптимальной тактики ведения беременности. Специалисты в сфере акушерства и гинекологии, инфекционных болезней различают следующие варианты инфекции:
Симптомы ЦМВИ у беременныхПри латентном носительстве клиническая симптоматика отсутствует. У 4-5% беременных с ЦМВИ отмечается типичная первичная острая или реактивированная латентная инфекция с жалобами на слизистые выделения из носа, повышением температуры до 38-40° С, увеличением и болезненностью подчелюстных, шейных лимфатических узлов, околоушных слюнных желез. Обычно выражена общая интоксикация — слабость, разбитость, быстрая утомляемость, сонливость, головная боль, тошнота. Возможны беловато-голубые влагалищные выделения. При существенном снижении иммунитета определяется увеличение печени, селезенки с появлением тяжести, дискомфорта, распирания в правом и левом подреберьях, генерализованное увеличение лимфоузлов. Длительность острой фазы, как правило, составляет до 2-3 недель. ОсложненияОсложненное течение гестации наблюдается преимущественно при острой или реактивированной инфекции. У таких пациенток чаще возникают спонтанные выкидыши, связанные с тяжелыми эмбрио- и фетопатиями, преждевременные роды, вызванные гипертонусом матки, замершие беременности, мертворождение. Из-за повреждения мембраны трофобласта ЦМВИ может осложниться приращением плаценты, гипертрофией и ранним старением плацентарной ткани, фетоплацентарной недостаточностью, внутриутробной гипоксией и задержкой развития плода. Во время родов возможна преждевременная отслойка плаценты, массивная кровопотеря из-за атонического кровотечения. В послеродовом периоде отмечаются латентные эндометриты. В последующем повышается вероятность развития дисменореи. При острой первичной цитомегаловирусной болезни существенно возрастает риск трансплацентарного инфицирования плода и развития многоводия. Дети зачастую рождаются недоношенными, с низкой малой тела. Особенно опасно заражение ЦМВ в 1-м триместре, часто вызывающее микроцефалию, хориоретинит, нейросенсорную тугоухость, другие аномалии развития. Врожденная цитомегалия после внутриутробного инфицирования может протекать бессимптомно, проявляться тяжело протекающими манифестными формами или в виде последствий поражения отдельных органов (гепатомегалии, затяжной желтухи, нарушений сосания и глотания, стойкого снижения мышечного тонуса, тремора, анемии, тромбоцитопении, отставания в умственном и моторном развитии, пневмонии, миокардита, панкреатита, колита, нефрита). Отдаленными последствиями ЦМВИ у детей являются слепота, глухота, речевые нарушения, проявляющиеся на 2-5-м году жизни. У беременных со значительной иммуносупрессией ЦМВИ протекает тяжелее, экстрагенитальные осложнения выявляются чаще. Неблагоприятными формами заболевания считаются цитомегаловирусные поражения легких (интерстициальная пневмония), мозга (менингит, энцефалит), периферической нервной системы (миелит, полирадикулоневрит), сердца (миокардит, перикардит), кроветворения (тромбоцитопения, гемолитическая анемия). Прямая угроза для жизни беременной возникает при быстрой генерализации инфекции с развитием сепсиса, инфекционно-токсического шока, ДВС-синдрома. ДиагностикаСложность своевременного выявления ЦМВИ связана с отсутствием симптоматики у большинства беременных и полиморфностью клинической картины при манифестации. Учитывая повышенный риск перинатального заражения ребенка цитомегаловирусной инфекцией, в качестве скрининга рекомендовано проведение анализа на TORCH-комплекс. Ведущими методами диагностики являются лабораторные анализы, позволяющие верифицировать инфекционного агента, обнаружить серологические маркеры и определить остроту процесса. План обследования пациенток с подозрением на цитомегалию включает такие исследования, как:
С учетом возможности реактивации цитомегаловирусного процесса на любом этапе гестации плановый вирусологический мониторинг носительницам рекомендован на 8-12, 23-25, 33-35 неделях беременности. При подозрении на внутриутробное поражение плода выполняется кордоцентез с определением IgM в пуповинной крови, амниоцентез с ПЦР-диагностикой возбудителя в амниотической жидкости. Для оценки состояния плода, выявления фетоплацентарной недостаточности, возможных аномалий по показаниям проводятся УЗИ плода и плаценты, допплерография маточно-плацентарного кровотока, фетометрия, КТГ, фонокардиография плода, биопсия хориона. Цитомегалию дифференцируют с ВИЧ-инфекцией, инфекционным мононуклеозом, токсоплазмозом, листериозом, герпесом, вирусными гепатитами, бактериальным сепсисом, лимфогранулематозом, острым лейкозом. При необходимости пациентку консультирует инфекционист, вирусолог, иммунолог, онколог, онкогематолог. Лечение ЦМВИ у беременныхВыбирая тактику ведения гестации, учитывают клиническую форму ЦМВИ и срок инфицирования. Женщинам с цитомегалией, первично-манифестировавшей в период 1 триместра, рекомендовано проведение аборта. Прерывание беременности по медицинским показаниям также показано пациенткам с клинически и лабораторно подтвержденной первичной инфекцией при обнаружении до 22 недели УЗ-признаков пороков развития плода. В остальных случаях возможна пролонгация гестации. Беременным с носительством медикаментозное лечение не назначается. При отсутствии клинических и лабораторных признаков реактивации цитомегаловирусной болезни требуется коррекция образа жизни, направленная на предотвращение значительной иммуносупрессии. Больным необходимы достаточные отдых и сон, исключение чрезмерных физических и психологических нагрузок, полноценное питание, прием витаминно-минеральных комплексов, профилактика ОРВИ, осторожность при назначении препаратов, снижающих иммунитет. Беременным с активной формой инфекции проводится лечение, направленное на купирование обострения и прекращение экскреции цитомегаловируса. Сложность выбора адекватной медикаментозной терапии связана с фетотоксичностью большинства противовирусных средств. С учетом возможных показаний и противопоказаний для лечения ЦМВИ при гестации применяются:
Индукторы интерфероногенеза, иммуномодуляторы применяют крайне редко из-за возможного преждевременного прерывания гестации. В качестве немедикаментозных методов допустимо проведение эндоваскулярного лазерного облучения крови и плазмафереза. Предпочтительным методом родоразрешения являются естественные роды. Кесарево сечение выполняется при наличии абсолютных акушерских или экстрагенитальных показаний или при сочетании относительных (внутриутробном инфицировании цитомегаловирусом, хронической гипоксии плода, II-III степенях задержки его развития, первичном и вторичном бесплодии в анамнезе). Прогноз и профилактикаСвоевременное выявление латентной ЦМВИ и профилактика ее активации существенно улучшают исход беременности как для женщины, так и для плода. Прогноз неблагоприятен при генерализации первичной цитомегаловирусной инфекции. При установленном диагнозе цитомегалии показано планирование зачатия с учетом рекомендаций акушера-гинеколога, купирование активного процесса, прегравидарная иммунокоррекция с использованием пептидных иммуностимуляторов и рекомбинантных интерферонов. Противовирусная терапия женщин с манифестной ЦМВИ на 75% снижает риск реактивации инфекции в наиболее опасном по возникновению осложнений 1 триместре. Общая профилактика заражения предполагает соблюдение правил личной гигиены с частым мытьем рук, отказ от близких прямых контактов с другими людьми. www.krasotaimedicina.ru кто носитель цитомегаловируса, пути инфицирования, расшифровка анализа с ложноположительным, отрицательным или ложноотрецательным значениемТот факт, что цитомегаловирусная инфекция входит в число опасных патологий, представляющих особенную угрозу для ребенка в материнской утробе, давно известен. Тяжелая ситуация связана с тем, что вирус может стать причиной серьезных осложнений на всех этапах развития малыша, а также привести к формированию пороков, не совместимых с жизнью или даже к летальному исходу для плода. Поэтому чрезвычайно важными являются быстро принятые диагностические и терапевтические меры. Инфицирование цитомегаловирусом во время беременностиСогласно данным медицинской статистики, цитомегаловирусная инфекция представляет собой достаточно часто встречающееся заболевание, которое нередко обнаруживается у представительниц прекрасного пола. Это негативно влияет на перспективы женщин в вопросе будущего рождения здорового малыша от инфицированной матери. Значительная угроза заражения плода, а также повышенная угроза развития у плода многих аномалий и порок развития, заставляет будущих мам и врачей, совместно прилагать усилия к профилактике и возможной терапии для борьбы с цитомегаловирусом. Что такое цитомегаловирусЦитомегаловирус – возбудитель инфекционной патологии, относящийся к семейству вирусов герпеса. Вызываемое им заболевание зовется в соответствии с причиной развития – цитомегаловирусной инфекцией. Симптоматика патологии скудная, но требует максимально быстрого выявления. Так, в большинстве случаев, у будущих мам инфекция проявляется в виде периодически происходящего повышения температуры тела, в течение 1-2 месяцев или дольше. Этот признак может сопровождаться навязчивой тошнотой и повышенной сонливостью. Пути инфицирования при беременности
Если беременная была инфицирована цитомегаловирусной инфекцией, заражение малыша может произойти в материнской утробе, во время прохождения через родовые пути или во время кормления. Такая вариабельность связана с тем, что вирус сохраняется в жидких средах организма (кровь, слезы, молоко, сперма, слизистые выделения влагалищных желез, моча, слюна). Как определяется
Анализы на IgG и IgM цмв (cmv IgG IgM) положительныйКогда результат иммуноферментного анализа на IgM дает «положительный» результат, это указывает на то, что организм будущей мамы заражен и вирус находится в активной стадии. Такая ситуация обычно неблагоприятна для протекания беременности. В ситуации, если IgG присутствует в результате анализа, это дает специалистам возможность подозревать как скрытую инфекцию, так и активное развитие вируса. Пометка в бланке результатов «IgG +» указывает на то, что женщина является носителем патогена. А если этот иммуноглобулин будет в пределах границ нормы – вирус, в крови будущей мамы, отсутствует. Слабоположительный результат на инфекцию ЦМФПолучение во время иммуноферментного анализа «слабоположительного» результата, заставит специалиста обратить внимание на другие методы диагностики, чтобы подтвердить или опровергнуть инфицирование женщины. Лучше всего для этой цели подходит проведение полимеразной цепной реакции. Отрицательный результатЕсли анализ на IgM «отрицательный», вирус присутствует в теле женщины, но при этом с момент заражения прошло не меньше месяца, что значительно понижает риски на передачу патогена ребенку. Если же IgG в результатах на уровне ниже, чем минимальная граница нормы, то будущая мамочка не заражена. Как влияет инфекция на плодВо время гестации крайне важен момент инфицирования матери и ребенка, поскольку ближе к моменту его рождения уровень нарушений становится все меньше. В первом триместре
Во втором триместреДля второго триместра более характерны такие нарушения:
В третьем триместре и в роддоме
ЛечениеТерапевтические мероприятия для помощи беременной женщине с цитомегаловирусной инфекции разрабатываются гинекологом или инфекционистом, иногда эти два специалиста объединяются, если ситуация того требует. Все действия врачей нацелены на то, чтобы предупредить заражение плода и провести профилактику врожденного инфицирования. В медикаментозном лечении есть связь с тем, в каком триместре была выявлена инфекция, но радикальных различий в применяемых препаратах нет. Наибольшая разница будет в том, какую дозировку препаратов будет выбирать специалист. Борьба с симптоматикой цитомегаловирусной инфекции требует противовирусной терапии. Но она недопустима из-за большой токсичности препаратов этой группы. Врач может прибегнуть к их назначению только при тяжелом течении инфекции. 1 триместрВ течение первых трех месяцев гестации врачи останавливают внимание на назначении беременной:
2 триметр
3 триметрДля последних этапов вынашивания ребенка женщиной с цитомегаловирусной инфекцией рекомендуются:
На любом триместре через месяц после начала проведения терапевтических мероприятий назначают проведение ПЦР анализа соскоба, взятого из шейки матки, для контроля эффективности. Помимо приема лекарственных препаратов, врачи используют и не медикаментозные средства. Такие как плазмаферез. А если при обследовании плода были обнаружены тяжелые пороки развития, беременной рекомендуют прибегнуть к медицинскому прерыванию гестации. ПрофилактикаПрофилактические мероприятия, направленные на то, чтобы будущая мамочка не заразилась цитомегаловирусной инфекцией, включают:
ПрогнозПолное излечение при цитомегаловирусной инфекции невозможно, терапия направлена только на борьбу с клинической картиной. При этом прогноз для жизни будущей мамы и ее малыша, при своевременно начатой терапии – благоприятный. Цитомегаловирусная инфекция во время гестации опасна исключительно в активной форме, поскольку велика угроза заражения малыша в утробе. При этом само наличие вируса при беременности не предполагает обязательного прерывания вынашивания ребенка или проведения в дальнейшем кесарева сечения. Но ситуация требует постоянного контроля со стороны врачей. Полезное видеоbestmama.guru лечение, последствия для плода, отзывыНе все знают о существовании такой инфекции, как цитомегаловирус. И о том, что самую большую опасность он представляет для организма беременной женщины. Но чем же он опасен для ребенка, и как спастись от негативных последствий, связанных с ним? Ниже рассмотрим, что предпринимать, если анализ на вирус оказался положительным, и что это значит: цитомегаловирус при беременности? О вирусеЦитомегаловирус относится к группе герпесвирусов. Зачастую многие люди, заразившиеся им, не подозревают об этом. Он никак не проявляет себя до определенного момента, как правило, до сбоя иммунной системы. Именно этим и опасен цитомегаловирус при беременности. Ведь в этот момент у женщины снижается иммунитет. Клетки организма под воздействием инфекции увеличиваются. Проникая в них, цитомегаловирус нарушает структуру клетки, вследствие этого она наполняется жидкостью и набухает. Отсюда и название заболевания – "цитомегалия", что буквально переводится как "клетки-гиганты".  Болезнь проявляется как обычная простуда. А может, не проявляться долгое время, в таком случае человек становится носителем цимегаловируса. При беременности особо опасен в первом триместре, в этот период заражение приводит к печальным последствиям: выкидышу, гибели плода и врожденным патологиям. ОсобенностиИнкубационный период вируса составляет 30-60 дней. В это время инфекция разносится через кровь по всему организму и начинает активно размножаться. Существует несколько типов течения заболевания:
СимптомыЦитомегаловирус во время беременности по симптомам похож на обычную простуду, поэтому будущая мама и врач могут просто не обратить на это внимания. Если организм беременной сильный, то иммунитет заставит перейти инфекцию в неактивную форму. Или же могут проявиться легкие признаки ОРЗ:
Разница с ОРЗ заключается в том, что при обычной простуде симптомы проходят в течение пары недель, а при цитомегаловирусе во время беременности признаки могут присутствовать на протяжении двух месяцев. Как можно заразиться?Существует несколько способов распространения:
Инфекция и плодОпасность для плода при плацентарном распространении заключается в возможности развития врожденного заболевания и дальнейших тяжелых последствиях. В зависимости от срока, на котором произошло заражение малыша, зависит дальнейшее течение заболевания. Часто такие дети рождаются недоношенными, а последствия инфекции могут проявиться только через полгода жизни.  К основным проявлениям при врожденном цитомегаловирусе относят:
Если ребенок заразился во время родов или незадолго до них, можно не переживать из-за тяжелых осложнений, связанных с поражением органов. Но в первый месяц после рождения состояние малыша будет напоминать ОРЗ. Благодаря поступлению в организм антител через материнское молоко, малыш быстро приходит в здоровое состояние, а инфекция переходит в латентную форму. При искусственном вскармливании из-за недостатка иммунитета возможно острое течение болезни, с переходом в генерализованную форму. Если инфекция попала в организм до наступления беременностиЕсли девушка подхватила цитомегаловирус задолго до беременности, то вероятность заражения плода через плаценту невелика и составляет всего 1-2%. Инфекция может активироваться повторно только при серьезном снижении иммунитета, что бывает крайне редко. В таком случае, если результат тестирования на цитомегаловирус при беременности положительный, антитела к инфекции сразу начинают борьбу с вирусом, проникающим в клетки, так как у переболевшей однажды будущей мамы выработан иммунитет. В связи с этим, при обострениях патологии во время беременности, вероятность серьезных последствий невелика. Иммунитет матери не позволит проникнуть вирусу в организм ребенка. Обнаружили цитомегаловирус при беременности Первичное инфицирование в первые три месяца после зачатия особенно опасно. Именно в этот период у ребенка начинают развиваться важные органы. И если вирус сможет преодолеть плацентарный барьер, возможны разные варианты развития последствий для плода от цитомегаловируса при беременности:
На момент беременности женщина не успела получить иммунитетБывает такое, что у беременной нет антител к цитомегаловирусу при беременности, и она не считается носителем инфекции, в таком случае ее относят к группе риска по возможному плацентарному инфицированию малыша. В первые три месяца особенно важно соблюдать рекомендации врача, поддерживать иммунитет и регулярно проходить обследования. Ведь именно в этот период у малыша формируются все жизненно-важные органы и системы организма.  Цитомегаловирус при планировании беременностиЗа полгода до зачатия молодой паре следует пройти диагностическое обследование на наличие инфекции. Это позволит избежать проблем в будущем и вовремя провести плановое лечение. Во время подготовки к беременности лечение цитомегаловируса поможет избежать заражения будущего малыша. В соответствии с клинической картиной врач назначит терапевтический курс для обоих партнеров. И только после наступления ремиссии на протяжении 2-6 месяцев рекомендуется зачатие. Для профилактики цитомегаловируса будущей маме могут назначить препараты и процедуры для повышения иммунитета, что в любом случае положительно повлияет на будущую беременность. ДиагностикаТак как вирус не представляет особой опасности для населения, обследования на наличие его в организме проводятся по желанию. Но существуют группы людей, которых в обязательном порядке отправляют на анализы:
При планировании беременности желательно сдавать анализ всем женщинам. По врачебным отзывам, цитомегаловирус при беременности приносит намного меньше проблем, если будущая мама проведет раннюю диагностику еще до зачатия.  Клиническая картина вируса очень схожа с другими заболеваниями, поэтому выявить заболевание можно только лабораторным путем. Сужествует несколько методов диагностики:
На практике в основном используется метод ИФА, так как это исследование недорогое и технически несложное. Для его проведения нет никаких ограничений, и выполнять его можно нужное количество раз, для более точной оценки течения заболевания. Расшифровка результатов диагностикиIgM и IgG отрицательные. Такой результат говорит о том, что инфицирования цитомегаловирусом не было, и иммунитета к болезни женщина не имеет. Для того, чтобы снизить риски заболевания, назначаются профилактические меры:
В качестве профилактики назначают уколы человеческого иммуноглобулина один раз в месяц на протяжении всей беременности. IgM отрицательный, IgG положительный. Такой результат говорит о том, что женщина ранее уже переболела цитомегаловирусом, и в ее организме есть антитела. Для исключения повтора болезни необходимо следить за питанием и стараться не подхватить простуду. IgM положительный, IgG отрицательный. Это свидетельствует о первичном заражении и острой фазе течения болезни. Очень опасная ситуация для плода, в данном случае гинекологи следят за развитием ребенка, чтобы как можно раньше обнаружить отклонения. IgM положительный, IgG положительный. Это указывает на повторное заболевание, либо на первичное инфицирование в период выздоровления. В этом случае нужно узнать, когда именно заболела женщина и инфицирован ли плод. Для этого назначают еще один анализ на авидность IgG. Если авидность более 60%, можно говорить о том, что заражение произошло более 4-х месяцев назад, и риск заболевания ребенка цитомегаловирусом в первом триместре минимален. При средних и низких показателях существует большая вероятность инфицирования плода. В таком случае после изучения результатов УЗИ и анализа околоплодных вод лечащий врач будет принимать решение о дальнейших действиях.  ЛечениеЛечение цитомегаловируса при беременности заключается в устранении симптомов болезни и в дальнейшем удерживании вируса в неактивном состоянии. На данный момент не существует лекарств, полностью уничтожающих инфекцию. Решение о том, какое именно будет проведено лечение при положительном цитомегаловирусе при беременности, зависит от нескольких факторов: как давно произошло заражение, как активно развивается процесс, имеется ли иммунодефицит. Во время диагностики может выясниться, что заражение произошло до зачатия или во время первого триместра, в таком случае врачи некоторое время будут наблюдать за развитием плода и, если вдруг заметят наличие отклонений в эмбрионе, будет решаться вопрос о прерывании беременности. Это делается только в том случае, если женщина согласна. Также возможно проведение исследования околоплодных вод, для уточнения инфицирования малыша. Если заболевание протекает в острой форме или повторно активировался уже имеющийся вирус в организме, назначаются противовирусные и иммуномодулирующие препараты, а также витаминные комплексы. При наличии антител к цитомегаловирусу прописываются препараты, поддерживающие и укрепляющие иммунитет, ведь в таком случае важно, чтобы вирус оставался в неактивной фазе.  ПрофилактикаНамного проще соблюдать определенные правила для профилактики заболевания, чем долго и мучительно лечить болезнь. Для того чтобы оставаться здоровой самой и сохранить здоровье малыша, беременной женщине необходимо соблюдать:
Нередко женщины заражаются цитомегаловирусом во время беременности. Но большинство из них даже не подозревает об этом и не в состоянии сами оценить риски. В современном мире каждая женщина в любое время может провести анализ на цитомегаловирус при беременности. Положительный результат вовсе не означает приговор для мамы и младенца. И хотя этот вирус официально занесен в TORCH-группу, не стоит переживать из-за этого. Вовремя проведенное лечение поможет малышу родиться здоровым. fb.ru Чем опасен цитомегаловирус при беременности и его лечениеПри беременности женщине предстоит снижение иммунитета, из-за этого может возникнуть множество испытаний. Женщина в положении намного больше подвергается различным заболеваниям.
Все знают о том, что при беременности не желательно болеть, потому что все это может отобразиться на состоянии будущего ребеночка. Особо опасным состоянием в период вынашивания ребенка является цитомегаловирус. Данное заболевание может спровоцировать развитие у плода различных осложнений, а в некоторых случаях может вызвать смерть плода в утробе. Пути заражения цитомегаловирусомМножество людей хотя бы один раз в жизни испытывали такое неприятное заболевание, как герпес, прозванным в народе простудой. Герпес может возникать на лице, на губах, он вызывает дискомфортные ощущения, такие как жжение, зуд, и, конечно же, портит внешний вид. Вирус герпеса после попадания в человеческий организм ,остается там навсегда и проявляется только при ослабленной иммунной системе.
Если перевести название заболевания «цитомегалия», то можно узнать, что это значит «гигантская клетка». Что происходит с организмом после того, как в него попадает цитомегаловирус? Под воздействием цитомегаловируса здоровые клетки начинают активно увеличиваться в размерах. Далее в них попадают микроорганизмы и разрушают их структуру. Клетки разбухают, в них находится много жидкости. Пути заражения цитомегаловирусной инфекцией при беременности
В организм малыша этот вирус может передаться еще в утробе матери, если она больна, при родах или в процессе грудного вскармливания вместе с молоком.
Как проявляется цитомегалияВирус может абсолютно никак не проявлять себя, но так происходит лишь в том случае, если человек имеет очень сильный иммунитет. В таком случае цитомегаловирус находится в организме, как скрытая инфекция. Только тогда, когда иммунитет ослабевает, вирус начинает себя проявлять.
Достаточно редко, но все же бывают случаи, когда у человека с сильным иммунитетом цитомегаловирус проявляться мононуклеозоподобным синдромом. Возникает сильная головная боль, изнеможение, апатия, повышенная температура. Чтобы эти симптомы начали проявляться вирусу нужно 25-60 суток со дня его попадания в организм. Мононуклеозный синдром может проявлять себя 3-5 недель.
Если иммунитет ослаблен очень сильно, то цитомегаловирус может сопровождаться некоторыми осложнениями. Могут возникать такие болезни, как энцефалит, плеврит, артрит, миокардит, пневмония. В особо тяжелых случаях могут быть расстройства в работе вегетативно сосудистой системы, могут поражаться внутренние органы.
Очень редко встречаются генерализированные формы заболевания. В таком случае цитомегаловирус поражает весь организм. В таких случаях возникают такие проявления:
Обратите внимание, что цитомегаловирусная инфекция практически всегда имеет такие же симптомы, как ОРВИ. Все перечисленные выше симптомы могут возникать в очень редких случаях при очень слабой иммунной системе. Чем опасен цитомегаловирус во время беременностиЗаражение цитомегаловирусом очень опасно в первых три месяца беременности. В этот период вирус может поражать плод, проникая к нему сквозь плаценту. После заражения эмбрион может погибнуть.
При инфицировании на более поздних этапах беременности, может произойти следующее – прерываться беременность не будет, но инфекция может повлиять на работу всех внутренних органов малыша. У ребенка могут возникнуть такие заболевания, как паховая грыжа, желтуха, порок сердца, гепатит, водянка головного мозга, микроцефалий.
Проведение анализа на цитомегаловирус во время беременностиЧеловек самостоятельно не может узнать о том, что он является носителем вируса (если вирус в неактивной форме). Если форма активная, то ее можно перепутать с другими болезнями. Для выявления вируса нужно сдать анализ крови на цитомегаловирус.
Диагностику цитомегаловируса проводят с помощью следующих методов:
При проведении полимеразной цепной реакции определяют дезоксирибонуклеиновую кислоты, именно она и есть носитель наследственной информации данного вируса и живет в нем. Проводят соскобы, забор мочи, крови, мокроты, слюны.
Иммуноглобулины являются белками, которые кровяные клетки вырабатываю. Связываясь с возбудителями, они попадают в организм человека и формируют целый комплекс.
Иммуноглобулины М появляются со дня заражения через пять-шесть недель. Когда возникает иммунный ответ, уровень иммуноглобулинов М понижается, а иммуноглобулинов G повышается. Варианты анализа:
IgM не во всех случаях можно обнаружить. Доктора все же отталкиваются от показателей уровня IgG. Нормальные показатели IgG могут отличаться у каждой женщины. Анализы лучше всего сдавать до беременности. Как лечить при беременности цитомегаловирус?Средств, которые могли бы полностью избавить человека от цитомегаловируса, просто не существует. К сожалению ни один лекарственный препарат не может полностью убить в организме человека этот вирус. Лечение цитомегловирусной инфекции заключается в том, чтобы удерживать его в пассивном состоянии и в устранении симптомов.
Если женщина беременна и в ее организме был обнаружен этот вирус, то ей назначаются иммуномодулирующие препараты, витамины, укрепляющие иммунитет препараты. Делают это в том случае, если инфекционный процесс никак себя не проявляет и протекает скрытно. Иммуноукрепляющие препараты следует употреблять с целью профилактики данного заболевания.
Если заболевание имеет активную форму, то, конечно же, кроме витаминов, травяных чаев и иммуномодулирующих средств назначаются антивирусные препараты. Самое главное задание в лечении цитомегаловируса при вынашивании малыша – это сделать все возможное, чтобы не возникли осложнения. Проведя такое лечение, женщина сможет выносить ребеночка и родить его без возникновения каких-либо осложнений.
Параллельно с цитомегаловирусом могут возникнуть прочие заболевания, такие как пневмония, ОРВИ. Чтобы успешно излечить цтомегаловирус необходимо для начала полностью вылечит возникшие параллельно заболевание. Применяя лекарства против возникших заболеваний вместе с иммуномодулирующими и противовирусными средствами можно вылечиться и довести вирус в неактивную форму. В таком случае его деятельность будет контролировать иммунная система.
Профилактика цитомегаловирусаНе у всех людей присутствует данный вирус. Если у женщины нет цитомегаловирусной инфекции, и она ждет ребенка или же планирует его появление, то ей нужно очень тщательно соблюдать меры профилактики. То же самое касается и тех, у кого вирус находится в пассивном состоянии.
Самое главное – женщины, которые не хотят при беременности быть зараженными цитомегаловирусом должны избегать случайных половых связей. Интимные отношения должны быть защищенными. Используя презерватив, можно защитить себя и от цитомегаловируса, и от прочих болезней, которые могу передаваться половым путем.
Важно заниматься укреплением своей иммунной системы. Нужно стараться каждый день делать физические упражнения, позволенные беременным женщинам, проводить закаливающие процедуры, гулять на свежем воздухе. Если иммунитет будет крепким, то цитомегаловирусная инфекция не окажется в острой форме, а будет «спать».
Очень важно, чтобы питание было сбалансированным. Большинство людей имеют свои любимые блюда и не следят за своим рационом. Следует составлять сове меню так, чтобы в нем были продукты, в которых есть витамины и необходимые минералы. Из-за дефицита иммунная система может ослабеть, и могут возникнуть различные заболевания. Чтобы цитомегаловирусная инфекция при беременности не застала врасплох, нужно планировать зачатие заранее. Для выявления в крови цитомегаловируса нужно сдать анализы. Обследоваться нужно как женщине, так и мужчине. nebolet.com |


 ытовой. Риск заражения цитомегаловирусом при беременности через бытовые предметы минимален. На предметах личной гигиены вирус живет несколько часов, для инфицирования возбудитель должен быть активным.
ытовой. Риск заражения цитомегаловирусом при беременности через бытовые предметы минимален. На предметах личной гигиены вирус живет несколько часов, для инфицирования возбудитель должен быть активным. Основные способы определения ЦМВ:
Основные способы определения ЦМВ: Симптомы инфицирования цитомегаловирусом могут напоминать мононуклеоз или респираторную инфекцию. Чаще развитие ЦМВ ассоциируется у беременных с простудным заболеванием, поэтому они долго не обращаются к врачу и стремятся самостоятельно вылечить нарушение. При наличии хорошего иммунитета симптомы вируса пропадут, в обратном случае появятся следующие проявления:
Симптомы инфицирования цитомегаловирусом могут напоминать мононуклеоз или респираторную инфекцию. Чаще развитие ЦМВ ассоциируется у беременных с простудным заболеванием, поэтому они долго не обращаются к врачу и стремятся самостоятельно вылечить нарушение. При наличии хорошего иммунитета симптомы вируса пропадут, в обратном случае появятся следующие проявления: неестественный цвет кожи, появление темных пятен из-за повреждения кровеносных капилляров;
неестественный цвет кожи, появление темных пятен из-за повреждения кровеносных капилляров;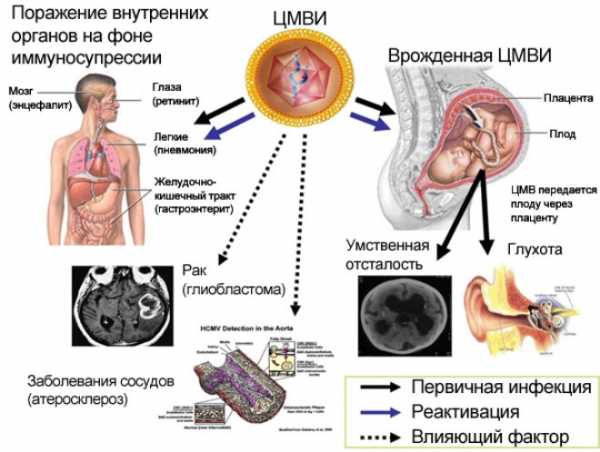 В период беременности, будущая мама может быть инфицирована цитомегаловирусной инфекцией одним из 3 путей:
В период беременности, будущая мама может быть инфицирована цитомегаловирусной инфекцией одним из 3 путей: Самым эффективным вариантом, для выявления цитомегаловирусной инфекции – проведение иммуноферментного анализа иммуноглобулинов M и G.
Самым эффективным вариантом, для выявления цитомегаловирусной инфекции – проведение иммуноферментного анализа иммуноглобулинов M и G. На первом этапе гестации вариабельность осложнений больше всего:
На первом этапе гестации вариабельность осложнений больше всего: В финале вынашивания малыша риск осложнений значительно снижается. Наиболее частая проблема – умственное и физическое отставание в развитии малыша.
В финале вынашивания малыша риск осложнений значительно снижается. Наиболее частая проблема – умственное и физическое отставание в развитии малыша.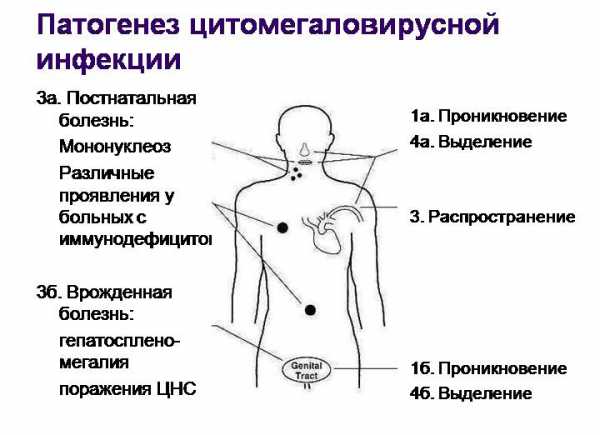 Во втором триметре используются:
Во втором триметре используются: