|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
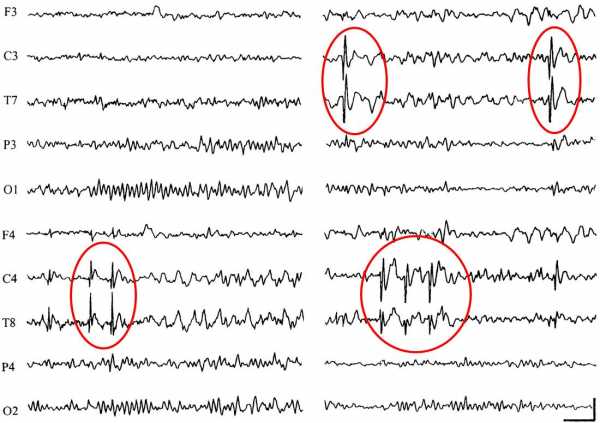
Эпилептиформная активность на ээг что этоАномальная активность мозга – еще не эпилепсияВажно понимать, что эпилептиформная активность далеко не всегда проявляется у людей с эпилепсией. Равно как и далеко не всегда она регистрируется у тех, кто имеет этот диагноз. Частота ее обнаружения в последнем случае при рутинном (то есть, не связанном с приступами) обследовании составляет 29-55%. Подтвердить эпилепсию можно, проведя несколько повторных ЭЭГ на фоне целенаправленного лишения сна (депривации сна) – в этом случае эпилептиформная активность у больных эпилепсией будет проявляться в 80% случаев. Запись ЭЭГ во сне позволяет выявить эпилептиформные изменения с частотой 85-90%. Наконец, во время приступа аналогичная картина на энцефалограмме наблюдается в 95% случаев. Отметим, что в редких ситуациях, когда аномальная активность нейронов развивается в глубине коры, электрические импульсы могут не отражаться на поверхности мозга и даже на фоне протекающего эпилептического приступа никак не регистрироваться. Аномальная активность мозга без эпилепсии У людей, у которых нет эпилепсии, как было сказано выше, тоже может обнаруживаться эпилептиформная активность. Нередко это происходит в ситуациях все того же рутинного обследования. Например, многие профессии требуют оформления медицинской книжки, причем в перечень врачей, которых необходимо пройти, входит невролог, а в список анализов и обследований – энцефалограмма. Эксперты клиник, занимающихся оформлением такого рода документов сообщают, что случаи выявления эпилептиформной активности при проведении энцефалографии у человека, который на самом деле здоров, случаются не так уж и редко. Откуда берется аномальная активность нейронов головного мозга, если у человека нет эпилепсии? Ну, например, некоторые люди имеют генетическую предрасположенность к эпилептиформной активности нейронов мозга, но при этом не восприимчивы к ней в формате развития судорожного эпилептического припадка. Так, эпилептиформная активность была выявлена в 0,5% случаев среди молодых людей 17-25 лет – студентов учебных заведений ВВС Великобритании. Причем в 58% случаев аномальная активность мозга наблюдалась только как результат ритмической фотостимуляции – так называется процедура воздействия на пациента при помощи световых вспышек, мигающих в определенном ритме. Эпилептиформную активность при записи ЭЭГ во сне можно обнаружить также у 2% взрослых людей, не страдающих от эпилепсии. Намного чаще эпилептиформная активность обнаруживается у детей, у которых нет эпилепсии. Так, у 2-5% детей в возрасте 6-13 лет можно обнаружить на ЭЭГ эпилептиформные изменения. И только у 3,5-8% из них впоследствии развивается эпилепсия. Еще чаще (в 10-30% случаев) эпилептиформная активность встречается у людей после инсульта, при опухолях мозга и черепно-мозговых травмах, при различных врожденных пороках мозга. И лишь у 14% таких пациентов в будущем развивается эпилепсия. Отдельные разновидности эпилептиформной активности можно также найти на ЭЭГ у людей с метаболическими энцефалопатиями (гипокальциемия, тиреотоксикоз, уремическая и энцефалопатия Хашимото и др.) и у пациентов с хронической почечной недостаточностью. Наконец, эпилептиформную активность могут вызывать некоторые лекарства, особенно в высоких дозировках: литий, хлорпромазин и клозапин. Аналогичный результат дает отмена ранее принимаемых барбитуратов. Выводы Обнаружив в результатах ЭЭГ фразу «признаки эпилептиформной активности», не стоит впадать в панику. Дополнительное обследование у невролога поможет разобраться в причинах этого состояния. Использованы фотоматериалы Shutterstock medaboutme.ru Доброкачественные эпилептиформные разряды на ЭЭГ » Медвестник– Игорь Станиславович, как бы вы могли охарактеризовать этот ЭЭГ-паттерн? – Это так называемый пятиточечный диполь, у которого высокоамплитудные негативные пик и волна сочетаются с менее амплитудными позитивными. По своему рисунку он очень напоминает комплекс QRSТ кардиограммы. Паттерн очень функциональный, поэтому обладает рядом особенностей:
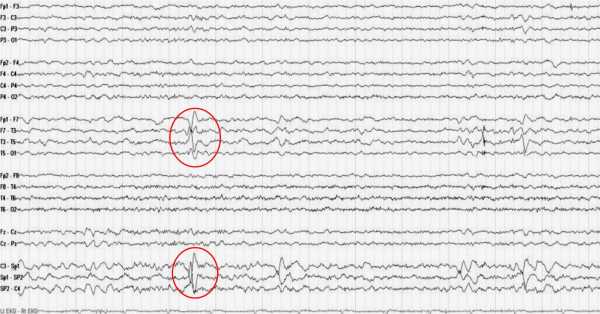
– Какие неврологические нарушения и пограничные состояния ассоциируются с доброкачественными эпилептиформными разрядами? – С эпилептиформными разрядами ассоциируются и сопрягаются ряд эпилепсий, которые называются «саморазрешающимися фокальными эпилепсиями». Прежде всего это роландическая эпилепсия, которая называется «фокальная эпилепсия детства с центрально-темпоральными спайками», то есть обращается внимание, что при ней должны выявляться ДЭРД (доброкачественные эпилептиформные разряды детства). Это наиболее частое состояние, одна из самых доброкачественных форм эпилепсии, которое также спонтанно проходит вместе с ДЭРД после пубертатного периода. Вторая, более ранняя фокальная эпилепсия – это синдром Панайотопулоса или «эпилепсия с затылочными разрядами». Она также носит доброкачественный характер. Так же с ДЭРД ассоциирован ряд более тяжелых состояний – эпилептических энцефалопатий, с более тяжелым течением и тоже генетически детерминированных. К ним относятся: атипичная роландическая эпилепсия, синдром псевдо-Леннокса, приобретенная эпилептическая афазия, синдром Ландау-Клеффнера и эпилепсия с электрическим статусом фазы медленного сна. Помимо этого, ДЭРД регистрируются при ряде дизонтогенетических состояний, не имеющих к эпилепсии особого отношения: это тики, синдром дефицита внимания с гипереактивностью, энурез. Дополнительно они могут выявляться при ряде приобретенных, органических патологий, например, таких как опухоли головного мозга, гидроцефалия, детский центральный паралич, фокальная эпилепсия с органическим повреждением головного мозга и ДЭРД. Нужно отметить, что ДЭРД коморбидны с аутизмом и по данным различных исследований могут выявляться от 30 до 60% случаев. В 1,5% случаев они регистрируются у абсолютно здоровых детей, не имеющих никакой неврологической симптоматики. Между тем, существует теория нарушения функционального созревания головного мозга. Согласно ей, когда происходит генетически детерминированный сбой, регистрируются ДЭРД. В зависимости от того, где и как они выявлены и как расположены, какая генетическая программа заложена, с такими нозологическими формами они и будут сочетаться. Например, если заложена эпилептическая программа, это будет определенная форма эпилепсии. Если эпилептической программы нет, и защитный противосудорожный барьер работает у человека хорошо, то они могут быть коморбидны с любым другим генетически детерминированным заболеванием головного мозга: синдром дефицита внимания, гиперреактивность, тики. Это достаточно неспецифический паттерн. – Требуется ли коррекция подобных состояний? – Когда речь заходит о подходах к лечению, однозначной точки зрения нет. Мое мнение заключается в том, что лечить нужно именно эпилепсию, саму болезнь, пациента. Назначать терапию при наличии эпилептиформных изменений на ЭЭГ надо только в том случае, если врач абсолютно уверен, что они вызывают какие-либо патологические состояния у ребенка. Если говорить об эпилептической энцефалопатии, то она должна четко соответствовать трем критериям:
Эти условия являются показанием для назначения терапии. В некоторых случаях, на мой взгляд, она не требуется. При наличии эпилептических приступов, терапия практически всегда обязательна. Однако и здесь есть исключения, например, при роландической эпилепсии существуют определенные условия, при которых терапию можно не назначать. Это связано с ее полной саморазрешаемостью. Если говорить о лечении, то при эпилептической энцефалопатии, согласно международным стандартам, с высокой степенью доказательности препаратами выбора являются: вальпроаты, бензодиазепины, этосуксимид в сочетании с вальпроатами, АКТГ и глюкокортикоиды, а также кетогенная диета, некоторые виды хирургического лечения. Препараты вальпроевой кислоты считаются базовыми в терапии доброкачественных фокальных эпилепсий, наиболее удачной в детском возрасте является форма препарата в виде микрогранул (хроносфера), что позволяет повысить комплаентность лечения. Терапия в детском возрасте рассчитывается на вес ребенка, применяется длительно, в некоторых случаях пожизненно. Терапия вальпроатами может контролироваться уровнем концентрации препарат в плазме крови. Критериями ее эффективности являются отсутствие приступов, подавление эпилептиформной активности на ЭЭГ и улучшение когнитивных функций. Прекращение терапии возможно после не менее трех лет клинико-электроэнцефалографической ремиссии. medvestnik.ru Электроэнцефалография. Обследования ЭЭГ (ВидеоЭЭГ) при эпилепсии.Электроэнцефалография (ЭЭГ) и Видео - электроэнцефалография (Видео-ЭЭГ).
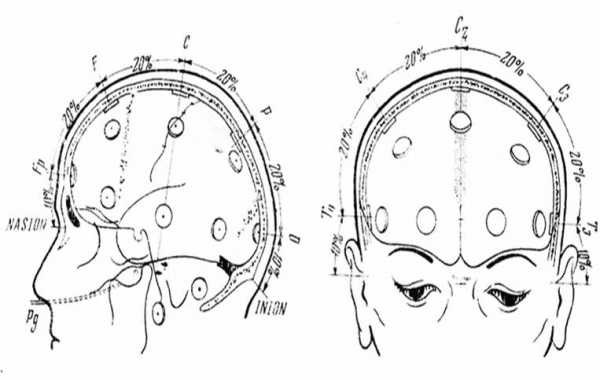
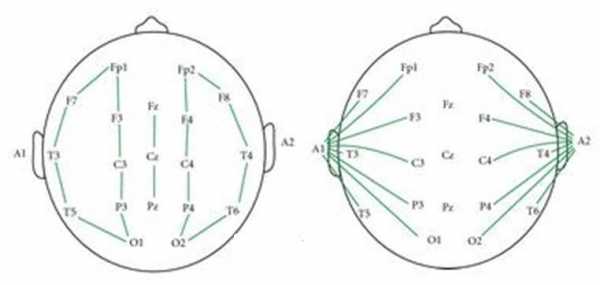
Являются основным видом диагностики эпилепсии и позволяют отличать эпилепсию от других заболеваний, не сопровождающихся формированием патологического разряда на коре головного мозга. ЭЭГ должна проводиться всем пациентам с подозрением на эпилепсию. Метод является обязательным критерием в установлении диагноза эпилепсия. ЭЭГ основана на определении разности электрических потенциалов, генерируемых нейронами, и позволяет регистрировать патологические разряды и волны на коре головного мозга во время приступа и в межприступном периоде. Запись ЭЭГ осуществляется путем наложения электродов над головным мозгом. Наиболее часто пользуются схемой наложения электродов является «10%-20%».
Определение зоны начала приступа (фокальное или генерализованный), его распространение по коре головного мозга, дают возможность докторам выбрать оптимальную тактику лечения. Анализ биоэлектрической активности мозга проводится с использованием специальных монтажей: биполярные и монополярные.
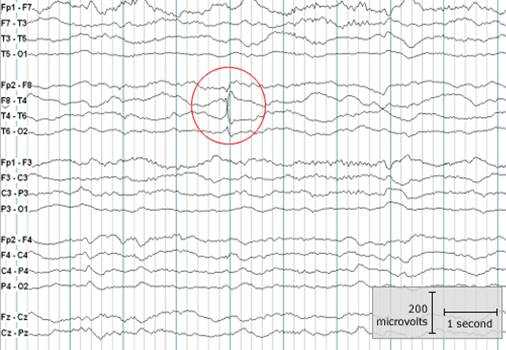
Оценка основного ритма ЭЭГ проводится в соответствии с возрастом пациента, с его функциональным состоянием и условиями записи. Выделяют нормальные ритмы биоэлектрической активности мозга: - Альфа ритм. Ритм частотой 8-13 Гц средней амплитуды 50 мкВ (15-100 мкВ), максимально выражен в задних (затылочных) отведениях при закрытых глазах. В норме отмечается снижение альфа ритма на ЭЭГ при открывании глаз, беспокойстве, при активной умственной деятельности, а также во время сна. Имеется прямая взаимосвязь между снижением основной активности фоновой записи и снижением интеллекта, особенно у пациентов страдающих эпилепсией. Признаками патологии является распространение пароксизмальных вспышек альфа ритма частотой 9-12 Гц на передние отделы и слабое уменьшение этих вспышек при открывании глаз. Одностороннее исчезновение альфа ритма было впервые описано Банко (эффект Банко), может наблюдаться при опухолях затылочных долей или иных патологических изменениях, в том числе фокальных корковых дисплазиях и порэнцефалических кистах. - Бета ритм. Ритм частотой более 13 Гц (типичная частота в норме 18-25 Гц), средней амплитуды 10 мкВ и имеет максимальную выраженность в лобно-центральных отведениях. Бета ритм усиливается в период сонливости, при засыпании (I стадия сна) и иногда при пробуждении. В период глубокого сна (III, IV стадии фазы медленного сна) амплитуда и выраженность бета ритма существенно снижается. Региональное усиление активности может наблюдаться во время фокального (очагового) эпилептического приступа. Усиление активности бета ритма отмечается при приеме психоактивных препаратов (барбитураты, бензодиазепины, антидепрессанты, снотворные, седативные). Региональное снижение бета ритма одновременно со снижением альфа ритма может быть свидетельством структурного повреждения или дефекта коры головного мозга. - Мю ритм (синонимы: Роландический, аркообразный). Ритм аркообразной формы, частоты и амплитуды альфа ритма (8-10 Гц, 15-100 мкВ). Регистрируется в центральных отделах, не изменяется при открывании и закрывании глаз, но исчезает при выполнении движений в контралатеральных конечностях. Одностороннее исчезновение может свидетельствовать о структурном дефекте соответствующих отделов коры головного мозга. - Тета ритм. Ритм частотой 4-7 Гц, по амплитуде обычно превышающий основную активность фоновой записи. Максимальная выраженность этого ритма встречается у детей 4-6 лет. Существует множество патологических состояний сопровождающихся развитием продолженной и кратковременной тета активности, большинство из которых требует проведения нейровизуализации. - Дельта ритм. Ритм частотой 0,5-3 Гц, обычно высокой амплитуды. Наиболее характерен для сна и при гипервентиляции. Наличие генерализованной дельта активности у подростков и взрослых в состоянии бодрствования - признак патологии. Выявляется у пациентов с наличием энцефалопатий неспецифической этиологии и состояний, сопровождающихся изменениями уровне сознания (кома). Региональная дельта активность является признаком серьезного структурного поражения головного мозга (опухоль, инсульт, тяжелый ушиб, абсцесс). Наиболее типичными патологическими изменениями на ЭЭГ (эпилептиформная активность) выявляемыми у пациентов с эпилепсией являются: - пики, «спайки» («spike») - эпилептиформный феномен, отличный от основной активности и имеющий пикообразную форму. Период пика составляет от 40 до 80 мсек. «Спайки» могут наблюдаться при различных формах эпилепсии. Одиночные пики встречаются редко, обычно они предшествуют появлению волн. Сами пики отражают процессы возбуждения нейронов, а медленные волны – процессы торможения.
- острые волны («Sharp-waves») – данный феномен также как и «спайки» имеет пикообразную форму, но период его более длительный, составляет 80-200 мсек. Острые волны могут встречаться изолированно (особенной при фокальных формах эпилепсии) или предшествовать медленной волне. Феномен является высоко специфичным в отношении эпилепсии.
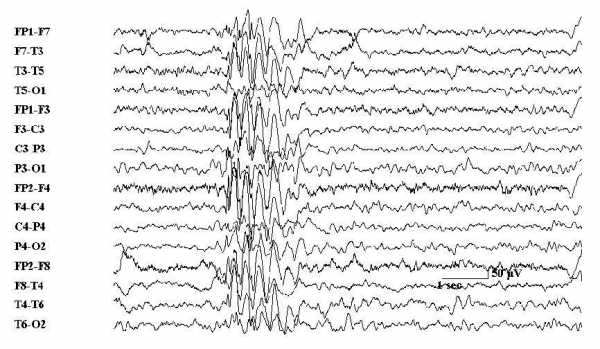
- комплексы «спайк-волна» (синоним «пик - медленная волна») – паттерн состоящий из пика и следующей за ним медленной волной. Как правило, данная активность имеет генерализованный характер и является специфичной для идиопатических генерализованных форм эпилепсии. Однако, может встречаться и при фокальной эпилепсии в виде локальных единичных комплексов.
- множественные пики, полипики, «полиспайки» - группа следующих друг за другом 3-х и более пиков частотой от 10 Гц и выше. Генерализованные полипики могут являются специфическим паттерном для миоклонических форм эпилепсии (таких ка юношеская миоклоническая эпилепсия и т.д.).
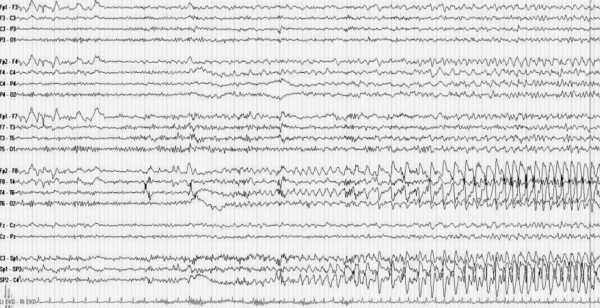
Провоцирующие пробы. Обычная запись ЭЭГ ведется в состоянии пассивного бодрствования пациента. Для оценки нарушений ЭЭГ применяются провоцирующие пробы. 1 Открывание-закрывание глаз. Служит для оценки контакта с пациентом, исключения нарушения сознания. Проба позволяет оценить изменение активности альфа ритма и других видов активности на открывание глаз. В норме при открывании глаз блокируется альфа ритм, нормальная и условно нормальная медленно волновая (тета и дельта ритм) патологическая активность. 2. Гипервентиляция. Проба проводится у детей старше 3 лет, продолжительность до 3 мин у детей, до 5 мин у взрослых. Проведение пробы используется для выявления генерализованной пик-волновой активности и иногда визуализации самого приступа. Реже отмечается развитие регионарной эпилептиформной активности. 3. Ритмическая фотостимуляция. Проба используется для выявления патологической активности при фотосенситивных формах эпилепсий. Методика проведения: перед пациентом с закрытыми глазами, а расстоянии 30 см устанавливается лампа стробоскопа. Необходимо использование широкого спектра частот, начиная от 1 вспышки в секунду и заканчивая 50/сек. Наиболее эффективна в выявлении эпилептиформной активности стандартная ритмическая фотостимуляция с частотой 16 Гц. Фотопароксизмальный ответ, развивающийся при этой пробе, является проявлением эпилептиформной активности, при нем на ЭЭГ регистрируются разряды генерализованной быстрой (4 Гц и выше) полипик-волновой активности, и иногда возникновение миоклонических пароксизмов в виде сокращения мышц лица, плечевого пояса и рук, синхронно со вспышками света. 4. Фоностимуляция (стимуляция звуковыми волнами определенной высоты и интенсивности, обычно 20 Гц – 16 кГц). Проба имеет ограниченное применение и эффективна для провокации активности при некоторых формах аудиогенной эпилепсии. 5. Депривация сна. Суть пробы заключается в уменьшении продолжительности сна по сравнению с физиологической. При этом ЭЭГ исследование предпочтительнее выполнять в утренние часы, вскоре после пробуждения. Проведение пробы с депривацией сна наиболее эффективно для выявления эпилептиформной активности при идиопатических генерализованных формах эпилепсии. 6. Стимуляция умственной активности. Проба заключается в решении пациентом во время записи ЭЭГ различных умственных задач (чаще всего решение арифметических действий). Возможно проведение данной пробы одновременно с гипервентиляцией. В целом, проба наиболее эффективна при идиопатической генерализованной эпилепсии. 7. Стимуляция мануальной активности. Данная проба заключается в выполнении во время ЭЭГ исследования заданий связанных с использованием моторной функции кисти (письмо, рисование и т.д.). Во время этой пробы возможно появление пик-волновой активности при некоторых формах рефлекторной эпилепсии. Однако однократная запись ЭЭГ в течение короткого периода времени, особенно вне приступа, не всегда позволяет выявить патологические изменения. В этом случае пациентам проводится многосуточный Видео-ЭЭГ мониторинг с записью не менее 2-3 типичных для данного пациента приступов. Использование данного метода существенно повышает диагностическую ценность электро-физиологического исследования мозга, позволяет определять зону начала приступа и его распространение при фокальных формах эпилепсии.
proepilepsy.ru расшифровка результатов. Признаки эпилепсии на ЭЭГЭпилепсия − это распространенный недуг, затрагивающий нервную систему организма. Проявляется патология в виде припадков. Приступы выражаются в нарушении сознания, сенсорных и моторных функций, поведения и эмоций. Клиника проявляется в виде генерализованных судорожных приступов. Эпилепсия поддается лечению, но главное - поставить точный диагноз. Все дело в том, что единичного припадка недостаточно для выявления болезни, поэтому потребуется провести тщательное обследование. ЭЭГ при эпилепсии − это один из результативных методов диагностики, помогающий выявить болезнь быстро и начать лечение. Что такое ЭЭГ: суть методаЭЭГ или электроэнцефалограмма − это результативный метод проведения диагностики у пациентов с признаками эпилепсии и других различных повреждений головного мозга. Часто этот метод назначают пациентам, которым он совершенно не нужен. Суть методики заключается в том, что регистрирует электрические сигналы, подающиеся нейронами − нервными клетками головного мозга. На самом деле многие патологии проявляются выраженными нарушениями электрической активности мозга. Чаще всего это эпилепсия, во время которой группа нейронов проявляет серьезную активность, и обнаруживаются структурные изменения мозга: опухоли, кисты, последствия инсульта и кровоизлияний. 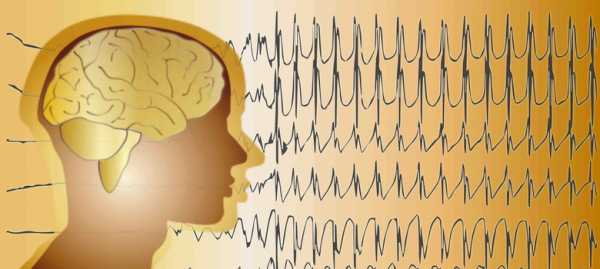 Эта методика считается максимально точной, и все потому, что может полностью показать всю клиническую картину заболевания:
Согласно МКБ-10, эпилепсии присвоен код G40, подробное описание ЭЭГ при этой патологии позволяет отследить, какие изменения произошли в мозге, особенно если это исследование проводилось не в первый раз. Таким образом, у доктора есть возможность мониторить деятельность мозга во время лечения и корректировать его в любое время. Практически всегда после диагностики врач может точно определить, где именно локализуется очаг возбуждения. Когда нужно проводить ЭЭГ?Этот метод диагностики применяется при различных речевых, психических и неврологических расстройствах. В качестве профилактики ЭЭГ могут назначать людям, которые сдают экзамен на получение водительских прав, а также для получения разрешения на хранение и ношение оружия. Положительные результаты могут исключить наличие шизофрении и других отклонений в психике. ЭЭГ показывает эпилепсию, а также дает и другие данные, поэтому в лечебных целях эту методику применяют:

ЭЭГ головного мозга позволяет выявить не только нарушения в работе тканей мозга, но также тяжесть и глубину их поражения, местоположение очага болезни. В некоторых случаях может рекомендоваться проведение регулярного мониторинга, другими словами, несколько исследований через небольшие промежутки времени, которые помогут не только выявить признаки эпилепсии на ЭЭГ, но и определиться с дальнейшим лечением, которое может быть подкорректировано. При изучении процессов активности нервной системы можно предупредить очередной приступ. Для пациентов в коме или находящимся под длительным общим наркозом этот вид диагностики является обязательным, ведь он поможет определить работоспособность и жизнедеятельность тканей мозга. Ценность исследованияКод эпилепсии по МКБ-10 G40, ЭЭГ при этом заболевании помогает выявить и зафиксировать очаги активности нейронов. Основными аспектами применения данной методики являются:
Главная ценность диагностики в том, что все патологические изменения можно обнаружить и между припадками. Если аномалии присутствуют, то аппаратура регистрирует пики и волны, а также специфичные для ее определения графоэлементы. Поэтому как только на ЭЭГ появляются вспышки активности, пики и волны, то это уже говорит о наличии патологического состояния, но вот для точной постановки диагноза этого недостаточно. Подобные изменения часто наблюдаются и при злокачественном новообразовании, после перенесенного инсульта, расстройстве сна, энцефалопатии. Именно поэтому дополнительно проводят и другие исследования. У каждой формы болезни есть свои характерные волны. При роландической их большая концентрация наблюдается в центрально-височных долях, при ночной - в лобной части. Как подготовиться к ЭЭГ?После 12 часов ночи перед проведением диагностики пациент должен избегать употребления напитков, содержащих кофеин. Волосы должны быть вымыты и высушены, при этом нельзя на них наносить масла, лосьоны и аэрозоли. Других требований нет, а вот ребенка нужно подготовить более тщательно, чтобы получить верные результаты. Эпилептический приступ у ребенка может начаться в любую минуту и не всегда родители бывают к нему готовы. Поэтому, если были замечены хоть малейшие отклонения, нужно обратиться за помощью и пройти обследование. ЭЭГ поможет поставить точный диагноз, но к исследованию следует подготовиться:
Отменить прием лекарств, если же ребенок получает их на постоянной основе, то об этом предупреждают доктора. Детям школьного и дошкольного возраста необходимо объяснить, что им будут делать, только правильный психологический настрой поможет избежать излишней эмоциональности. Ребенок может взять с собой игрушки, но не электронные.  С головы удалить все посторонние предметы, такие как резинки и заколки, волосы должны быть распущены. Если ЭЭГ при эпилепсии делается не в первый раз, то обязательно взять с собой предыдущую расшифровку. Если ребенок болен, то диагностику не проводят, ожидают его полного выздоровления. Особенности проведения диагностикиЭЭГ головного мозга − это безболезненная процедура, которая не нанесет вреда ни взрослому, ни ребенку. Во время диагностики пациент удобно располагается в кресле, на голову ему устанавливают электроды, но изначально берутся замеры в трех позициях: обхват головы, расстояние между переносицей и до выступа затылочной кости, от одного уха и до другого через темечко. Только после этого можно точно определить, где крепить электроды. Место крепления обезжиривается спиртом, после наносится гель и устанавливается датчик. В некоторых случаях могут применяться специальные шлемы или шапочки. Как выглядит ЭЭГ при эпилепсии? Да по-разному, даже у здорового человека иногда можно обнаружить волны и пики активности, что в основном обусловлено его индивидуальными особенностями. У детей, которые страдают неврозами и психопатией, а также тех, у кого агрессивный характер, исследование выявляет активность, при этом клинических признаков нет. Но у большинства маленьких пациентов с такими данными через время диагностируют эпилепсию. При обширных припадках активность наблюдается во всех областях, а когда это очаговая форма, то только в определенных зонах. Не всегда можно обнаружить признаки болезни у людей, злоупотребляющих алкоголем. Вызвать активность у таких пациентов может: движение глаз, глотание, дотрагивание до датчиков, сокращение мышц головы, стук сердца, пульсация сосудов.  Возраст пациента, прием таблеток от эпилепсии или других болезней, время последнего припадка, нарушение зрения, неправильная форма черепа − это все может отразиться на результатах ЭЭГ. Поэтому исследование проводят с учетом всех сопутствующих факторов. Сколько времени проводится исследование?Обычное обследование − это рутинная ЭЭГ или диагностика пароксизмального состояния. Продолжительность исследования зависит от того, какой участок проверяется и какие применяются функциональные пробы. В среднем на процедуру уходит около получаса. За это время специалист успевает:
Если полученных данных будет недостаточно, то дополнительно к ЭЭГ при эпилепсии специалист может использовать более глубокое и результативное обследование:
Длительность этих методик может занимать времени от 20 минут и до 15 часов. Ритмы ЭЭГВо время проведения ЭГГ аппарат выявляет четыре основных вида ритмов:
Как меняются показатели ЭЭГ с возрастом?У младенцев в первые месяцы после рождения при расшифровке анализа преобладают медленные дельта- и тета-волны. Но ближе к первому году альфа-волны становятся более активными и к 9 годам преобладающими. Полностью картина ЭЭГ, которая характерна взрослому человеку, формируется к 16 годам и сохраняется в стабильном состоянии до 50 лет. По мере старения организма альфа-волны уже не так доминируют, как ранее, и к 60 годам в норме ЭЭГ как у детского организма. Расшифровка анализаПеред тем как ответить на вопрос, что делать при эпилепсии, нужно точно расшифровать данные ЭЭГ. Данные исследования отображаются на мониторе или на бумаге в виде графических кривых, которые сможет расшифровать только опытный специалист. Анализ и заключение ЭЭГ при эпилепсии выдает врач нейрофизиолог, который при расшифровке берет во внимание возраст пациента, его жалобы, клиническую картину нарушений в организме и многие другие факторы, например наследственность. Основные моменты расшифровки:
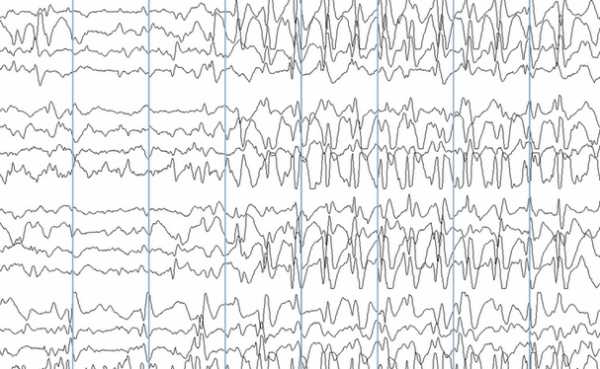
Какие наблюдаются изменения на ЭЭГ при эпилепсии?Во время эпилептического приступа регистрация ЭЭГ позволяет зафиксировать высокоамплитудную активность в виде пик и острых волн. Вне приступа судорожная активность в мозге может никак не проявляться, поэтому, чтобы спровоцировать эпилептическую активность, используют различные пробы. Часто у пациентов наблюдается пароксизмальная активность в виде высоковольтных тета- и дельта-волн. Для длительной регистрации ЭЭГ разрешается использовать видеомониторинг, когда исследование проводится на протяжении длительного времени, в некоторых случаях до 8 часов, впоследствии специалист проводит расшифровку. ЭЭГ позволяет не только определить местоположение очага болезни, но и распознать ее разновидность. Если все же диагноз подтвердится и на графике можно заметить яркие и ни с чем не схожие изменения, то описание ЭЭГ при эпилепсии будет содержать следующую информацию:
 Если есть подозрение, что это действительно эпилепсия, то на контрольном исследовании тесты проводят в щадящем режиме, и все потому, что нагрузка может вызвать у пациента очередной эпилептический приступ. Когда диагноз точно установлен, многие задаются вопросом о том, что делать при эпилепсии, как помочь такому пациенту. Какие диагнозы еще выявляет ЭЭГ?После прохождения обследования неврологи часто диагностируют у детей и взрослых не только эпилепсию, но и другие недуги. Среди распространенных болезней выделить можно такие:
Заболеваний может быть выявлено много, поэтому, если вдруг ЭЭГ не показывает эпилепсию, но приступы есть, доктор назначает другие виды исследований. Только так можно исключить другие патологии и поставить более точный диагноз. Лечение эпилепсииЕсли у человека наблюдаются судорожные приступы, то в первую очередь необходимо обратиться за консультацией к доктору, только он сможет назначить комплексное обследование и подберет терапию. В первую очередь больному назначают пройти ЭЭГ, и тут многие пациенты задаются вопросом о том, эпилептическая активность всегда ли эпилепсия. На ЭЭГ активность могут показать и другие заболевания, затронувшие нервную систему, поэтому важно, чтобы расшифровку проводил доктор, который точно распознает признаки той или иной болезни. Эпилепсия − это патология хронического характера, которая изучается уже не один десяток лет. Точно ответить на вопрос о том, передается ли эпилепсия по наследству, приобретается вследствие посторонних факторов или это сбой на генетическом уровне, произошедший в утробе матери, невозможно. Но одно можно сказать, вылечить болезнь нельзя, можно только достичь стойкой ремиссии, если подобрать правильную схему лечения. Были зафиксированы случаи, когда у пациентов при своевременно начатом лечении наблюдалось значительное улучшение и приступы долгое время не давали о себе знать или проходили без вреда для человека. Лечение основано на том, чтобы пациент постоянно принимал таблетки от эпилепсии. Если у пациента наблюдаются парциальные припадки, то используют такие препараты:
 Схема лечения для каждого человека подбирается индивидуально в зависимости от его состояния и формы недуга:
Ответить на главный вопрос, интересующий многих пациентов, у которых выявлена болезнь, о том, передается ли эпилепсия по наследству, однозначно нельзя. У некоторых больных после опроса в роду были выявлены родственники с таким недугом, а у других нет. Бывают сопутствующие факторы, которые играют свою роль и провоцируют развитие болезни даже у тех, у кого в роду и не было родных с этой болезнью. Важно вовремя обращать внимание на свои симптомы и у родных, обращаться за помощью, тогда можно избежать последствий и усугубления состояния. fb.ru Цикл статей. Алалия.3. Нарушения развития речи у детей и эпилептиформная активность на ЭЭГН.Н. Заваденко1*, Е.В. Козлова2, И.О. Щедеркина2, В.М. Трепилец2, С.В. Трепилец2, А.А. Холин1 1Кафедра неврологии, нейрохирургии и медицинской генетики педиатрического факультета ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова», Москва; 2Морозовская детская городская клиническая больница Департамента здравоохранения Москвы Цель исследования. Изучали биоэлектрическую активность мозга у детей с дисфазией развития (алалия). Материал и методы. Проанализировали ЭЭГ у 65 пациентов с дисфазией развития. В их числе были 48 мальчиков и 17 девочек в возрасте от 3 до 4 лет 11 мес. У 31 ребенка было отмечено общее недоразвитие речи (ОНР) 1-го уровня (активный словарь менее 15—20 слов) и у 34 — ОНР 2-го уровня (активный словарь 20—50 слов). Для уточнения характера изменений биоэлектрической активности мозга у 27 из 65 пациентов было проведено видео-ЭЭГ-мониторирование в состояниях бодрствования и сна. Результаты. У 12,3% детей с дисфазией развития зарегистрированы фокальные эпилептиформные изменения на ЭЭГ без соответствующих пароксизмальных проявлений. Эпилептиформная активность чаще выявлялась при ОНР 1-го уровня — у 5 (16,1%) пациентов, чем 2-го — у 3 (8,8%). Доброкачественные эпилептиформные разряды детства с низким индексом отмечены у 2 (6,5%) детей с ОНР 1-го уровня и 1 (2,9%) с ОНР 2-го уровня; комплексы острая—медленная волна низкого индекса — у 3 (9,7%) детей с ОНР 1-го уровня и у 2 (5,9%) с ОНР 2-го уровня. Заключение. Полученные данные позволяют уточнить частоту встречаемости эпилептиформной активности у пациентов с дисфазией развития без проявлений аутизма и эпилептических приступов в анамнезе. Дифференциальный диагноз должен проводиться с редкими эпилептическими энцефалопатиями: эпилепсией с электрическим эпилептическим статусом в фазе медленного сна (ESES) и синдромом Ландау—Клеффнера. Ключевые слова: дисфазия развития, диагностика, ЭЭГ, видео-ЭЭГ-мониторирование, эпилептиформная активность. Специфические расстройства развития речи (СРРР) по классификации МКБ-10 [1] составляют рубрики F80.1 — расстройство экспрессивной речи и F80.2 — расстройство рецептивной речи. Они включают нарушения, при которых речь страдает уже на ранних этапах развития ребенка и предшествовавшего периода ее нормального развития не прослеживается. Распространенность СРРР в детской популяции — 5—10% [2, 3]. В современных международных классификациях терминами «дисфазия» или «дисфазия развития» обозначается алалия — системное недоразвитие речи в результате поражения корковых речевых зон в доречевом периоде [3, 4]. В литературе используются оба термина — СРРР и «дисфазия развития», но дисфазия развития является более точной формулировкой диагноза, поскольку данный термин отражает как неврологический, так и эволюционно-возрастной аспекты расстройства [4]. Недостаточный уровень развития речевых центров коры больших полушарий головного мозга, лежащий в основе дисфазии, может быть врожденным или приобретенным на ранних этапах онтогенеза, в доречевом периоде. В основе дисфазии лежат нейробиологические факторы: раннее повреждение ЦНС, обусловленное патологией течения беременности и родов, а также генетические механизмы [5]. В клинической практике наиболее часто встречаются экспрессивный и смешанный экспрессивно-рецептивный варианты патологии, проявляющиеся значительным запаздыванием развития экспрессивной речи по сравнению с развитием понимания, при этом экспрессивная речь характеризуется значительными отклонениями. У детей затруднены организация речевых движений и их координация, тогда как понимание речи страдает менее значительно или не нарушено. Самостоятельная речь долго не развивается либо остается на уровне отдельных звуков и слов. Речь замедлена, обеднена, словарный запас ограничен обиходно-бытовой тематикой. В ней много оговорок (парафазий), перестановок, персевераций. Взрослея, дети понимают эти ошибки, пытаются их исправлять. Речь при дисфазии развития не служит полноценным средством коммуникации, организации поведения и индивидуального развития. Интеллектуальная недостаточность и ограниченный запас знаний, наблюдающиеся у пациентов в разные возрастные периоды, носят, таким образом, вторичный характер. Это отличает пациентов с дисфазией от детей с общей задержкой психического развития или умственной отсталостью, для которых характерно равномерное неполное формирование всех высших психических функций и интеллектуальных способностей. В то же время, необходимо проводить разграничение между дисфазией и темповой задержкой развития речи, в том числе обусловленной дефицитом стимуляции речевого развития (недостаточным общением и воспитанием). Большое значение в комплексном обследовании детей с дисфазией развития имеет электроэнцефалографическое обследование (ЭЭГ), которое позволяет оценить уровень морфологической и функциональной зрелости различных отделов ЦНС (кора мозга и подкорковые регуляторные структуры), на которые могут воздействовать патологические факторы. В ходе нейрофизиологических исследований у ряда пациентов с дисфазией развития были обнаружены [3, 6] изменения на ЭЭГ, в частности дизритмический тип, низкий индекс и дезорганизация α-ритма и даже его отсутствие, гиперсинхронный тип ЭЭГ, снижение реактивности ЦНС, а также очаговые изменения в лобных, лобно-височных, лобно-теменных, височно-теменных и затылочно-теменных областях. Но нередко явные нарушения, в том числе фокальные, на ЭЭГ отсутствуют. На основании данных клинического обследования и ЭЭГ было высказано предположение [3, 6], что у части детей имеется недостаточное функционирование височно-теменно-затылочных отделов доминантного полушария. Кроме того, в ходе обследования детей с дисфазией с разными уровнями общего недоразвития речи (ОНР) было установлено, что выраженность изменений на ЭЭГ не соответствовала уровню ОНР [3, 6]. В зарубежных исследованиях много внимания уделялось [7—11] выявлению у пациентов с дисфазией развития эпилептиформных изменений на ЭЭГ, в том числе так называемых доброкачественных эпилептиформных разрядов детства (ДЭРД). На эти исследования повлияла концепция врожденного нарушения созревания головного мозга, разработанная H. Doose и соавт. [12]. Согласно этой концепции, у некоторых пациентов имеется генетически детерминированное нарушение созревания головного мозга во внутриутробном периоде, которое является причиной комплекса патологических состояний: эпилептических приступов, паттернов по типу ДЭРД на ЭЭГ и нарушений развития, в частности дисфазии и аутистических расстройств. Появление на ЭЭГ эпилептиформной активности по типу ДЭРД наблюдается, как правило, в возрасте от 3 до 6 лет, что позволяет уточнить ее возможную связь с нарушениями развития, в том числе речевого. Цель настоящего исследования — оценка показателей нейрофизиологического обследования детей с дисфазией развития по данным ЭЭГ и ЭЭГ-мониторинга с выявлением эпилептиформной активности. Материал и методы Запись ЭЭГ была проведена у 65 детей, 48 мальчиков и 17 девочек, с дисфазией развития. Их возраст был от 3 до 4 лет 11 мес. У 31 ребенка было установлено ОНР 1-го уровня и у 34 — ОНР 2-го уровня. Обследование детей осуществлялось в амбулаторных условиях, и на момент его проведения дети не получали какой-либо лекарственной терапии. Диагноз дисфазии развития ставился на основании критериев МКБ-10 [1] как расстройство развития экспрессивной речи (рубрика F80.1), уровень ОНР определялся по отечественной психолого-педагогической классификации [13]. Из изучаемой группы исключались дети, у которых отставание в развитии речи обусловливалось снижением слуха, умственной отсталостью, аутизмом, тяжелой соматической патологией, неполноценным питанием, а также влиянием неблагоприятных социальных факторов (недостаточным общением и воспитанием). После обнаружения на ЭЭГ изменений для уточнения их характера в 27 случаях из 65 было проведено видео-ЭЭГ-мониторирование в состояниях бодрствования и сна. При анализе результатов ЭЭГ применялся метод визуальной оценки общего паттерна электрической активности мозга с расчетом индекса выраженности и амплитуды основного ритма (α-ритм), топографии, амплитуды и представленности других частотных составляющих, а также выявлением асимметрии и фокусов патологической активности. Это в совокупности позволяло отнести ЭЭГ к определенному типу по классификации Е.А. Жирмунской [14], адаптированной к детскому возрасту [15]. Кроме того, использовались Международная классификация нарушений ЭЭГ [16], систематизация нормальных и условно патологических паттернов ЭЭГ в зависимости от локализации [17]. Результаты Многие родители обследованных детей указывали, что уже в раннем возрасте ребенка они обращали внимание на отсутствие или недостаточную выраженность у него лепета, молчаливость. При этом они часто подчеркивали, что ребенок как будто все понимает, но не желает говорить. Вместо речи развивались мимика и жестикуляция, но дети ими пользовались избирательно, в основном в эмоционально окрашенных ситуациях. Первые слова и фразы появлялись поздно. Родители при этом отмечали, что кроме отставания в речи, в целом дети развивались нормально. Имея скудный активный словарь, дети пользовались лепетными словами, звуками и звукоподражанием. Если появлялась элементарная речь, то отмечалось много оговорок, на которые дети обращали внимание и пытались исправлять ошибки. На момент обследования объем активного словаря (запас произносимых слов) у детей с ОНР 1-го уровня не превышал 15—20 слов, а с ОНР 2-го уровня насчитывал от 20 до 50 слов. При оценке ЭЭГ у большинства — 47 (72,3%) пациентов был отмечен I тип ЭЭГ — организованный, у 4 (6,2%) детей ЭЭГ приближалась к организованному типу по достаточно четко выраженному α-ритму с высоким значением его индекса, но ему не вполне соответствовала из-за повышенной представленности медленных нерегулярных колебаний, чаще в каудальных областях. Поэтому в этих случаях тип ЭЭГ был отнесен к I-b. У 13 (20%) детей выявлен тип ЭЭГ, соответствующий или приближающийся к IV (дезорганизованный, с преобладанием α-активности) по параметрам значительно представленных диффузных нерегулярных волн, но отличающийся высоким индексом (60—87%) α-ритма. V 1 (1,5%) ребенка ЭЭГ была отнесена к III типу (десинхронному) в связи с количественным преобладанием медленных диффузных волн низкой амплитуды и значительно сниженной амплитудой ритмизированной а-активности (менее 40 мкВ). II тип ЭЭГ в обследованной группе детей зарегистрирован не был. Соответствующие возрасту частотные характеристики α-ритма имелись в 57 (87,7%) случаях, замедление фоновой активности — у 8 (12,3%) детей. В фоновой записи ЭЭГ у большинства — 57 (87,7%) детей было выявлено преобладание а-ритма в задних отделах коры больших полушарий головного мозга, с акцентом амплитуды в затылочной области. В меньшей части случаев, у 8 (12,3%) детей, наблюдалось смещение градиента α-ритма в теменно-височные отделы. Одной из особенностей ЭЭГ, обнаруженной у 8 (12,3%) обследованных детей, были вспышки полиморфной медленной активности и острых α-волн в центрально-височных (у 4 детей) и лобно-центрально-передневисочных (у 4) областях полушарий головного мозга. По своей морфологии они были близки к центральному θ-ритму и могли быть связаны с незрелостью или резидуально-органическим повреждением ЦНС. При этом у 3 (4,6%) детей данные изменения локализовывались в доминантном, левом полушарии, у 5 (7,7%) — билатерально, без четкой локализации сторон. Таким образом, при дисфазии развития у детей могут иметь место изменения как со стороны левого, так и правого полушарий головного мозга. При изучении реакции на ритмическую фотостимуляцию с частотой от 2,0 до 30,0 Гц были выявлены определенные особенности: у 56 (86,1%) детей не было установлено реакции усвоения ритма при частоте фотостимуляции от 2,0 до 30,0 Гц; у 4 (6,2%) зарегистрирована выраженная реакция усвоения ритма при низкочастотной фотостимуляции (6; 8 Гц), у 5 (7,7%) — при относительно высокочастотной фотостимуляции (10 Гц). В табл. 1 обобщены выявленные на ЭЭГ изменения. Необходимо отметить, что у 8 (12,3%) детей с дисфазией развития было зарегистрировано наличие специфических эпилептиформных паттернов, несмотря на отсутствие у них эпилептических приступов в анамнезе, на момент обследования и за весь период динамического наблюдения. Таким образом, эпилептиформная активность была субклинической. Прежде всего, обратим внимание на ДЭРД, которые представляют собой специфический эпилептиформный паттерн с характерной морфологией — высокоамплитудный пятиточечный электрический диполь, состоящий из острой и медленной волн; начальный компонент состоит из трехфазной острой волны, которая всегда превышает по амплитуде последующую негативную медленную волну. ДЭРД низкого индекса были обнаружены у 3 (4,6%) детей. Они локализовывались у 1 пациента в левой центрально-височной, у 1 — в правой височной и у 1 — в затылочной областях мозга. Еще у 5 (7,7%) детей были обнаружены эпилептиформные разряды низкого индекса, представленность которых не соответствовала картине эпилептической энцефалопатии и паттерну ESES. Выявленные эпилептиформные разряды у этих 5 пациентов регистрировались в состоянии бодрствования и имели следующий характер: 1) отдельных, коротких, диффузных вспышек высокоамплитудных медленных волн с включением пик-волновых и островолновых компонентов в лобно-центрально-передневисочных областях мозга, S>D — у мальчика 3 лет 2 мес с моторной дисфазией; 2) повторных, коротких разрядов диффузных высокоамплитудных заостренных потенциалов и медленных волн с включением пик-волновых и островолновых компонентов в центральных и височных отделах, S>D — у мальчика 3 лет 6 мес с моторной дисфазией; 3) короткого разряда единичных, диффузных разрядов пиков, острых и медленных волн с преобладанием в лобно-передневисочных областях мозга, билатерально (S=D) — у девочки 3 лет с моторно-сенсорной дисфазией; 4) частых вспышек полиморфной медленной активности, иногда — с включением острых α-θ-потенциалов, редко — генерализованных вспышек полиморфной активности с акцентом изменений в переднецен-трально-передневисочных отделах, S=D — у мальчика 4 лет 4 мес с моторной дисфазией; 5) острых волн, комплексов острая—медленная волна и разрядов острых волн в теменно-задневисочно-затылочной области мозга, D>S — у девочки 3 лет 7 мес с моторно-сенсорной дисфазией. Особенности изменений на ЭЭГ также проанализированы в зависимости от степени выраженности ОНР (табл. 2). Сразу заметим, что статистически достоверных различий между группами пациентов с ОНР 1-го и 2-го уровней не было установлено ни по одной из характеристик ЭЭГ. Тем не менее прослеживалась тенденция к повышению частоты изменений на ЭЭГ у детей с более выраженными речевыми нарушениями при ОНР 1-го уровня. Так, при определении частотных характеристик α-ритма замедление фоновой активности чаще обнаруживалось среди детей с ОНР 1-го уровня (16,1%), чем 2-го уровня (8,8%). Эпилептиформная активность также чаще выявлялась при ОНР 1-го уровня — у 5 (16,1%) пациентов, чем 2-го — у 3 (8,8%). В частности, ДЭРД отмечены у 2 (6,5%) детей с ОНР 1-го уровня и 1 (2,9%) с ОНР 2-го уровня. Комплексы острая—медленная волна низкого индекса определялись у 3 (9,7%) детей с ОНР 1-го уровня и 2 (5,9%) с ОНР 2-го уровня. Сравнение данных об изменениях на ЭЭГ в группах детей с ОНР 1-го и 2-го уровней могут быть свидетельством более выраженной функциональной незрелости структур головного мозга при ОНР 1-го уровня, что определяло более выраженное отставание в развитии речи. Обсуждение Как показывают полученные результаты, не у всех детей с дисфазией развития выявляются изменения биоэлектрической активности головного мозга, и характер этих изменений не всегда соответствует степени выраженности речевых расстройств. При определении характеристик α-ритма соответствующие возрасту параметры были обнаружены у 57 (87,7%) пациентов, замедление фоновой активности — у 8 (12,3%). При этом замедление фоновой активности чаще обнаруживалось у детей с ОНР 1-го уровня (16,1%), чем 2-го (8,8%). Эпилептиформная активность на ЭЭГ была обнаружена у 8 (12,3%) пациентов с дисфазией развития, но во всех случаях она не проявлялась клинически. У 3 (4,6%) детей эпилептиформная активность определялась в виде ДЭРД, у 5 (7,7%) — эпилептиформных разрядов с низким индексом. Обращают на себя внимание случаи дисфазии развития с эпилептиформной активностью, имеющей лобную и височную локализацию в доминантном полушарии (у правшей — левом, у левшей — правом). Височная доля — зона Вернике — поле 22 коры левого полушария, отвечает за восприятие и дифференцировку слуховых сигналов, сложные процессы понимания речи, а нижняя лобная извилина (зона Брока — поля 44 и 45) обеспечивает программу речевого высказывания и моторную сторону речи. Локальные изменения фоновой ЭЭГ, отмеченные у части детей с дисфазией развития, соответствуют предположению о том, что в основе наблюдаемых у них речевых нарушений лежит дисфункция лобной и височной долей больших полушарий головного мозга. Одновременно следует признать обоснованным мнение ряда исследователей о том, что у детей с дисфазией развития возможно вовлечение в патологический процесс как левого, так и правого полушарий головного мозга. По данным Ч. Ньокиктьена [4], при записи ЭЭГ в группе из 163 детей с дисфазией развития локальные (не только эпилептиформные) нарушения были выявлены в 1/4 случаев, из них у 11 пациентов — в отведениях справа, у 25 — слева, у 6 — с обеих сторон. По-видимому, локализация и характер повреждений ЦНС, затрудняющих нормальное формирование латерализации речевых функций, препятствуют компенсаторным перестройкам и усугубляют трудности овладения речью у детей. Следует отметить, что в наших наблюдениях эпилептиформная активность чаще выявлялась при ОНР 1-го уровня — у 5 (16,1%) пациентов, чем 2-го — у 3 (8,8%). В частности, ДЭРД отмечены у 2 (6,5%) детей с ОНР 1-го уровня и 1 (2,9%) с ОНР 2-го уровня, а комплексы острая—медленная волна — у 3 (9,7%) детей с ОНР 1-го уровня и 2 (5,9%) с ОНР 2-го уровня. H. Doose и соавт. [12] рассматривают ДЭРД на ЭЭГ как генетически детерминированный эпилеп-тиформный феномен с аутосомно-доминантным типом наследования, низкой пенетрантностью и вариабельной экспрессивностью гена. Данная эпи-лептиформная активность в большинстве случаев не связана со структурным органическим повреждением головного мозга, имеет возрастзависимый характер. По мере взросления ребенка и созревания ЦНС отмечается полный регресс ДЭРД к подростковому возрасту [17, 18]. Однако, несмотря на термин «доброкачественная», данная эпилептиформ-ная активность способна оказывать негативное влияние на развитие высших психических функций [19, 20]. В популяции здоровых детей, по данным H. Doose [18], эпилептиформная активность на ЭЭГ встречается примерно в 2% случаев. В исследовании O. Eeg-Olofsson и соавт. [21] эпилептиформная активность была зарегистрирована у 1,9% здоровых детей в возрасте от 3 до 15 лет. По наблюдениям G. Cavazzuti и соавт. [22], частота эпилептиформной активности составляет 3,5%. При этом частота встречаемости ДЭРД имеет отчетливую возрастную зависимость [20]: среди обследованных без приступов в возрасте от 2 до 14 лет наибольшее число детей с ДЭРД были в возрасте 4—5 лет, второй пик встречаемости пришелся на возраст 8—9 лет. Поэтому частота встречаемости ДЭРД, составившая 4,6% среди обследованных нами пациентов с дисфазией развития в возрасте 4—5 лет, представляется незначительно превышающей средние популяционные значения для данного возраста. Среди эпилептических синдромов, которые необходимо исключать при расстройствах речи у детей с применением ЭЭГ, в литературе рассматриваются эпилепсия с ESES или продолжительными комплексами пик—волна в фазе медленного сна (CSWS), а также синдром Ландау—Клеффнера [2, 4]. ESES является ЭЭГ-паттерном, который выявляется у детей 4—5 лет и более старшего возраста, в ряде случаев в анамнезе имеются указания на ранние поражения ЦНС и различные неврологические нарушения. Изменения на ЭЭГ примерно в 70% случаев сопровождаются эпилептическими приступами, чаще всего — парциальными приступами во время ночного сна. Эпилептиформная активность на ЭЭГ сохраняется на протяжении нескольких месяцев или лет. Данный синдром часто сопровождается когнитивными и поведенческими нарушениями и/или регрессом в развитии, затрагивающим функции речи. После исчезновения пароксизмальной активности на ЭЭГ отмечается некоторое улучшение когнитивных функций [2]. При синдроме Ландау—Клеффнера — «приобретенной эпилептической афазии» — происходит быстрый распад понимания речи (слуховая вербальная агнозия). Афазия обычно развивается в возрасте 3—7 лет. Ранее нормально развивавшийся ребенок теряет способность понимать обращенную к нему речь и говорить. В некоторых случаях потеря речи происходит постепенно и может растягиваться во времени до полугода, но чаще случается внезапно. Изменения на ЭЭГ выявляются в 100% случаев, характеризуются выраженной пароксизмальной активностью — часто в виде комплексов спайк—волна, множественных острых волн с преобладанием в височных отделах с одной или двух сторон, обычно асимметричных. Описана [19] длительная региональная и диффузная эпилептиформная активность в виде ДЭРД с нарастанием индекса в фазу медленного сна (до 85% и более) при пролонгированной записи. У многих детей с синдромом Ландау—Клеффнера во время медленного сна выявляется ESES. В большинстве случаев развиваются когнитивные и поведенческие нарушения, к которым примерно у 80% пациентов присоединяются эпилептические приступы (средний возраст — 5—7 лет, но их начало также описано в более старшем и младшем возрастах): генерализованные тонико-клонические, фокальные моторные, атипичные абсансы и атонические приступы, а также эпилептический статус. Приступы чаще отмечаются в ночное время. Синдром Ландау—Клеффнера характеризуется значительной гетерогенностью. В большинстве случаев эпилептические приступы и изменения на ЭЭГ исчезают до наступления 15-летнего возраста [2, 4, 19]. Как ESES, так и синдром Ландау—Клеффнера были исключены у пациентов рассматриваемой нами группы по данным клинического и нейрофизиологического обследования. При выявлении эпилептиформных изменений на ЭЭГ пациентам с дисфазией развития показано проведение видео-ЭЭГ-мониторирования в состояниях бодрствования и сна с последующим периодическим контролем ЭЭГ в динамике. Но, по-видимому, риск формирования эпилепсии у пациентов с дисфазией развития невысок. Подтверждением этому служат результаты проведенного нами [23] ретроспективного обследования 110 детей в возрасте 7—9 лет, которые ранее, в возрасте 3—4 года, наблюдались по поводу дисфазии развития. Из всей группы лишь в 1 случае отмечено развитие эпилепсии, а именно — миоклонической эпилепсии в возрасте 9 лет у девочки с ОНР 2-го уровня в анамнезе. Как отмечают L. Neuschlova и соавт. [9], частота обнаружения эпилептиформной активности среди пациентов с дисфазией развития варьирует в исследованиях разных авторов настолько широко (от 9 до 94%), что реальная оценка ее встречаемости затруднена. Это обусловлено методологическими различиями, в том числе критериями диагноза дисфазии, включением в изучаемые группы или исключением из них пациентов с аутистическими расстройствами, эпилептическими синдромами или эпилептическими приступами в анамнезе, а также в подходах к регистрации ЭЭГ и принципах оценки эпилептиформной активности. При проведении ЭЭГ или ЭЭГ-мониторирования C. Duvelleroy-Hommet и соавт. [7] выявили ДЭРД у 38% из 24 детей с дисфазией развития, A. Picard и соавт. [10] — у 50% из 52, B. Echenne и соавт. [8] — у 93% из 32, L. Neuschlova и соавт. [9] — у 39% из 28 пациентов. При этом из обследованных групп не исключались значительное число детей, страдающих эпилепсией и аутизмом, но также имеющих выраженное отставание в речевом развитии, что, безусловно, приводило к увеличению частоты обнаружения ДЭРД. В то же время R.Tuchman и со-авт. [11] отметили эпилептиформную активность у 58% детей с дисфазией и эпилепсией, но только у 9% — без эпилепсии. Полученные нами данные позволяют уточнить частоту встречаемости эпилептиформной активности у пациентов с дисфазией развития в возрасте 3—4 лет без аутистических проявлений и эпилептических приступов в анамнезе; при этом показано, что эпилептиформная активность чаще обнаруживается при более выраженном отставании в речевом развитии, соответствующем ОНР 1-го уровня (16,1% случаев), чем при ОНР 2-го уровня (8,8%). Одновременно следует отметить, что результаты проведенных к настоящему времени исследований не позволяют обозначить какие-либо специфические паттерны ЭЭГ у пациентов с дисфазией развития. В том числе в качестве часто встречающихся при дисфазии развития изменений на ЭЭГ не могут рассматриваться ни ДЭРД, ни другие виды эпилептиформной активности. Для преодоления речевых нарушений детям с дисфазией развития показана комплексная терапия; наряду с проведением логопедической и психолого-педагогической коррекции рекомендуется назначать повторные курсы препаратов ноотропного ряда. При выборе лекарственной терапии в случаях сочетания дисфазии развития с субклинической эпилептиформной активностью на ЭЭГ следует отдавать предпочтение ноотропным препаратам, которые не вызывают ее нарастания. Таким лекарственным средством является пантогам (гопантеновая кислота), положительное действие которого подтверждено не только при дисфазии развития у детей [24], но и в терапии речевых, когнитивных и поведенческих нарушений в группе пациентов с эпилепсией в возрасте 3—4 лет, среди которых ни в одном случае не было зафиксировано отрицательной динамики на ЭЭГ [25]. Обобщая приведенные в статье данные, можно отметить: 1) при проведении ЭЭГ-исследований у 12,3% детей с дисфазией развития зарегистрированы признаки эпилептиформной активности, не проявляющиеся клинически. Эпилептиформная активность чаще выявлялась при ОНР 1-го уровня (16,1% пациентов), чем при ОНР 2-го уровня (8,8%), т.е. ее частота зависела от степени отставания в речевом развитии; 2) при выявлении эпилептиформных изменений на ЭЭГ пациентам с дисфазией развития показано проведение видео-ЭЭГ мониторирования в состояниях бодрствования и сна с последующим периодическим контролем ЭЭГ под наблюдением невролога в динамике. Необходимо проведение дифференциальной диагностики с целью исключения редких эпилептических энцефалопатий, в том числе ESES и синдрома Ландау— Клеффнера.  www.baby.ru Нарушения развития речи у детей и эпилептиформная активность на ЭЭГ - Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски - 2014-04Специфические расстройства развития речи (СРРР) по классификации МКБ-10 [1] составляют рубрики F80.1 - расстройство экспрессивной речи и F80.2 - расстройство рецептивной речи. Они включают нарушения, при которых речь страдает уже на ранних этапах развития ребенка и предшествовавшего периода ее нормального развития не прослеживается. Распространенность СРРР в детской популяции - 5-10% [2, 3]. В современных международных классификациях терминами «дисфазия» или «дисфазия развития» обозначается алалия - системное недоразвитие речи в результате поражения корковых речевых зон в доречевом периоде [3, 4]. В литературе используются оба термина - СРРР и «дисфазия развития», но дисфазия развития является более точной формулировкой диагноза, поскольку данный термин отражает как неврологический, так и эволюционно-возрастной аспекты расстройства [4]. Недостаточный уровень развития речевых центров коры больших полушарий головного мозга, лежащий в основе дисфазии, может быть врожденным или приобретенным на ранних этапах онтогенеза, в доречевом периоде. В основе дисфазии лежат нейробиологические факторы: раннее повреждение ЦНС, обусловленное патологией течения беременности и родов, а также генетические механизмы [5]. В клинической практике наиболее часто встречаются экспрессивный и смешанный экспрессивно-рецептивный варианты патологии, проявляющиеся значительным запаздыванием развития экспрессивной речи по сравнению с развитием понимания, при этом экспрессивная речь характеризуется значительными отклонениями. У детей затруднены организация речевых движений и их координация, тогда как понимание речи страдает менее значительно или не нарушено. Самостоятельная речь долго не развивается либо остается на уровне отдельных звуков и слов. Речь замедлена, обеднена, словарный запас ограничен обиходно-бытовой тематикой. В ней много оговорок (парафазий), перестановок, персевераций. Взрослея, дети понимают эти ошибки, пытаются их исправлять. Речь при дисфазии развития не служит полноценным средством коммуникации, организации поведения и индивидуального развития. Интеллектуальная недостаточность и ограниченный запас знаний, наблюдающиеся у пациентов в разные возрастные периоды, носят, таким образом, вторичный характер. Это отличает пациентов с дисфазией от детей с общей задержкой психического развития или умственной отсталостью, для которых характерно равномерное неполное формирование всех высших психических функций и интеллектуальных способностей. В то же время, необходимо проводить разграничение между дисфазией и темповой задержкой развития речи, в том числе обусловленной дефицитом стимуляции речевого развития (недостаточным общением и воспитанием). Большое значение в комплексном обследовании детей с дисфазией развития имеет электроэнцефалографическое обследование (ЭЭГ), которое позволяет оценить уровень морфологической и функциональной зрелости различных отделов ЦНС (кора мозга и подкорковые регуляторные структуры), на которые могут воздействовать патологические факторы. В ходе нейрофизиологических исследований у ряда пациентов с дисфазией развития были обнаружены [3, 6] изменения на ЭЭГ, в частности дизритмический тип, низкий индекс и дезорганизация α-ритма и даже его отсутствие, гиперсинхронный тип ЭЭГ, снижение реактивности ЦНС, а также очаговые изменения в лобных, лобно-височных, лобно-теменных, височно-теменных и затылочно-теменных областях. Но нередко явные нарушения, в том числе фокальные, на ЭЭГ отсутствуют. На основании данных клинического обследования и ЭЭГ было высказано предположение [3, 6], что у части детей имеется недостаточное функционирование височно-теменно-затылочных отделов доминантного полушария. Кроме того, в ходе обследования детей с дисфазией с разными уровнями общего недоразвития речи (ОНР) было установлено, что выраженность изменений на ЭЭГ не соответствовала уровню ОНР [3, 6]. В зарубежных исследованиях много внимания уделялось [7-11] выявлению у пациентов с дисфазией развития эпилептиформных изменений на ЭЭГ, в том числе так называемых доброкачественных эпилептиформных разрядов детства (ДЭРД). На эти исследования повлияла концепция врожденного нарушения созревания головного мозга, разработанная H. Doose и соавт. [12]. Согласно этой концепции, у некоторых пациентов имеется генетически детерминированное нарушение созревания головного мозга во внутриутробном периоде, которое является причиной комплекса патологических состояний: эпилептических приступов, паттернов по типу ДЭРД на ЭЭГ и нарушений развития, в частности дисфазии и аутистических расстройств. Появление на ЭЭГ эпилептиформной активности по типу ДЭРД наблюдается, как правило, в возрасте от 3 до 6 лет, что позволяет уточнить ее возможную связь с нарушениями развития, в том числе речевого. Цель настоящего исследования - оценка показателей нейрофизиологического обследования детей с дисфазией развития по данным ЭЭГ и ЭЭГ-мониторинга с выявлением эпилептиформной активности.
Материал и методыЗапись ЭЭГ была проведена у 65 детей, 48 мальчиков и 17 девочек, с дисфазией развития. Их возраст был от 3 до 4 лет 11 мес. У 31 ребенка было установлено ОНР 1-го уровня и у 34 - ОНР 2-го уровня. Обследование детей осуществлялось в амбулаторных условиях, и на момент его проведения дети не получали какой-либо лекарственной терапии. Диагноз дисфазии развития ставился на основании критериев МКБ-10 [1] как расстройство развития экспрессивной речи (рубрика F80.1), уровень ОНР определялся по отечественной психолого-педагогической классификации [13]. Из изучаемой группы исключались дети, у которых отставание в развитии речи обусловливалось снижением слуха, умственной отсталостью, аутизмом, тяжелой соматической патологией, неполноценным питанием, а также влиянием неблагоприятных социальных факторов (недостаточным общением и воспитанием). После обнаружения на ЭЭГ изменений для уточнения их характера в 27 случаях из 65 было проведено видео-ЭЭГ-мониторирование в состояниях бодрствования и сна. При анализе результатов ЭЭГ применялся метод визуальной оценки общего паттерна электрической активности мозга с расчетом индекса выраженности и амплитуды основного ритма (α-ритм), топографии, амплитуды и представленности других частотных составляющих, а также выявлением асимметрии и фокусов патологической активности. Это в совокупности позволяло отнести ЭЭГ к определенному типу по классификации Е.А. Жирмунской [14], адаптированной к детскому возрасту [15]. Кроме того, использовались Международная классификация нарушений ЭЭГ [16], систематизация нормальных и условно патологических паттернов ЭЭГ в зависимости от локализации [17]. Многие родители обследованных детей указывали, что уже в раннем возрасте ребенка они обращали внимание на отсутствие или недостаточную выраженность у него лепета, молчаливость. При этом они часто подчеркивали, что ребенок как будто все понимает, но не желает говорить. Вместо речи развивались мимика и жестикуляция, но дети ими пользовались избирательно, в основном в эмоционально окрашенных ситуациях. Первые слова и фразы появлялись поздно. Родители при этом отмечали, что кроме отставания в речи, в целом дети развивались нормально. Имея скудный активный словарь, дети пользовались лепетными словами, звуками и звукоподражанием. Если появлялась элементарная речь, то отмечалось много оговорок, на которые дети обращали внимание и пытались исправлять ошибки. На момент обследования объем активного словаря (запас произносимых слов) у детей с ОНР 1-го уровня не превышал 15-20 слов, а с ОНР 2-го уровня насчитывал от 20 до 50 слов. При оценке ЭЭГ у большинства - 47 (72,3%) пациентов был отмечен I тип ЭЭГ - организованный, у 4 (6,2%) детей ЭЭГ приближалась к организованному типу по достаточно четко выраженному α-ритму с высоким значением его индекса, но ему не вполне соответствовала из-за повышенной представленности медленных нерегулярных колебаний, чаще в каудальных областях. Поэтому в этих случаях тип ЭЭГ был отнесен к I-b. У 13 (20%) детей выявлен тип ЭЭГ, соответствующий или приближающийся к IV (дезорганизованный, с преобладанием α-активности) по параметрам значительно представленных диффузных нерегулярных волн, но отличающийся высоким индексом (60-87%) α-ритма. У 1 (1,5%) ребенка ЭЭГ была отнесена к III типу (десинхронному) в связи с количественным преобладанием медленных диффузных волн низкой амплитуды и значительно сниженной амплитудой ритмизированной α-активности (менее 40 мкВ). II тип ЭЭГ в обследованной группе детей зарегистрирован не был. Соответствующие возрасту частотные характеристики α-ритма имелись в 57 (87,7%) случаях, замедление фоновой активности - у 8 (12,3%) детей. В фоновой записи ЭЭГ у большинства - 57 (87,7%) детей было выявлено преобладание α-ритма в задних отделах коры больших полушарий головного мозга, с акцентом амплитуды в затылочной области. В меньшей части случаев, у 8 (12,3%) детей, наблюдалось смещение градиента α-ритма в теменно-височные отделы. Одной из особенностей ЭЭГ, обнаруженной у 8 (12,3%) обследованных детей, были вспышки полиморфной медленной активности и острых α-волн в центрально-височных (у 4 детей) и лобно-центрально-передневисочных (у 4) областях полушарий головного мозга. По своей морфологии они были близки к центральному τ-ритму и могли быть связаны с незрелостью или резидуально-органическим повреждением ЦНС. При этом у 3 (4,6%) детей данные изменения локализовывались в доминантном, левом полушарии, у 5 (7,7%) - билатерально, без четкой локализации сторон. Таким образом, при дисфазии развития у детей могут иметь место изменения как со стороны левого, так и правого полушарий головного мозга. При изучении реакции на ритмическую фотостимуляцию с частотой от 2,0 до 30,0 Гц были выявлены определенные особенности: у 56 (86,1%) детей не было установлено реакции усвоения ритма при частоте фотостимуляции от 2,0 до 30,0 Гц; у 4 (6,2%) зарегистрирована выраженная реакция усвоения ритма при низкочастотной фотостимуляции (6; 8 Гц), у 5 (7,7%) - при относительно высокочастотной фотостимуляции (10 Гц). В табл. 1 обобщены выявленные на ЭЭГ изменения. Необходимо отметить, что у 8 (12,3%) детей с дисфазией развития было зарегистрировано наличие специфических эпилептиформных паттернов, несмотря на отсутствие у них эпилептических приступов в анамнезе, на момент обследования и за весь период динамического наблюдения. Таким образом, эпилептиформная активность была субклинической. Всем пациентам, у которых были обнаружены эпилептиформные разряды на рутинной ЭЭГ, было проведено видео-ЭЭГ-мониторирование в состояниях бодрствования и сна для исключения диагноза эпилепсии, в том числе скрытых приступов, а также феномена электрического эпилептического статуса в фазу медленного сна - ESES (electrical status epilepticus during slow sleep). Прежде всего, обратим внимание на ДЭРД, которые представляют собой специфический эпилептиформный паттерн с характерной морфологией - высокоамплитудный пятиточечный электрический диполь, состоящий из острой и медленной волн; начальный компонент состоит из трехфазной острой волны, которая всегда превышает по амплитуде последующую негативную медленную волну. ДЭРД низкого индекса были обнаружены у 3 (4,6%) детей. Они локализовывались у 1 пациента в левой центрально-височной, у 1 - в правой височной и у 1 - в затылочной областях мозга. Еще у 5 (7,7%) детей были обнаружены эпилептиформные разряды низкого индекса, представленность которых не соответствовала картине эпилептической энцефалопатии и паттерну ESES. Выявленные эпилептиформные разряды у этих 5 пациентов регистрировались в состоянии бодрствования и имели следующий характер: 1) отдельных, коротких, диффузных вспышек высокоамплитудных медленных волн с включением пик-волновых и островолновых компонентов в лобно-центрально-передневисочных областях мозга, S>D - у мальчика 3 лет 2 мес с моторной дисфазией; 2) повторных, коротких разрядов диффузных высокоамплитудных заостренных потенциалов и медленных волн с включением пик-волновых и островолновых компонентов в центральных и височных отделах, S>D - у мальчика 3 лет 6 мес с моторной дисфазией; 3) короткого разряда единичных, диффузных разрядов пиков, острых и медленных волн с преобладанием в лобно-передневисочных областях мозга, билатерально (S=D) - у девочки 3 лет с моторно-сенсорной дисфазией; 4) частых вспышек полиморфной медленной активности, иногда - с включением острых α-τ-потенциалов, редко - генерализованных вспышек полиморфной активности с акцентом изменений в переднецентрально-передневисочных отделах, S=D - у мальчика 4 лет 4 мес с моторной дисфазией; 5) острых волн, комплексов острая-медленная волна и разрядов острых волн в теменно-задневисочно-затылочной области мозга, D>S - у девочки 3 лет 7 мес с моторно-сенсорной дисфазией. Особенности изменений на ЭЭГ также проанализированы в зависимости от степени выраженности ОНР (табл. 2). Сразу заметим, что статистически достоверных различий между группами пациентов с ОНР 1-го и 2-го уровней не было установлено ни по одной из характеристик ЭЭГ. Тем не менее прослеживалась тенденция к повышению частоты изменений на ЭЭГ у детей с более выраженными речевыми нарушениями при ОНР 1-го уровня. Так, при определении частотных характеристик α-ритма замедление фоновой активности чаще обнаруживалось среди детей с ОНР 1-го уровня (16,1%), чем 2-го уровня (8,8%). Эпилептиформная активность также чаще выявлялась при ОНР 1-го уровня - у 5 (16,1%) пациентов, чем 2-го - у 3 (8,8%). В частности, ДЭРД отмечены у 2 (6,5%) детей с ОНР 1-го уровня и 1 (2,9%) с ОНР 2-го уровня. Комплексы острая-медленная волна низкого индекса определялись у 3 (9,7%) детей с ОНР 1-го уровня и 2 (5,9%) с ОНР 2-го уровня. Сравнение данных об изменениях на ЭЭГ в группах детей с ОНР 1-го и 2-го уровней могут быть свидетельством более выраженной функциональной незрелости структур головного мозга при ОНР 1-го уровня, что определяло более выраженное отставание в развитии речи. Всем детям, у которых на ЭЭГ были выявлены замедление фоновой активности 1-2-й степени, а также эпилептиформная активность, при наблюдении в динамике проводился контроль ЭЭГ с интервалами 4-6 мес в течение 1,5-3 лет. При этом частотные характеристики фоновой активности приближались к возрастным нормам основного ритма, нарастала организация ритма. Это говорит о том, что описанные выше изменения носят преходящий характер, отражая проявления функциональной незрелости головного мозга. Изучение эпилептиформной активности в динамике показало, что она оставалась субклинической, и признаков ее прогредиентности не отмечалось. Как показывают полученные результаты, не у всех детей с дисфазией развития выявляются изменения биоэлектрической активности головного мозга, и характер этих изменений не всегда соответствует степени выраженности речевых расстройств. При определении характеристик α-ритма соответствующие возрасту параметры были обнаружены у 57 (87,7%) пациентов, замедление фоновой активности - у 8 (12,3%). При этом замедление фоновой активности чаще обнаруживалось у детей с ОНР 1-го уровня (16,1%), чем 2-го (8,8%). Эпилептиформная активность на ЭЭГ была обнаружена у 8 (12,3%) пациентов с дисфазией развития, но во всех случаях она не проявлялась клинически. У 3 (4,6%) детей эпилептиформная активность определялась в виде ДЭРД, у 5 (7,7%) - эпилептиформных разрядов с низким индексом. Обращают на себя внимание случаи дисфазии развития с эпилептиформной активностью, имеющей лобную и височную локализацию в доминантном полушарии (у правшей - левом, у левшей - правом). Височная доля - зона Вернике - поле 22 коры левого полушария, отвечает за восприятие и дифференцировку слуховых сигналов, сложные процессы понимания речи, а нижняя лобная извилина (зона Брока - поля 44 и 45) обеспечивает программу речевого высказывания и моторную сторону речи. Локальные изменения фоновой ЭЭГ, отмеченные у части детей с дисфазией развития, соответствуют предположению о том, что в основе наблюдаемых у них речевых нарушений лежит дисфункция лобной и височной долей больших полушарий головного мозга. Одновременно следует признать обоснованным мнение ряда исследователей о том, что у детей с дисфазией развития возможно вовлечение в патологический процесс как левого, так и правого полушарий головного мозга. По данным Ч. Ньокиктьена [4], при записи ЭЭГ в группе из 163 детей с дисфазией развития локальные (не только эпилептиформные) нарушения были выявлены в ¼ случаев, из них у 11 пациентов - в отведениях справа, у 25 - слева, у 6 - с обеих сторон. По-видимому, локализация и характер повреждений ЦНС, затрудняющих нормальное формирование латерализации речевых функций, препятствуют компенсаторным перестройкам и усугубляют трудности овладения речью у детей. Следует отметить, что в наших наблюдениях эпилептиформная активность чаще выявлялась при ОНР 1-го уровня - у 5 (16,1%) пациентов, чем 2-го - у 3 (8,8%). В частности, ДЭРД отмечены у 2 (6,5%) детей с ОНР 1-го уровня и 1 (2,9%) с ОНР 2-го уровня, а комплексы острая-медленная волна - у 3 (9,7%) детей с ОНР 1-го уровня и 2 (5,9%) с ОНР 2-го уровня. H. Doose и соавт. [12] рассматривают ДЭРД на ЭЭГ как генетически детерминированный эпилептиформный феномен с аутосомно-доминантным типом наследования, низкой пенетрантностью и вариабельной экспрессивностью гена. Данная эпилептиформная активность в большинстве случаев не связана со структурным органическим повреждением головного мозга, имеет возрастзависимый характер. По мере взросления ребенка и созревания ЦНС отмечается полный регресс ДЭРД к подростковому возрасту [17, 18]. Однако, несмотря на термин «доброкачественная», данная эпилептиформная активность способна оказывать негативное влияние на развитие высших психических функций [19, 20]. В популяции здоровых детей, по данным H. Doose [18], эпилептиформная активность на ЭЭГ встречается примерно в 2% случаев. В исследовании O. Eeg-Olofsson и соавт. [21] эпилептиформная активность была зарегистрирована у 1,9% здоровых детей в возрасте от 3 до 15 лет. По наблюдениям G. Cavazzuti и соавт. [22], частота эпилептиформной активности составляет 3,5%. При этом частота встречаемости ДЭРД имеет отчетливую возрастную зависимость [20]: среди обследованных без приступов в возрасте от 2 до 14 лет наибольшее число детей с ДЭРД были в возрасте 4-5 лет, второй пик встречаемости пришелся на возраст 8-9 лет. Поэтому частота встречаемости ДЭРД, составившая 4,6% среди обследованных нами пациентов с дисфазией развития в возрасте 4-5 лет, представляется незначительно превышающей средние популяционные значения для данного возраста. Среди эпилептических синдромов, которые необходимо исключать при расстройствах речи у детей с применением ЭЭГ, в литературе рассматриваются эпилепсия с ESES или продолжительными комплексами пик-волна в фазе медленного сна (CSWS), а также синдром Ландау-Клеффнера [2, 4]. ESES является ЭЭГ-паттерном, который выявляется у детей 4-5 лет и более старшего возраста, в ряде случаев в анамнезе имеются указания на ранние поражения ЦНС и различные неврологические нарушения. Изменения на ЭЭГ примерно в 70% случаев сопровождаются эпилептическими приступами, чаще всего - парциальными приступами во время ночного сна. Эпилептиформная активность на ЭЭГ сохраняется на протяжении нескольких месяцев или лет. Данный синдром часто сопровождается когнитивными и поведенческими нарушениями и/или регрессом в развитии, затрагивающим функции речи. После исчезновения пароксизмальной активности на ЭЭГ отмечается некоторое улучшение когнитивных функций [2]. При синдроме Ландау-Клеффнера - «приобретенной эпилептической афазии» - происходит быстрый распад понимания речи (слуховая вербальная агнозия). Афазия обычно развивается в возрасте 3-7 лет. Ранее нормально развивавшийся ребенок теряет способность понимать обращенную к нему речь и говорить. В некоторых случаях потеря речи происходит постепенно и может растягиваться во времени до полугода, но чаще случается внезапно. Изменения на ЭЭГ выявляются в 100% случаев, характеризуются выраженной пароксизмальной активностью - часто в виде комплексов спайк-волна, множественных острых волн с преобладанием в височных отделах с одной или двух сторон, обычно асимметричных. Описана [19] длительная региональная и диффузная эпилептиформная активность в виде ДЭРД с нарастанием индекса в фазу медленного сна (до 85% и более) при пролонгированной записи. У многих детей с синдромом Ландау-Клеффнера во время медленного сна выявляется ESES. В большинстве случаев развиваются когнитивные и поведенческие нарушения, к которым примерно у 80% пациентов присоединяются эпилептические приступы (средний возраст - 5-7 лет, но их начало также описано в более старшем и младшем возрастах): генерализованные тонико-клонические, фокальные моторные, атипичные абсансы и атонические приступы, а также эпилептический статус. Приступы чаще отмечаются в ночное время. Синдром Ландау-Клеффнера характеризуется значительной гетерогенностью. В большинстве случаев эпилептические приступы и изменения на ЭЭГ исчезают до наступления 15-летнего возраста [2, 4, 19]. Как ESES, так и синдром Ландау-Клеффнера были исключены у пациентов рассматриваемой нами группы по данным клинического и нейрофизиологического обследования. При выявлении эпилептиформных изменений на ЭЭГ пациентам с дисфазией развития показано проведение видео-ЭЭГ-мониторирования в состояниях бодрствования и сна с последующим периодическим контролем ЭЭГ в динамике. Но, по-видимому, риск формирования эпилепсии у пациентов с дисфазией развития невысок. Подтверждением этому служат результаты проведенного нами [23] ретроспективного обследования 110 детей в возрасте 7-9 лет, которые ранее, в возрасте 3-4 года, наблюдались по поводу дисфазии развития. Из всей группы лишь в 1 случае отмечено развитие эпилепсии, а именно - миоклонической эпилепсии в возрасте 9 лет у девочки с ОНР 2-го уровня в анамнезе. Как отмечают L. Neuschlova и соавт. [9], частота обнаружения эпилептиформной активности среди пациентов с дисфазией развития варьирует в исследованиях разных авторов настолько широко (от 9 до 94%), что реальная оценка ее встречаемости затруднена. Это обусловлено методологическими различиями, в том числе критериями диагноза дисфазии, включением в изучаемые группы или исключением из них пациентов с аутистическими расстройствами, эпилептическими синдромами или эпилептическими приступами в анамнезе, а также в подходах к регистрации ЭЭГ и принципах оценки эпилептиформной активности. При проведении ЭЭГ или ЭЭГ-мониторирования C. Duvelleroy-Hommet и соавт. [7] выявили ДЭРД у 38% из 24 детей с дисфазией развития, A. Picard и соавт. [10] - у 50% из 52, B. Echenne и соавт. [8] - у 93% из 32, L. Neuschlova и соавт. [9] - у 39% из 28 пациентов. При этом из обследованных групп не исключались значительное число детей, страдающих эпилепсией и аутизмом, но также имеющих выраженное отставание в речевом развитии, что, безусловно, приводило к увеличению частоты обнаружения ДЭРД. В то же время R.Tuchman и соавт. [11] отметили эпилептиформную активность у 58% детей с дисфазией и эпилепсией, но только у 9% - без эпилепсии. Полученные нами данные позволяют уточнить частоту встречаемости эпилептиформной активности у пациентов с дисфазией развития в возрасте 3-4 лет без аутистических проявлений и эпилептических приступов в анамнезе; при этом показано, что эпилептиформная активность чаще обнаруживается при более выраженном отставании в речевом развитии, соответствующем ОНР 1-го уровня (16,1% случаев), чем при ОНР 2-го уровня (8,8%). Одновременно следует отметить, что результаты проведенных к настоящему времени исследований не позволяют обозначить какие-либо специфические паттерны ЭЭГ у пациентов с дисфазией развития. В том числе в качестве часто встречающихся при дисфазии развития изменений на ЭЭГ не могут рассматриваться ни ДЭРД, ни другие виды эпилептиформной активности. Для преодоления речевых нарушений детям с дисфазией развития показана комплексная терапия; наряду с проведением логопедической и психолого-педагогической коррекции рекомендуется назначать повторные курсы препаратов ноотропного ряда. При выборе лекарственной терапии в случаях сочетания дисфазии развития с субклинической эпилептиформной активностью на ЭЭГ следует отдавать предпочтение ноотропным препаратам, которые не вызывают ее нарастания. Таким лекарственным средством является пантогам (гопантеновая кислота), положительное действие которого подтверждено не только при дисфазии развития у детей [24], но и в терапии речевых, когнитивных и поведенческих нарушений в группе пациентов с эпилепсией в возрасте 3-4 лет, среди которых ни в одном случае не было зафиксировано отрицательной динамики на ЭЭГ [25]. Обобщая приведенные в статье данные, можно отметить: 1) при проведении ЭЭГ-исследований у 12,3% детей с дисфазией развития зарегистрированы признаки эпилептиформной активности, не проявляющиеся клинически. Эпилептиформная активность чаще выявлялась при ОНР 1-го уровня (16,1% пациентов), чем при ОНР 2-го уровня (8,8%), т.е. ее частота зависела от степени отставания в речевом развитии; 2) при выявлении эпилептиформных изменений на ЭЭГ пациентам с дисфазией развития показано проведение видео-ЭЭГ-мониторирования в состояниях бодрствования и сна с последующим периодическим контролем ЭЭГ под наблюдением невролога в динамике. Необходимо проведение дифференциальной диагностики с целью исключения редких эпилептических энцефалопатий, в том числе ESES и синдрома Ландау-Клеффнера. www.mediasphera.ru Эпилептиформная активность - Неврология - Здоровье Mail.ruанонимно, Женщина, 44 года Залевский Тимур Романович, 2 года 6 месяцев (30.08.2014 г.рожд.) Принимаемые АЭП: не получает. Видео-ЭЭГ-мониторинг проводился в течение 4 часов в состоянии активного и пассивного бодрствования, во время дневного сна и после пробуждения, с проведением функциональных проб. Параметры записи: Исследование проводилось с использованием международной схемы наложения электродов «10-20». Дополнительные электроды: ЭКГ. Система видео-ЭЭГ-мониторирования – Nihon Kohden, Japan. ЭЭГ в состоянии бодрствования. Запись бодрствования проводилась преимущественно при открытых глазах, ребенок двигательно активен, отмечается большое количество двигательных и миографических артефактов. Основная активность оценивалась при пристальном взгляде на предмет и в момент закрывания глаз – в затылочных отделах полушарий фрагментарно регистрируется ритмичная активность частотой 6-7 Гц, амплитудой до 70 мкВ – эквивалент альфа ритма. В состоянии активного бодрствования в лобно-центральных отделах регистрируется аркообразный сенсомоторный ритм, частотой 8 Гц, амплитудой до 50 мкВ. Бета активность представлена максимально в лобно-височных отделах полушарий, с переменной латерализацией, частотой 14-24 Гц, амплитудой до 20 мкВ, нередко трудно дифференцируема на фоне миографических артефактов. Биокципито-темпорально, периодически с переменной латерализацией, регистрируются нерегулярные полифазные потенциалы тета-дельта диапазона – окципитальные дельта волны детей. Медленные формы активности представлены широко, диффузно в виде низкоамплитудных волн, преимущественно тета-, реже дельта- диапазона, незначительно В бодрствовании крайне низким индексом регистрируется региональная эпилептиформная активность в левой и правой затылочных областях независимо в виде единичных пиков и острых волн, амплитудой до 80 мкВ. Функциональные пробы. Проба с открыванием и закрыванием глаз не проводилась. Проба с ритмической фотостимуляцией проводилась частотами 3, 6, 9, 12, 15, 18, 21, 24, 27, 30, 33 Гц фотопароксизмальные формы активности не зарегистрированы. Четкая реакция усвоения ритма не выявлялась. Проба с гипервентиляцией не проводилась. Запись во время сна. По мере засыпания отмечалось снижение индекса основной активности, вплоть до редукции и нарастание диффузной медленноволновой активности тета-диапазона. На этом фоне регистрируются билатерально-синхронные вспышки медленных волн дельта-диапазона, амплитудой до 220 мкВ, с амплитудным преобладанием бифронтально, периодически со смещением в центральные области – явление гипнагогической гиперсинхронизации (физиологический феномен стадии дремы). В первую и вторую стадии сна регистрируется появление вертексных потенциалов в центральных отделах полушарий, амплитудой до 170 мкВ. Также зарегистрированы заостренные потенциалы, схожие с комплексами острая-медленная волна в лобно-центральных отделах с амплитудным преобладанием по вертексным отведениям. С учетом морфологических и локализационных особенностей, данные паттерны можно рассматривать в рамках атипичных физиологических транзитов сна – вертексных потенциалов. Непосредственно 2-я стадия представлена «сонными веретенами» - быстрыми ритмичными формами активности в лобно-центральных отделах полушарий, частотой 12-14 Гц, амплитудой до 80 мкВ и К-комплексами в виде диффузных медленных волн или полифазных потенциалов, максимальной амплитудой в центральных отделах полушарий, до 260 мкВ. В ходе записи сна периодически регистрируются волны аркообразной заостренной формы частотой 6-7 Гц, 14 Гц в височных отделах полушарий, нередко с тенденцией к диффузному распространению - физиологические неэпилептические транзиты сна «6-14 Гц». Дельта сон сопровождался на части эпох записи нарастанием представленности диффузной высокоамплитудной медленноволновой активности сначала до 50%, а затем до 80% записи с одновременной постепенной редукцией физиологических паттернов сна. По ходу сна выявляется периодическое региональное тета-дельта замедление в правой височной области, а также левой затылочно-височной области независимо. На этом фоне в структуре регионального замедления невысоким индексом регистрируется региональная эпилептиформная активность в левой и правой затылочных областях независимо, реже – в правой задневисочной области (Т6) с распространением на височные отделы ипсилатерального полушария, а также биокципитально в виде одиночных и сгруппированных пиков и острых волн, комплексов пик-медленная волна, острая-медленная волна, амплитудой до 160 мкВ. Клинические события в ходе исследования не зарегистрированы. Заключение: Основной ритм соответствует возрасту. Сон модулирован на стадии. Физиологические паттерны сна визуализируются. По ходу сна выявлено периодическое региональное тета-дельта замедление в правой височной области, а также левой затылочно-височной области независимо. В бодрствовании крайне низким индексом зарегистрирована региональная эпилептиформная активность в левой и правой затылочных областях независимо в виде единичных пиков и острых волн. Во сне в структуре регионального замедления невысоким индексом зарегистрирована региональная эпилептиформная активность в левой и правой затылочных областях независимо, реже – в правой задневисочной области (Т6) с распространением на височные отделы ипсилатерального полушария, а также биокципитально в виде одиночных и сгруппированных пиков и острых волн, комплексов пик-медленная волна, острая-медленная волна. Эпилептических приступов не зарегистрировано. Беспокоит задержка развития речи (отдельные слова по картинкам, в быту не использует, речь тихая, в нос), обращённую речь понимает, выполняет простые инструкции, по мнению дефектолога есть элементы аутизации. Слух, зрение - норма. Беременность и раннее развитие по возрасту. Живем в Ярославской области, подскажите есть ли необходимость, по заключению ЭЭГ очной консультации. health.mail.ru |