|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
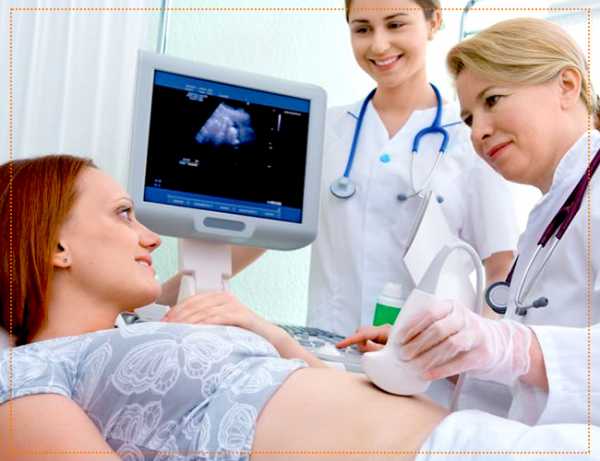
Подготовка к беременности анализыАнализы перед беременностью - бязательные анализы при планировании беременности для женщин – клиника АльтраВитаУзнать о состоянии своего здоровья можно с помощью сдачи анализов, обследования, которое нужно начинать заблаговременно. Большинство женщин становятся на учет к гинекологу уже при беременности. В этом случае при обнаружении проблем со здоровьем, врачу сложно будет помочь женщине, поскольку терапия может навредить плоду. Незапланированная беременность может закончиться плачевно: от самопроизвольного аборта в первом триместре до замирания плода по причине латентного инфекционного процесса в организме будущей матери. Такое происходит в 25% случаях. Ответственная позиция – это забота о собственном здоровье будущих родителей перед планированием беременности. Что необходимо для планированияВизит к гинекологу – это то, с чего нужно начинать планирование. После гинекологического осмотра, опроса врач определится с выбором диагностических мероприятий для пары.
При сборе анамнеза врач будет интересоваться:
Подробные ответы на эти и другие вопросы помогут доктору составить представление о возможных проблемах, которые могут помешать зачатию, нормальному вынашиванию, и назначить обязательные и дополнительные исследования. Готовимся к беременности с умом Оставьте свой e-mail и мы пришлем самые эффективные советы, которые помогут вам забеременеть Когда лучше проходить диагностикуПериод в 2–3 месяца перед планированием беременности – достаточный срок, чтобы сдать анализы, получить картину о состоянии здоровья, а также чтобы в случае необходимости пройти дополнительную диагностику, лечение. За этот период медикаменты выведутся из организма, а репродуктивные органы восстановятся, будут готовы к зачатию. После прохождения всех диагностических мероприятий можно приступать непосредственно к планированию. Гинеколога лучше посещать в первые несколько дней после менструации, исключения составляют состояния, сопровождающееся кровотечением, выраженной болью. За день до визита нужно исключить сексуальный контакт, поскольку семенная жидкость, оставшаяся во влагалище после полового акта, помешает получить достоверный результат анализов. Если женщина проходит антибактериальную или противогрибковую терапию, то визит к гинекологу лучше отложить на неделю-две после окончания приема препаратов. Антибиотики меняют влагалищную микрофлору, могут исказить результаты анализов. Непосредственно в день приема нужно провести интимную гигиену, не пользуясь при этом интимными дезодорирующими средствами. Гинекологический осмотр должен проходить при опорожненном мочевом пузыре, кишечнике. Анализы при подготовке к беременностиЖенщине, планирующей беременность, необходимо всесторонне обследоваться, причем здоровье будущего малыша зависит не только от нее, но и от ее супруга, поэтому будет лучше, если пара явится на прием, сдачу анализов перед беременностью вместе. На приеме специалист осмотрит женщину, возьмет мазки, выдаст направления на анализы, исследования: общие лабораторные анализы, анализ сифилис, ВИЧ, гепатит, УЗИ половых органов. Перед беременностью важно устранить все внутренние очаги инфекций, поэтому женщину направляют на углубленную диагностику. Читайте также Какие анализы сдавать перед беременностью?Обязательные анализы при подготовке к беременности для женщин:
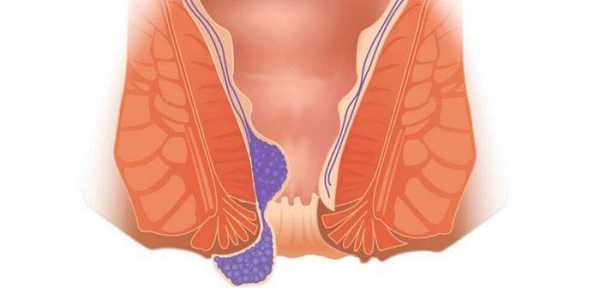
Визуальный осмотр наружных половых органов позволяет выявить высыпания, варикозное расширение вен, пигментацию отдельных участков слизистой. Очень важен осмотр области заднего прохода с целью обнаружения геморроидальных узлов, трещин, поскольку при беременности эти заболевания существенно обостряются. Зеркальный гинекологический осмотр и кольпоскопия позволяют оценить состояние шейки, выявить воспаление цервикального канала, эрозию, полипозные образования, эндометриоз. Также при кольпоскопии можно заподозрить рак шейки. Любое из этих патологических состояний может препятствовать естественному зачатию. Мазки берут из цервикального и мочеиспускательного канала, наносят на лабораторное стекло. При микроскопическом исследовании биоматериала можно обнаружить лейкоцитоз, свидетельствующий о воспалительном процессе, грибковую и/или бактериальную инфекцию. Дело в том, что воспаления могут протекать скрыто без особых проявлений, но в период беременности происходит гормональная перестройка, снижение иммунитета, провоцирующее активизацию патологических инфекционных агентов. Поэтому все инфекции нужно вылечить до зачатия. Также берется мазок из канала шейки матки на атипичные клетки (онкоцитология). Цитологическое исследование позволяет своевременно обнаружить онкологическое заболевание, которое на ранних стадиях может проходить бессимптомно. Но если женщине с онкопатологией половых органов удастся забеременеть, то онкопроцесс активизируется, усугубится. Анализы на ТОРЧ-инфекции – обязательный минимум, поскольку любая из этих инфекций может быть смертельно опасна для плода либо приводит к его аномальному развитию. Если у женщины не обнаружены никакие инфекционные болезни, то при беременности необходимо беречься, не допустить заражения. Если будущая мать в детстве переболела краснухой, то у нее формируется пожизненный иммунитет от данной инфекции. В остальных случаях женщине могут предложить прививку от краснухи, после которой до предполагаемого зачатия должно пройти не менее трех месяцев. Женщины, имеющие домашних животных должны проявлять осторожность в общении с ними, поскольку от животных можно заразиться другой опаснейшей инфекцией – токсоплазмозом. По статистике данной болезнью переболели 15% женщин, для остальных 75% этот вирус потенциально опасен. Поэтому перед планированием беременности, в период гестации нужно ограничить общение с домашними животными, а мясо, употребляемое с пищу, подвергать тщательной термической обработке. Цитомегаловирусом можно заразиться воздушно-капельным путем. Если при обследовании обнаружен высокий уровень вируса, то назначается противовирусная терапия. При отрицательном результате следует соблюдать профилактические меры. Вирус герпеса присутствует в организме постоянно, его носителями является 90% населения планеты. В течение жизни вирус может никак не проявляться, но у беременных он может активизироваться, стать из условно-патогенного патогенным. В этом случае вирус может быть причиной развития различных пороков у плода. У переболевших ранее женщин вырабатываются антитела к вирусу герпеса. Если в период гестации наблюдается обострение герпеса, то нужно обращаться к врачу как можно раньше. Анализ на герпес перед планированием позволяет оценить потенциальный риск первичного инфицирования. Это же относится, к половым инфекциям, только анализы сдаются обоими партнерами. Будущим родителям нужно знать свою группу крови, резус-фактор. При рождении резус-положительного ребенка у женщины с отрицательным резусом, возможно развитие иммунных осложнений. Этот риск минимален при первой беременности и возрастает при последующих. Бывают случаи возникновения конфликта не только по резус-фактору, но и по группе крови. Врач «АльтраВиты» подробно расскажет, что делать, какие анализы сдавать при вероятности конфликтов по группе, резусу крови. Трансвагинальное УЗ-исследование перед планированием, проводимое в первую фазу менструального цикла, позволит исключить патологические состояния, которые могут стать препятствием к естественному зачатию или вынашиванию. В частности, на УЗИ выявляются миомы матки, воспаления, кисты, полипы, опухоли. Это позволяет удалить патологическое образование, а в дальнейшем обеспечить нормальное протекание беременности. По показаниям проводится исследование гормонального фона, генетический скрининг с консультированием у генетика, определение работы свертывающей системы крови. Такими показаниями служит нарушение цикла, лишняя масса тела, эндокринные хронические заболевания, не наступление беременности в течение года при регулярном сексе без предохранения. Врач определяет, на какие гормоны нужно сдавать анализы. Чаще всего это:
Дополнительно назначается генетический скрининг, если у будущих родителей есть или были родственники, имеющие генетические расстройства, либо несколько беременностей у женщины заканчивались выкидышами. Ureaplasma parvum (ПЦР) Мазок на цитологию Тестостерон общий Обязательно будущая мама консультируется минимум у трех специалистов:
В определенных случаях потребуется посещение эндокринолога, генетика, других узких специалистов. При планировании беременности партнер также должен проходить некоторые обследования. В обязательном порядке, это флюорография для исключения туберкулеза, анализы крови, мочи общие, а также анализ на группу, резус-фактор, сифилис. При обнаружении у партнерши венерических инфекций, партнер также сдает аналогичные анализы. Если мужчина старше 40 лет, то он проходит консультацию генетика. При неудачных попытках зачать ребенка сдается спермограмма, анализ на совместимость. Расшифровка результатовГинекологический осмотр, мазки на флору позволяют диагностировать воспалительные заболевания органов репродуктивной системы. Мазок на цитологию необходим для исключения злокачественных образований шейки матки. Анализ крови на ВИЧ, сифилис, вирусные гепатиты сдается обязательно. Эти инфекции очень часто протекают бессимптомно, наносят непоправимый вред здоровью малыша. Данное утверждение справедливо и для других инфекционных заболеваний. Своевременная диагностика, правильное лечение обеспечивают рождение здорового малыша, без аномалий развития, врожденных заболеваний. Ультразвуковая диагностика применяется для обследования внутренних органов, выявления возможных отклонений.
altravita-ivf.ru Анализы при планировании беременности | Официальный сайт Huggies®Список анализов при планировании беременности во многом зависит от возраста будущих родителей и анамнеза. Планирование беременности: анализы для женщинОбследование будущей матери обычно начинают с посещения гинеколога, который на осмотре оценит состояние органов малого таза и решит, какие анализы при планировании беременности необходимо сдать. На первом же приеме врач может сделать мазок на флору, цитологический мазок (так называемый пап-тест — на наличие или отсутствие атипичных клеток в области шейки матки), мазок на скрытые инфекции (уреаплазма, микоплазма, хламидии). Необходимые анализы при планировании беременности включают общий анализ крови, отслеживающий воспалительные процессы в организме и уровень гемоглобина. Еще анализы крови при планировании беременности берут на группу крови и резус-фактор, чтобы исключить риск возникновения резус-конфликта. Обязательные анализы при планировании беременности также включают анализ крови на сахар, коагулограмму (анализ на свертываемость) и биохимический анализ крови. Последний оценивает работу таких внутренних органов, как почки, желчный пузырь, печень и пр. В основные анализы при планировании беременности входит также анализ крови на ВИЧ, гепатит В (HbSAg), гепатит С (HCV) и сифилис (RW). Анализы ПЦР при планировании беременности — это исследование соскоба из шейки матки на наличие возбудителей хламидиоза, герпеса, микоплазмоза, цитомегаловируса, уреаплазмоза. Вообще анализ ИППП (инфекционные заболевания, передающиеся половым путем) при планировании беременности можно сделать и другим способом, но именно метод ПЦР диагностики дает возможность исследовать пробы наиболее полно. Планирование беременности включает анализы на инфекции, способные негативно сказаться на ходе беременности:
В стандартный перечень анализов при планировании беременности обычно не включают анализы на гормоны. Их рекомендуют проводить при нарушении цикла у будущей мамы, излишнем весе, когда беременность не наступает более года. Если врач считает необходимым сдать анализ на гормоны, планирование беременности выходит на другой уровень. Конкретный набор гормонов для исследования определяется лечащим врачом в зависимости от показаний. Это могут быть:
Генетические анализы при планировании беременности также являются дополнительными и назначаются только при особых условиях — например, когда в семьях будущих родителей уже есть генетические заболевания или у женщины уже было две и более регрессирующие беременности. Какие анализы сдавать при планировании беременности помимо крови, обязательно подскажет гинеколог. Наверняка в списке будет общий анализ мочи. Результаты отражают как общее состояние организма, так и возможное наличие каких-либо заболеваний мочеполовых путей, которые необходимо вылечить еще до зачатия.  Анализы мужчине при планировании беременностиНужно сдать в обязательном порядке, так как несмотря на то, что он не будет вынашивать ребенка, он дает ему половину генетического материала. А чтобы будущий отец не отлынивал, можно утешить его тем, что в большинстве случае анализы перед планированием беременности мужчине сдать бывает гораздо быстрее и проще, чем женщине. Сдача анализов при планировании беременности и консультация с врачом — это всего лишь один визит в клинику, пользу от которого сложно переоценить. Будущему отцу понадобятся:
Если врач посчитает нужным, он может дополнительно исследовать кровь на инфекции, передающиеся половым путем, а также направить и на другие анализы в соответствии с анамнезом мужчины. В случае, когда беременность не наступает более года при активных попытках, обязательно сдается спермограмма, призванная определить количество сперматозоидов в сперме и их активность. Возможно, по результатам этого анализа мужчине придется пройти лечение, чтобы повысить показатели. Анализ на совместимость супругов входит в анализы при планировании беременности, если последняя не наступает более года и при этом исключены остальные причины ненаступления беременности (различные инфекции, новообразования в половых органах, плохая спермограмма и т. п.), так как несовместимость как таковая встречается крайне редко. www.huggies.ru Анализы при планировании беременности | Какие анализы сдать перед беременностьюСписок анализов, которые необходимо сдать будущим родителям перед беременностью, определяет врач. Если у пары нет проблем со здоровьем, можно обойтись минимальным количеством исследований. Однако если партнеры столкнулись с трудностями во время зачатия ребенка или пережили несколько выкидышей, им нужно подготовиться к более тщательному обследованию. Сдать анализы при планировании беременности нужно и женщине, и мужчине. Обязательные анализы перед беременностью для обоих партнеровПодготовка к беременности позволяет решить массу проблем, которые могут появиться при попытках зачать ребенка, во время вынашивания и родов. Однако во всем мире (в том числе и в России) в среднем только 6 беременностей из 10 оказываются запланированными. И только 4 из 100 происходят после так называемой «прегравидарной подготовки», включающей анализы при планировании беременности, корректировку образа жизни и питания. Конечно, в таких семьях процент успешных беременностей и здоровых детей выше. Поэтому если пара планирует рождение ребенка, ей нужно задуматься об этом и сдать анализы перед беременностью:
Основные анализы перед беременностью нужно пройти за 3 — 6 месяцев до предполагаемого зачатия. Если обнаружены инфекции, их надо пролечить. Если вы не болели краснухой, корью или ветряной оспой, желательно сделать прививку и только через 3 месяца после нее приступать к планированию беременности. Анализы на гормоны перед беременностьюОбычно показанием для анализов на гормоны становятся: нерегулярный менструальный цикл, бесплодие, выкидыши. Если женщина столкнулась с одной из этих проблем, надо обратиться к гинекологу-эндокринологу и сдать комплекс анализов перед беременностью.
Анализы на гормоны сдают утром натощак, не позднее 10 часов утра. Накануне избегайте стрессов и физических нагрузок, откажитесь от секса и горячей ванны. Все это может повлиять на уровень гормонов. Если принимаете антибиотики, гормональные препараты, БАДы, сделайте перерыв на 1- 2 недели и только после этого сдавайте кровь. Если результаты исследований говорят о дисбалансе, надо приступать к лечению. В качестве терапии, нормализующей гормональный фон, врачи рекомендуют противозачаточные таблетки. После курса лечения сдайте анализы повторно. Какие надо сдать анализы перед планированием беременности мужчине?Список основных анализов перед беременностью для мужчины может быть расширен.
Генетическое обследование: анализы перед планированием беременностиГенетическое тестирование не входит в список обязательных анализов перед беременностью. Обычно к нему обращаются в случае бесплодия, причины которого выявить не удалось, неудачных попыток ЭКО, спонтанного прерывания нескольких беременностей или рождения больного ребенка. Генетические анализы не требуют специальной подготовки. Лекарства или физические перегрузки никак не скажутся на ДНК, которая необходима для исследования. Кровь из вены можно сдать в любое время вне зависимости от приема пищи. Какие анализы нужны перед беременностью, подскажет генетик.
Подготовка к беременности требует немало времени и затрат, но это того стоит. 3 — 6 месяцев, которые пара потратит на анализы перед планированием беременности, позволят избежать многих осложнений. Ведь профилактика, как известно, всегда эффективнее, чем лечение и реабилитация. www.w-health.ru с чего начать и какие анализы сдаватьПодготовка к беременности считается неотъемлемой частью жизни любой супружеской пары. Как правило, если супруги ждут первого ребенка, то возникает очень много вопросов. С чего же начать подготовку к беременности, чтобы ребенок родился с крепким здоровьем? Давайте подробно рассмотрим этот очень важный вопрос. СОДЕРЖАНИЕ СТАТЬИ: Программа правильной подготовки к беременностиЕсли вы хотите родить здорового ребенка, то обязательно нужно правильно готовиться к этому ответственному шагу. В программу необходимой подготовки к вынашиванию малыша нужно внести следующие пункты.
С чего начать подготовку к беременности: первые шагиКогда речь идет о подготовке к беременности, необходимо в первую очередь сходить на прием к гинекологу. Идеальным вариантом есть наличие постоянного врача, который постоянно наблюдает за состоянием здоровья женщины. У него получится гораздо лучше провести необходимую консультацию и подготовиться к вынашиванию малыша. Для того, чтобы провести нужные обследования до наступления беременности – необходимо минимум три месяца. Если врачи в этот период вашей жизни дают дополнительные консультации и советы, не стоит ими пренебрегать. Если возраст женщины перешел черту в 30 лет, то врач должен обязательно назначить специальный генетический скрининг. Данная процедура позволит исключить риск появления разнообразных патологий у будущего ребенка. Пройти обследование, сдать анализы, посетить специалистов должна не только женщина, но и мужчина. Это позволит исключить в дальнейшем многие проблемы, которые могут возникнуть во время беременности или уже после рождения ребенка. Все обследования, которые проводятся на этапе подготовки к беременности, учитывают некоторые факторы:
Подготовка к беременности включает в себя консультации не только у гинеколога, но и у стоматолога, эндокринолога, терапевта. Достаточно часто возникает потребность в дополнительном посещении окулиста, невропатолога, кардиолога. Если вы раньше не сделали какие-то прививки, то их нужно сделать во время подготовки к беременности. Это позволит устранить многие осложнения, которые могут угрожать жизни беременной женщины и ее ребенку. Подготовка к беременности: анализы и обследованияС первого дня беременности организм женщины начинает подвергаться большой нагрузке. Практически все органы начинают работать в два раза больше, постепенно начинает возрастать нагрузка также на эндокринную систему, нервную. В связи с этим происходит ухудшение иммунитета, могут начать давать о себе знать заболевания, которые относятся к группе скрытых. Это все может привести к появлению угрозы жизни ребенку и его матери. За три месяца до беременности необходимо сдать все анализы, пройти ЭКГ, УЗИ внутренних органов. Подобное обследование поможет определить наличие заболеваний и вылечить их до начала беременности. Для того, чтобы правильно подготовиться к беременности, необходимо тщательно проверить репродуктивную систему. Сначала сходите на консультацию к гинекологу. Он должен назначить ряд процедур для того, чтобы определить состояние репродуктивной системы женщины. В обязательном порядке нужно сделать УЗИ, бактериоскопию, исследование цитологического характера, сдать анализы на краснуху и токсоплазмоз, сдать кровь на наличие TORCH-инфекций.
Основные анализыС помощью УЗИ можно определить, есть ли у женщины заболевания репродуктивной системы. Очень часто можно столкнуться с такой проблемой, как хронический эндометрит. Данное заболевание может значительно осложнить наступление желаемой беременности. Все заболевания репродуктивной системы необходимо вылечить. В зависимости от состояния здоровья женщины, а также продолжительности ее менструального цикла, гинеколог может назначить несколько УЗИ. Бактериоскопия – это специальный мазок на флору. Даже если женщина полностью здорова, у нее во влагалище присутствует условно-патогенная флора. Это значит, что при появлении благоприятных условий, она может стать патогенной. Во время вынашивания ребенка начинает очень сильно меняться гормональный фон женского организма. Это считается одной из наиболее весомых причин, которая может привести к активизации условно-патогенной флоры и спровоцировать развитие самых разных заболеваний. Поэтому, подготовка к беременности обязательно включает в себя мазок на флору, что позволяет определить уровень чистоты женского влагалища. Мазок на цитологию – это специальная процедура, которая позволяет обнаружить заболевания шейки матки: фоновые, раковые, предраковые. Анализы на наличие TORCH-инфекции играют очень важную роль. Такие заболевания могут передаться от матери к ребенку внутриутробно. Если женщина заразится TORCH-инфекцией во время беременности, то это вполне может привести к самопроизвольному аборту. В некоторых случаях дети рождаются мертвыми или же имеют значительные пороки развития. Прежде, чем приступить к зачатию малыша, необходимо сдать анализы на наличие данных инфекций. Если в крови будут присутствовать G-антитела, то это значит, что женщина имеет иммунитет к данных болезням, соответственно нет никакой угрозы для жизни и развития ребенка. Если же анализ не определил наличие антител, то подготовка к беременности в этом случае подразумевает проведение вакцинации от TORCH-инфекций. Соответственно, зачатие нужно будет отложить еще на некоторое время. Если женщина или ее супруг вступали в случайные половые связи и при этом не предохранялись, то обязательно нужно сдать анализы на наличие половых инфекций, а именно: ВИЧ, сифилис, гонорея, хламидиоз и прочее. Если после обследования гинеколог увидит хотя бы признаки гормонального нарушения, то он обязательно направит женщину на дополнительные процедуры. Также он расскажет какие гормоны нужно сдать и в какой именно день вашего менструального цикла. Если менструальный цикл не имеет нарушения, женщина не имеет никаких жалоб на свое здоровье, а врач не увидел никаких подозрительных симптомов, то анализы на гормоны можно не сдавать. Прививки во время подготовки к беременностиНекоторые инфекции очень опасны во время беременности. Если вы заболеете во время вынашивания малыша, то это может навредить и вам, и ему. В связи с этим нужно сделать все необходимые прививки еще во время подготовки к беременности. КраснухаОдной из наиболее опасных прививок во время беременности, считают краснуху. Она может спровоцировать выкидыш или же сильные врожденные пороки в развитии малыша. Очень часто в таких ситуациях возникает синдром врожденной краснухи. Дети, которым был поставлен данный диагноз, рождаются инвалидами. Они имеют сильные нарушения слуха, зрения, порок сердца и многие другие серьезные заболевания – сахарный диабет, аутизм, дисфункцию щитовидной железы. Если в детстве вы не болели краснухой, не делали прививку, то примерно за два-три месяца до зачатия стоит сделать специальную прививку. Прививка против краснухи относится к числу живых вирусов. Ее нельзя делать во время беременности, ведь существует слишком большой риск заражения вирусом ребенка. После того, как будет проведена вакцинация, отложите зачатие на несколько месяцев, а это все время тщательно предохраняйтесь.
Гепатит ВЕще одной болезнью, от которой нужно привиться до наступления беременности, считается гепатит В. Вирус попадает в организм человека через кровь и остальные биологические жидкости, в качестве которых могут выступать слюна, моча, выделения во время менструации. Гепатит В очень легко передается от матери малышу непосредственно во время родового процесса. Дети очень тяжело переносят данное заболевание. Примерно в 90% всех случаев заражения грудничков, появление вируса в организме приводит к развитию хронического гепатита. У взрослых статистика более положительная – только 5 случаев из 100. Прививку от гепатита В необходимо проводить в три этапа. Сначала она делается в выбранный врачом день, затем через месяц после первой вакцинации и через полгода. В связи с этим подготовка к беременности может затянуться на полгода или даже больше. Если подходит срок вакцинации от столбняка и дифтерии, то ее нужно обязательно сделать. Делают ее раз в десять лет. Младенцы не имеют антител, которые смогут защитить их от столбняка и дифтерии, поэтому во время грудного вскармливания в его организм попадают материнские антитела. Это позволяет выработать хотя бы незначительный иммунитет у ребенка к данным заболеваниям. Подготовка к беременности: питаниеКогда пара готовится к беременности, то стоит достаточно много внимания уделять питанию не только женщине, но и мужчине. Казалось бы, что питание не особо влияет на репродуктивную функцию, но в то же время оно имеет влияние на весь организм и здоровье в целом. Поэтому, если у вас идет активная подготовка к беременности, то стоит уделить внимание следующим нюансам в питании:
Полезное питание предполагает и некоторые ограничения. Без них подготовка к беременности не будет достаточно эффективной. Уменьшите количество сладкого и мучного. Полностью исключите газированные напитки. Старайтесь не пить кофе, сократите количество выпиваемого чая. Из рациона необходимо полностью исключить печень. В ней содержится слишком много витамина А, что может навредить ребенку во время его развития. Подготовка к беременности: витаминыБольшую роль в полноценном развитии ребенка играет достаточное количество витаминов в организме матери. Витамин Е помогает матке равномерно расти, способствует правильному развитию малыша. Витамин D значительно понизит риск развития у крохи дефицита кальция. Если в организме женщине не хватает аскорбиновой кислоты (витамин А), то в конечном результате это может даже привести к преждевременному прерыванию беременности. Также благодаря витамину А может полноценно развиваться плацента.
Витамины В2, В1 отвечают за постоянное укрепление мышечных волокон. Все витамины группы В помогают правильно развиваться яйцеклетке. Если в женском организме недостаточно витамина В6, то это может спровоцировать развитие очень сильного токсикоза, из организма начинает хуже выходить лишняя жидкость. Недостаточное количество никотиновой кислоты – витамина РР приводит к выкидышу или же появлению у плода разнообразных аномалий развития. Отдельно хотелось бы рассказать о фолиевой кислоте. Недостаточное количество фолиевой кислоты очень сильно повышает риск рождения ребенка с наличием болезни Дауна, а также многочисленными врожденными, серьезными заболеваниями. Поэтому стоит уделить внимание приему фолиевой кислоты не только во время беременности, но и на этапе подготовки. Как подготовить матку к будущей беременностиПрежде, чем приступать к зачатию, необходимо подготовить матку и шейку матки к столь сильной нагрузке. Для этого необходимо провести следующие действия:
Для подготовки шейки матки можно также использовать некоторые народные средства, но только после консультации со своим гинекологом, которые помогает подготовиться к беременности.
Подготовка к беременности после выкидышаПосле того, как будут установлены причины выкидыша, необходимо в первую очередь успокоиться и на некоторое время забыть о новой беременности. Организм женщины должен обязательно отдохнуть хотя бы несколько месяцев после столь серьезного стресса. Уделите больше внимания своему питанию, правильному образу жизни, больше гуляйте на свежем воздухе. Не стоит прекращать принимать витамины, которые помогут привести в порядок здоровье, нормализовать обмен веществ. Запомните: выкидыш – это не приговор, старайтесь больше думать о хорошем исходе следующей беременности. После того, как организм отдохнет и вы восстановите свои силы, необходимо сходить на УЗИ, посетить гинеколога. Специалисты рекомендуют начинать подготовку к беременности после выкидыша не ранее, чем через шесть месяцев. Подготовка к беременности после 35 летСовременные женщины, как правило, рожают достаточно рано и поэтому им кажется, что после 35 лет родить уже нереально. Конечно, могут возникнуть некоторые проблемы во время беременности, но даже в таком возрасте вполне реально родить здорового доношенного ребенка. После 35 лет к подготовке к зачатию необходимо отнестись еще более серьезно, чем в более раннем возрасте. Женщина может столкнуться с такими проблемами:
Для того, чтобы подготовка к беременности после 35 лет прошла достаточно успешно, необходимо пройти совершенно все обследования, которые назначает ваш гинеколог. Также сдавайте все анализы и выполняйте рекомендации специалиста.
Подготовка к беременности после КСНачинать подготовку к беременности после кесарева сечения можно начинать только через три года. Этого времени будет более, чем достаточно, чтобы рубец полностью зажил. Также за три года смогут полностью восстановиться совершенно все репродуктивные способности женского организма. Очень важно в этот период не допускать появления нежелательной беременности. Если первые роды закончились кесаревым сечением, то вторая беременность обязательно должна быть запланированной. В таком случае важным этапом подготовки будет использование контрацептивов, что не допустит наступления беременности раньше положенного срока. Все время нужно следить за процессом заживления рубца на матке, за восстановлением организма. Когда вы решитесь на вторую беременность, предварительно проконсультируйтесь с гинекологом. Он обязательно даст направление на УЗИ, чтобы проверить состояние рубца и только после этого скажет, можно беременеть или нужно подождать еще какое-то время. Подготовка к беременности вторым ребенкомЕще до начала планирования второго ребенка, необходимо пройти полное обследование, сдать анализы. Если были выявленные какие-то заболевания, то их обязательно нужно вылечить. Очень важно достаточно внимания уделять укреплению тазовых мышц после первых родов. Делайте специальные упражнения, которые помогут подготовиться к беременности вторым ребенком. Таким образом матка быстрее вернет нужный уровень тонуса, а вторые роды пройдут гораздо быстрее и легче. Когда начинать подготовку к беременности – это вопрос, который интересует многие пары. Поговорите об этом со своим гинекологом, ведь для одной пары достаточно трех месяцев, чтобы подготовиться к беременности, а другим может понадобиться несколько лет. Все будет зависеть от состояния здоровья не только женщины, но и мужчины. skororody.ru Анализы и обследования, необходимые перед планированием беременности.Содержание:В последнее время становится все больше супружеских пар, серьезно готовящихся к появлению ребенка. Ведь чем лучше будет подготовлена будущая мама, тем больше шансов, что ее беременность пройдет легко и в семье появится здоровый малыш. Перед планированием, необходимо сдать целый ряд анализов и нанести визит к нескольким врачам, для того чтобы выявить возможные проблемы со здоровьем как у женщины, так и у мужчины, и успеть их устранить до зачатия ребенка. к содержанию ↑С чего начать обследование? Что в него входит?Для женщины обследование в первую очередь начинается с посещения кабинета гинеколога. В первую очередь вас осмотрят на кресле, произведут оценку состояния шейки матки и возьмут цитологический мазок. После этого, вам выпишут направления на сдачу анализов и на прохождение УЗД. Кроме этого, в список анализов для планирования беременности входят общий анализ крови и мочи, необходимые для проверки состояния организма, определения уровня гемоглобина и сахара в крови, выявления возможных воспалительных процессов, а также для определения состояния мочеполовых путей. Еще одной из самых необходимых процедур является ПЦР-диагностика инфекций. Диагностика представляет собой исследование крови на наличие опасных инфекций, которые представляют большую опасность для развития и жизни плода. Результаты ПЦР-диагностики также покажут, имеются ли у вас такие инфекции, как:
Помимо этого, врач может дать направление на проверку таких опасных заболевания, как гепатит В, гепатит С, ВИЧ и сифилис. к содержанию ↑Особенности группы крови и резус-фактора супругов при планированииНеобходимо также выяснить группу и резус-фактор крови как у женщины, так и у ее мужа. Положительный резус-фактор у жены и отрицательный у мужа поводов для беспокойства не вызывает. А вот если по результатам анализов крови у будущей матери обнаружен отрицательный резус, а у мужчины – положительный, то при наступлении беременности возможен резус-конфликт. Особенно это касается женщин, перенесших когда-либо переливание крови, беременность, аборт или иную хирургическую операцию, ведь вероятность образования в их крови специфических антител увеличивается. Между резус-положительным ребенком и резус-отрицательной матерью может возникнуть резус-конфликт, приводящий к иммунным осложнениям, например, к гемолитической болезни новорожденных. При отрицательном резусе женщины, положительном резусе мужчины и при отсутствии титра резус-антител перед беременностью проводят резус-иммунизацию. Конфликт по группе крови встречается реже, однако доктора должны учитывать и этот факт. к содержанию ↑Анализ крови на гормоныДругим немаловажным критерием оценки здоровья женщины является определение в ее крови концентрации гормонов, данный анализ гормонов является необязательным, а обследование может назначаться при нарушении менструального цикла, излишнем весе, неудачных попытках забеременеть более года и предыдущих беременностях с неудачным исходом.
В этом списке могут быть:
В некоторых случаях, врач может направить женщину на анализы, определяющие содержание антител к кардиолипину, хорионическому гонадотропину, фосфолипидам и выявляют волчаночный антикоагулянт, для определения полной картины здоровья будущей мамы. к содержанию ↑Проверка на TоRCH-инфекцииЕще одним из важнейших способов подготовки к зачатию, является проверка организма на наличие TоRCH-инфекций. Инфекции данного рода представляют наибольшую опасность для вынашивания ребенка. В данное заболевание входят такие инфекции, как: токсоплазмоз, краснуха, цитомегаловирус и генитальный герпес. Если у женщины обнаружится хотя бы один из перечисленных возбудителей, гинеколог не разрешит планирование, пока не произойдет полное выздоровление от TоRCH-инфекции. к содержанию ↑УЗИ органов малого таза перед планированием ребенкаДругим способом обследования, является УЗИ органов малого таза, которое выявляет заболевания и патологические процессы, препятствующие зачатию и нормальному вынашиванию беременности. Исследование УЗИ проводится на 5 и 7 и 21 и 23 дни цикла. В ходе первичного исследования происходит оценка общего состояния органов малого таза, диагностируются проблемы, требующие хирургического вмешательства: киста яичника, миома матки, полип слизистой оболочки матки. На 21 и 23 день цикла определяется трансформация эндометрия и наличие желтого тела, определяется, произошла ли овуляция. Таким образом, для обследования женского здоровья, врач может назначить ряд следующих анализов:
Посещение узких специалистовКомплексное обследование завершается посещением ЛОР-врача, стоматолога и терапевта. Лор-врач выявит наличие или отсутствие хронических заболеваний горла, носа и уха, поскольку болезнь будущей мамы такими заболеваниями, как: ОРЗ и ОРВИ может нарушить нормальное развитие нервной системы плода. Заболевания ЛОР-органов опасны, а в хронической форме они будут постоянным источником инфекции. Стоматолог. Своевременное обследование ротовой полости и лечение болезни зубов избавит от риска возникновения опасной инфекции, поскольку в период беременности трудно осуществлять полноценное лечение зубов. К тому же инфекции в ротовой полости провоцируют воспалительные процессы, что является опасным. Потому решать стоматологические проблемы желательно до наступления беременности. Общие анализы мочи и крови нужно показать терапевту. На основании проведенных исследований и осмотра, терапевт сделает заключение о состоянии здоровья. В некоторых случаях, терапевт может направить женщину на консультацию к кардиологу, т.к. возрастающая нагрузка на сердечно-сосудистую систему женщины во время беременности и родов может ей навредить, если имеются заболевания или патологии в этой сфере. child-blog.ru Анализы и обследования при планировании беременностиПодготовка к зачатию — важный период для будущих родителей. В это время надо наладить рацион питания, избавиться от вредных привычек и проверить своё здоровье. Комплексное обследование позволит выявить «неполадки», своевременно пролечиться, тем самым спрогнозировав течение беременности и предотвратить патологические изменения в организме ребёнка. Планирование беременности: дань моде или необходимостьСпособность женщины к зачатию, беспроблемному вынашиванию и благополучному рождению малыша зависит от ряда факторов. Одно из главных условий — готовность организма к беременности. Сниженный иммунитет, инфекции, гормональный сбой, болезни внутренних органов снижают вероятность зачатия, и иногда становятся причиной патологии плода или самопроизвольного аборта. Риски усиливаются, если будущие родители старше 35-ти лет. Основные задачи обследований будущих родителей:
Обследования и анализы для будущих родителейОбследования проходят оба партнёра. На основании полученных результатов врач составляет общую физиологическую картину, определяет вероятность зачатия и готовность женского организма к деторождению. Обследования и анализы женщины перед зачатиемВ первую очередь будущая мать должна посетить гинеколога. Врач определит план диагностики и выпишет требуемые направления. Стандартная схема обследования включает ряд обязательных анализов.
Лейкоциты — «иммунный контроль» организма, норма: 4-9*109/л. Повышенный уровень — признак воспалительно-гнойного процесса, сниженное количество — болезнь вирусного характера.
Помимо сдачи анализов, женщину направляют на УЗИ: особое внимание уделяется репродуктивной системе. Выявленные изменения матки, придатков, яичников обязательно надо вылечить до зачатия. Кроме гинеколога, общую оценку состояния здоровья будущей роженицы, должны дать и профильные специалисты:
В индивидуальном порядке может потребоваться дополнительная консультация хирурга и аллерголога. Обследования и анализы мужчины перед зачатиемПеречень обязательных обследований для мужчин заметно меньше. Как и будущие мамы, папы сдают клинический анализ крови, проводят диагностику на инфекции, определяют группу крови, устанавливают резус-фактор. Дополнительная диспансеризация необходима в случае длительных неудачных попыток оплодотворения. Установить причину помогут следующие анализы:
Дополнительные обследования при планировании беременностиВ некоторых случаях врач назначает обследования на наличие антител к опасным инфекциям, проверку гормонального фона организма и выполнение генетического анализа. TORCH-комплекс — выявление скрытых инфекций Инфекции TORCH-панели не вредят здоровью взрослого человека, однако могут иметь самые печальные последствия для плода. Комплексный анализ устанавливает наличие двух типов антител: LgM и LgG. Наличие первых антител сигнализирует об острой форме инфекции, высокий уровень LgG — о выработке устойчивого иммунитета к болезни. Если оба маркера отсутствуют, значит, организм не встречался с вирусом. Оптимальный вариант — наличие LgG. При встрече с вирусом антитела противостоят заболеванию и защитят плод. При выявлении LgM c беременностью придётся повременить. TORCH-комплекс подразумевает определение антител к токсоплазмозу, цитомегаловирусу, герпесу, краснухе. Составление гормональной панелиАнализ гормонального фона назначают в исключительных ситуациях. Обследование недешёвое, и делать его без показаний нецелесообразно. Определяющие факторы для консультации эндокринолога и проведения гормональной диагностики:
У женщины проверяют: фолликулостимулирующий, лютеинизирующий гормон, тироксин, эстрадиол и пролактин. Будущим отцам, кроме перечисленных выше гормонов, рекомендуют проверить тестостерон. Сбалансированный гормональный фон мужчины влияет на выработку здоровых, активных сперматозоидов. Когда нужна консультация генетика?Посещение врача-генетика требуется парам, где одному или обоим партнёрам больше 35 лет. Дополнительные показания к генетической экспертизе: наличие в семье детей с генетическими заболеваниями, родственников с психическими расстройствами, или родственников, болевших гемофилией. Кроме того, гинеколог направляет пару в генетический центр семьи, если у них было две и больше регрессирующие беременности. Консультация генетика неизбежна, если родители — кровные родственники, или если один из пары длительный период проживал в загрязнённой зоне или имел периодический контакт с химикатами. Доктор назначает цитогенетическую диагностику, оценивает качество хромосом, вероятность генных мутаций. Обращаться к генетику надо за 3-4 месяца до предполагаемого зачатия. Сдача анализов, сбор анамнеза отнимает немало времени у будущих родителей. Но все старания окупаются с лихвой здоровьем долгожданного ребёнка. Ответственный подход к планированию помогает исключить опасные осложнения в развитии плода, вынашивании и рождении малыша. Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача. advicemama.ru Подготовка к беременности: какие анализы нужно сдать?Врачи рекомендуют готовиться к беременности за год до её планирования. В это время и женщине и мужчине нужно вести здоровый образ жизни, постараться бросить курить и не употреблять спиртных напитков. Перед планированием беременности необходимо сдать все необходимые анализы. Для начала нужно выяснить, нет ли у женщины и мужчины заболеваний, передающихся половым путём. Нужно сдать анализы на ВИЧ, гепатит, наличие хламидий, уреаплазм, микоплазм, трихомонад и вируса герпеса. Немаловажно выяснить наличие или отсутствие вируса папиломмы человека, гарднереллеза, цитомегаловируса, стрептококка группы В, золотистого стафилококка. После того, как будут сданы эти анализы, в случае даже если вирусы не были обнаружены, рекомендуется повторить их через какое-то время. Если анализы показали какое-то заболевание, необходимо лечиться и после курса лечения сдать анализ контрольно. «Контрольные» анализы проводят три раза с интервалом в несколько недель.
При наличии хронических заболеваний, таких как сахарный диабет, заболевания щитовидной железы, сердечно-сосудистой системы и почек, в случае обнаружения онкологических заболеваний и т. д., нужна ОБЯЗАТЕЛЬНАЯ консультация специалиста. Врач выяснит вероятность риска неблагополучного течения беременности и назначит правильную подготовку к ней. Будущей матери необходимо выяснить, болела ли она в детстве краснухой. Это заболевание очень опасно для беременной и плода, поскольку вызывает врожденные аномалии и отклонения у ребенка, вплоть до выкидыша. Если будущая мать краснухой не болела, то ей нужно провести вакцинацию. Список необходимых анализовС помощью этой таблички легко запомнить, какие анализы и для чего нужно сдавать.
Кроме выявления скрытых заболеваний, перед беременностью необходимо вылечить острые и хронические заболевания. Например, опасным заболеванием для беременной мамочки (да и после родов тоже) и ее малыша является хронический тонзиллит. Обострение этого заболевание может вызвать истощение организма, интоксикацию, и может закончиться выкидышем. Медикаментозное лечение хронического тонзиллита во время беременности и лактации очень опасно. И часто мамочкам приходится испытывать мучения от боли в горле и слабости. Заблаговременно до начала беременности необходимо принять меры, чтобы неприятное заболевание не настигло в этот важный период жизни. Избавиться от тонзиллита поможет лазер. А самая главная подготовка к созданию и рождению малыша – это ваше обоюдное желание! Ведь нет ничего прекрасней долгожданного, желанного ребенка, который будет расти в любви и ласке! Ваша Нелли
Если заметили ошибку, выделите фрагмент текста и нажмите Ctrl+Enter 60med.ru |