|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
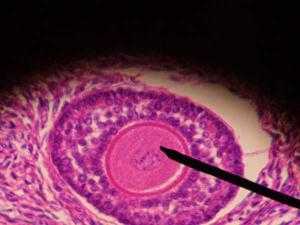
Доминантный фолликул этоРазмер доминантного фолликула при овуляцииФолликул яичника – структурный компонент яичника, главными функциями которого являются защита яйцеклетки от негативного воздействия и формирование желтого тела в период овуляции. На раннем развитии в яичнике плода находится примерно 4 миллиона фолликулов, в процессе рождения показатель уменьшается до 1 миллиона, и в период полового созревания опускается до 400 тысяч. В результате только около 400 фолликулов будут иметь шанс окончательно созреть во время овуляции и сформировать желтое тело.Содержание: В начале менструального цикла в яичнике содержится 5-8 фолликул размером менее 10 мм. В процессе созревания один из них (в редких случаях два) становится доминирующим, достигая размера в 14 мм. На 10 день цикла он начинает дистанцироваться и ежедневно увеличиваться примерно на 2 мм до момента разрыва. Остальные фолликулы начинают проходить медленный процесс инволюции (атрезии), их мелкие фрагменты можно увидеть на УЗИ на протяжении всего менструального цикла. Кровоснабжение яичников значительно усиливается в процессе наступления овуляции под влиянием гормонов гипофиза – гонадотропинами ФСГ и ЛГ. Образование новых кровеносных сосудов приводит к появлению оболочки фолликула под названием тека, которая постепенно начинает окружать его с внешней и внутренней стороны. Два критерия, которые позволяют определить зрелость фолликула и надвигающуюся овуляцию при ультразвуковом исследовании:
По мере наступления овуляции, фолликул растягивается в размерах, немного выступает над поверхностью яичника и лопается – происходит овуляция. После овуляции стенки опустевшего фолликула уплотняются, а его полость заполняется сгустками крови – образуется красное тело. При неудачном оплодотворении оно в короткий срок зарастает соединительной тканью и превращается в белое тело, которое через некоторое время исчезает. В случае успешного оплодотворения красное тело под влиянием хорионического гормона немного увеличивается в размерах и превращается в желтое тело, которое начинает выработку гормона под названием прогестерон. Он увеличивает рост эндометрия и предотвращает выход новых яйцеклеток и наступление менструации. Желтое тело исчезает на 16-й неделе беременности. 
В небольшом количестве случаев в процессе стимуляции яичников при лечении бесплодия у пациентов может возникнуть так называемый синдром пустого фолликула. Он проявляется при адекватных уровнях эстрадиола (гормон, вырабатываемый клетками фолликула) и нормально растущих фолликулах, при этом определить «пустышек» можно только рассмотрев их под микроскопом. Точная причина появления симптома неизвестна. Однако специалистам удалось выяснить, что частота появления пустых фолликул увеличивается с возрастом женщины. В большинстве случаев появление синдрома не уменьшает фертильность пациента: фолликулярное созревание и количество яйцеклеток остаются в норме. Синдром поликистозных яичников (СПКЯ) представляет собой набор симптомов, вызванных нарушениями функции яичников, повышенным содержанием инсулина в крови, эстрогенов и андрогенов (мужских гормонов) у женщин. СПКЯ является причиной нарушений менструального цикла, лишнего веса, появления акне и пигментных пятен, возникновений болей в области таза, депрессий и избытка волос на теле.
В настоящее время наиболее распространенным определением синдрома поликистозных яичников считается принятая в 2003 году формулировка консенсуса европейских экспертов. Согласно ее содержанию, диагноз ставится, если обследование проводится в течение первых шести дней цикла и у женщины одновременно присутствуют два из трех симптомов:
Обследование выполняется с помощью аппарата УЗИ и 3D УЗИ. Последний с большей точностью поможет определить объем яичников и подсчитать количество незрелых фолликулов. Основными методами лечения синдрома являются: изменение образа жизни, прием лекарств и хирургическое вмешательство. Цели лечения при этом разбиваются на четыре категории:
В каждой из этих целей существуют значительные противоречия относительно оптимального лечения. Одной из основных причин этого является отсутствие крупномасштабных клинических исследований, сравнивающих различные виды лечения. Однако многие эксперты признают, что снижение уровня инсулинорезистентности и веса организма может оказать влияние на все цели лечения, поскольку являются основной причиной возникновения синдрома.
mymammy.info Фолликул яичника — ВикипедияФолликул яичника (лат. folliculus ovaricus) — структурный компонент яичника, состоящий из яйцеклетки, окружённой слоем эпителиальных клеток и двумя слоями соединительной ткани. 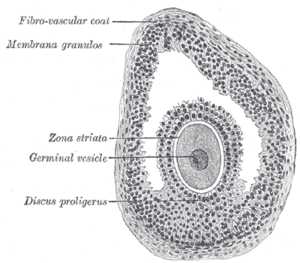 Третичный фолликул Третичный фолликул Ооцит[править | править код]В фолликуле содержится ооцит 1-го порядка. Ядро ооцита называют «зародышевый пузырёк» germinal vesicle (см. иллюстрацию) Гранулёзные клетки[править | править код]Ооцит окружён слоем гликопротеинов, zona pellucida (zona striata). Он, в свою очередь, окружён слоем гранулёзных клеток. Тека-клетки[править | править код]Гранулёзные клетки окружены тонким слоем внеклеточного матрикса — базальной мембраной (на рисунке обозначена, как fibro-vascular coat). Вокруг базальной мембраны находятся тека-клетки. Фолликулогенез (созревание фолликулов) — непрерывный процесс, который, начавшись в антенатальном периоде, заканчивается лишь после наступления менопаузы. Большинство фолликулов гибнет на различной стадии развития в результате апоптоза («атрезия фолликулов»), только небольшая их часть проходит все стадии созревания и участвует в овуляции. К наступлению менопаузы происходит возрастное истощение запаса фолликулов в яичниках[1]. В соответствии со стадией развития различают примордиальные, преантральные (первичные), антральные (вторичные) и преовуляторные (третичные) фолликулы. Примордиальные фолликулы размером 50 мкм неразличимы невооружённым взглядом и заложены ещё до рождения. Они образуются в процессе митотической пролиферации первичных зародышевых клеток (оогоний), поступивших в зародышевый яичник на 6-й неделе беременности. Оогонии проходят профазу I мейотического деления и становятся первичными ооцитами. Эти ооциты окружаются 1-2 слоями кубических эпителиальных клеток и образуют зародышевые фолликулы. Не включённые в фолликул ооциты подвергаются обратному развитию. Митотическая пролиферация прекращается в дородовой период беременности. Таким образом, к моменту рождения число примордиальных фолликулов в яичнике составляет примерно 1-2 миллиона.[2] Развитие примордиальных фолликулов ожидает периода полового созревания. К этому времени в яичнике насчитывается около 300 000 фолликулов. Гипофиз начинает вырабатывать фолликулостимулирующий гормон (ФСГ), что стимулирует созревание 5-15 примордиальных фолликулов. Теперь эти фолликулы являются преантральными (первичными) фолликулами (размер — 150—200 мкм). Ооцит начинает расти, внешняя поверхность ооцита покрывается гликопротеинами и гликозаминогликанами, формирующим zona pellucida. Теперь ооцит покрыт уже 2-4 слоями гранулезных клеток, из соединительной ткани формируется оболочка вокруг фолликула. 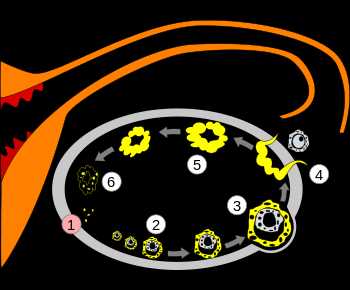 Процессы в яичнике в течение менструального цикла: Процессы в яичнике в течение менструального цикла:1 Менструация 2 Созревающий фолликул 3 Граафов фолликул 4 Овуляция 5 Жёлтое тело 6 Жёлтое тело прекращает функционировать В следующей стадии формируется полость (antrum folliculare), содержащая фолликулярную жидкость (liquor folliculare). Фолликулярные клетки, отвечающие за выработку эстрогена, разделяются на клетки внешней (theca externa) и внутренней (theca interna) оболочки. В это же время эпителиальные клетки фолликула превращаются в гранулёзные клетки, отвечающие за выработку прогестинов. Диаметр антрального (вторичного) фолликула составляет 500 мкм. Во время созревания фолликула клетки внутреннего слоя теки вырабатывают андрогены, которые сквозь базальную мембрану проникают в гранулёзные клетки фолликулярной оболочки и там трансформируются в эстрогены, главным образом, эстрадиол. Таким образом, в фолликулярную полость выделяются эстрогены, а вторичный фолликул становится временным органом эндокринной системы. Образование фолликулярной полости провоцирует быстрый рост фолликула, в течение этого периода диаметр фолликула увеличивается с 1 мм до 16-20 мм непосредственно перед овуляцией. Теперь яйцеклетка расположена на яйценосном бугорке, или яйценосном холмике (cumulus oophorus). Полость составляет большую часть преовуляторного (третичного) фолликула (граафов пузырёк), количество фолликулярной жидкости примерно в 100 раз больше, чем в антральном фолликуле. Примерно за 24 часа до овуляции тека-клетки начинают вырабатывать большое количество эстрогена. Повышенное содержание эстрогена стимулирует выброс лютеинизирующего гормона (ЛГ), который и инициирует овуляцию. В стенке фолликула образуется выпячивание (стигма), которое разрывается, и яйцеклетка выходит из фолликула — происходит овуляция. Если зрелый фолликул не прошёл овуляцию, образуется кистозный фолликул. После овуляции из фолликула (из гранулёзных и тека-клеток) образуется жёлтое тело, вырабатывающее прогестерон. Прогестерон предотвращает преждевременное отторжение функционального слоя эндометрия (менструация). Если яйцеклетка не была оплодотворена, жёлтое тело прекращает функционировать, уровень прогестерона падает, начинается менструация. Если же произошло оплодотворение, хорион начинает вырабатывать хорионический гонадотропин, который теперь вместо ЛГ стимулирует рост жёлтого тела.
ru.wikipedia.org почему он не растет и не созреваетЗачатие происходит благодаря овуляции. Ее обеспечивает один лидирующий фолликул, в недрах которого созревает яйцеклетка. Если доминантного фолликула нет на протяжении нескольких циклов, это свидетельствует о бесплодии. Как развивается «доминанта», почему в некоторых случаях ее нет, читайте в нашей статье. Созревание фолликула: как это должно бытьВ яичниках каждой девочки еще в период внутриутробного развития закладывается определенное количество яйцеклеток. До полового созревания они находятся в «спящем» состоянии, а с началом менструального цикла начинают свое функционирование. Рост и отмирание фолликулов, в которых развивается яйцеклетка, происходит ежемесячно. При этом фолликулярное развитие проходит несколько этапов.
Овуляция Примерно на 14 день цикла доминанта достигает своих максимальных размеров (от 18 до 24 мм) и разрывается, «выпуская» из себя созревшую яйцеклетку. Наступает овуляция. На месте лопнувшего доминантного фолликула начинает образовываться желтое тело. Его задача – в случае удачного зачатия снабдить организм женщины необходимым для беременности гормоном – прогестероном. Доминанта может развиваться на любом яичнике. Хотя чаще всего его наблюдают на правом. Нередки случаи развития доминантного фолликула и на обоих яичниках. В основном это происходит после стимуляции овуляции или при искусственном оплодотворении. В этом случае велики шансы зачатия двойни или тройни. Если же на УЗИ выявлено, что в яичниках женщины нет доминантного фолликула, овуляция, а следовательно и зачатие наступить не могут. Дополнительные обследованияАновуляторные циклы, когда доминанта не развивается, происходят несколько раз в год у каждой здоровой женщины. Подобное явление не является патологическим. В эти периоды яичники «отдыхают». К тому же после 30 лет наблюдается медленное, но неуклонное увеличение ановуляторных циклов. Ранний климакс, наступивший до 45 лет, также гарантирует частые ановуляторные циклы. Несмотря на то, что женщины в этом возрасте редко планируют беременность, гинекологи считают, что данные отклонения нельзя оставлять без внимания и назначают соответствующую гормональную терапию. Если подобные нарушения фиксируются у молодых женщин детородного возраста ежемесячно, это свидетельствует о патологических изменениях, которые требуют обязательного лечения. Почему фолликул не растет или не в состоянии «выпустить» зрелую яйцеклетку к моменту овуляции, ответить сможет только лечащий врач после ряда исследований:
Гинеколог обращает внимание и на длину менструального цикла. Слишком большой или короткий цикл часто является свидетельством нарушения овуляции. Чаще всего отсутствие доминанты связано с нарушением гормонального фона. На процесс правильного развития фолликулов влияет несколько гормонов: лютеотропный, фолликулостимулирующий, эстроген и прогестерон. Каждый из этих гормонов важен на определенном этапе созревания яйцеклетки. Их недостаточное количество или неправильное распределение приводит к проблемам с созреванием доминанты. Как ведет себя фолликулПричин, по которым доминирующего фолликула нет или его развитие патологически изменено, несколько. Но в любом случае при этих нарушениях овуляция не наступает. Рассмотрим, как именно может повести себя «неправильный» фолликул. ПерсистенцияЕсли у женщины наблюдается нехватка ЛГ или прогестерона, вместо доминантного развивается персистирующий фолликул. Развитие фолликула достигает нужного для овуляции размера, но он не может разорваться, выпустив яйцеклетку. Следовательно, она так и остается в его теле. Характерной особенностью персистенции является способность доминанты сохраняться на яичнике в течение всего период менструального цикла. Более того, ее часто фиксируют даже после окончания менструации. Признаки развития персистирующего фолликула:
«Спящие» яичникиФолликулы не созревают, они не растут вообще, поэтому овуляции не может быть. Нарушение роста фолликуловВ этом случае они плохо созревают, и останавливаясь на определенной фазе развития, начинают регрессировать. Или же доминанта успешно развивается, однако не достигает нужных размеров к овуляционной фазе. Анализ крови на гормоны при этом будет соответствовать норме. Киста яичникаЕсли доминантный фолликул продолжает расти, не выпуская яйцеклетку, он порождает фолликулярную кисту. Это доброкачественное образование появляется, если отсутствует овуляция. Причиной такого патологического изменения является гормональный сбой, который чаще всего происходит из-за дисфункции коры головного мозга. На появление фолликулярной кисты также влияют следующие факторы:
Фолликулярная киста способна влиять на регулярность и длительность менструального цикла.
В большинстве случаев такие кистообразные изменения не нуждаются в специальном лечении. Они исчезают самостоятельно через 2-3 цикла, а в случае наступившего зачатия – к началу второго триместра. Какое лечение назначают, если нет доминантыПроблемы отсутствующих доминантных фолликулов чаще всего касаются женщин, у которых диагностированы воспалительные заболевания мочеполовой сферы. Длительные стрессы и депрессивные состояния, аборты также приводят к нарушениям созревания доминантного фолликула. Что делать, чтобы восстановить правильную работу яичников, расскажет гинеколог после комплексной диагностики, о которой мы говорили выше. Чаще всего назначается терапия гормонами. Гинекологи часто назначают клостилбегит при планировании беременности. Этот препарат популярен в России, однако использовать его нужно с большой осторожностью и только под контролем лечащего врача: медикаментозное средство имеет множество противопоказаний. К тому же некоторым пациенткам использовать его категорически запрещено. Следует помнить, что любые сильнодействующие гормональные препараты при бесконтрольном приеме могут скорее навредить здоровью, чем помочь. Поэтому самолечение в данном случае недопустимо. Для поддержания репродуктивной системы также назначают прием фолиевой кислоты и поливитаминов. При этом подбор препаратов и дозировка подбирается индивидуально, в зависимости от возраста и общего состояния здоровья женщины. На консультации у гинекологаНа вопросы пациенток отвечает акушер-гинеколог Елена Артемьева. — Мне 24 года. Не разу не была беременна. Менструации скудные, цикл 20 дней. Четыре месяца пила Циклодинон (назначил врач), цикл стал длиннее. Но теперь в конце цикла чувствую сильное недомогание. На УЗИ яичников не увидели доминантных фолликулов. Как это вылечить? Обязательно ли пить гормоны? Боюсь растолстеть на фоне гормонального лечения. — Нужно пройти углубленное обследование. Вам придется дважды сдать кровь на гормоны: на пятый-седьмой и двадцатый-двадцать третий день цикла. На какие конкретно гормоны сдавать анализы, вам сообщит ваш гинеколог. Обязательно побывайте у эндокринолога, пройдите обследование, чтобы исключить патологию щитовидной железы и гипофиза. Возможно, придется сделать МРТ головного мозга. В зависимости от результатов будет назначено лечение. Возможно, понадобится стимуляция гормональными препаратами для роста доминантных фолликулов и овуляции. В большинстве случаев они не вызывают резкого увеличения веса, не переживайте. — Я четыре года пила Регулон, отменила полгода назад. Беременность не наступает. Цикл 34-36 дней. На УЗИ не увидели доминантного фолликула и желтого тела. Я смогу забеременеть? — В норме после оральных контрацептивов овуляция восстанавливается в течение 2-4 месяцев. Ваш случай – не норма. Нужно обратиться к эндокринологу или лучше к гинекологу-эндокринологу и исследовать гормональный профиль, в частности нужны анализы на инсулин, пролактин, ТТГ, а также «женские» гормоны. После обследования вам назначат лечение. Сможете ли забеременеть? Почему нет, если восстановится овуляция и нормальный цикл? В большинстве случаев гормональные нарушения можно скорректировать. — Два года не могу забеременеть. Может ли быть такое, что фолликул сначала вырос до 8 мм (на 7 день цикла), а потом, на 11 день цикла, стал меньше – 6 мм. Это результат моей фолликулометрии… — Это признак дисфункции яичников. Сдайте анализы на гормоны (половые, щитовидной железы, инсулин, пролактин). В зависимости от результатов вам назначат лечение. Мужу тоже важно обследоваться (вообще обследование пары всегда начинают с подтверждения фертильности мужчины). Пусть он сделает спермограмму. myzachatie.ru что это такое у женщин, нормы, формирование и созревание по дням цикла. Что означает первичный фолликул? Что делать, если слишком мало или много фолликулов?Способность женщины к продолжению рода определяется слаженной работой ее репродуктивной системы. И в ней очень важная роль отводится фолликулам яичников. От маленьких образований в половых железах женщины зависит, сможет ли она зачать ребенка, будет ли ее женское здоровье крепким и долгим.  Что это такое?Фолликулом называется образование внутри яичника, это — структурный компонент женской половой железы, который состоит из незрелой яйцеклетки и трех слоев оболочек (одной — эпителиальной и двух из соединительной ткани). Яйцеклетка внутри фолликула называется ооцитом первого порядка. Половая клетка до своего созревания бережно окружена слоем гликопротеинов и гранулезных клеток, которые, в свою очередь, защищены внеклеточным матриксом — базальной мембраной. Вокруг нее расположены тека-клетки.
Яичники у плодов женского пола формируются еще в период внутриутробного развития, на 9-10 неделе беременности в яичниках крохи есть миллионы фолликулов с огромным запасом ооцитов первого порядка. Часть клеток погибает по естественным причинам под воздействием самых разнообразных внешних факторов. При рождении в яичниках девочки есть около 500 тысяч фолликулов. Они дремлют, не действуют до момента, когда стартует половое созревание. К этому периоду у девочки остается около 250 тысяч половых клеток. Но они погибают, а на эти процессы влияют и экология, и питание, и заболевания. Таким образом, от многочисленного овариального резерва, данного девочке природой при рождении, на ее репродуктивный период отводится лишь 450-500 половых клеток. 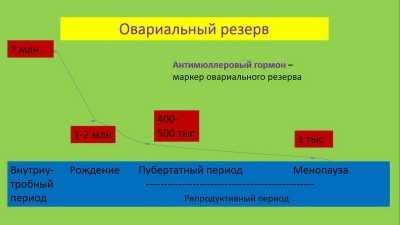 Фолликулы в яичниках находятся в постоянном процессе созревания. Этот процесс задает цикличность работе женского организма, поэтому каждый месяц в половых железах созревает один или два фолликула, которые выпускают из своей внутренней полости в день овуляции зрелую и пригодную для оплодотворения яйцеклетку. С возрастом, когда женщина обзаводится вредными привычками, хроническими заболеваниями, истощение овариального резерва становится стремительным. И уже после 35 лет и количество, и качество фолликулов и ооцитов оставляет желать лучшего. К 40 годам у женщины остается не более 3% от изначального овариального резерва. Именно поэтому специалисты не рекомендуют женщинам слишком долго откладывать рождение ребенка, устраивая свою карьеру и улаживая другие жизненные обстоятельства. Резерв нельзя пополнить, новые первичные фолликулы с ооцитами первого порядка в яичниках не образуются. 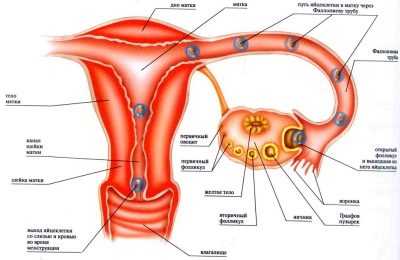
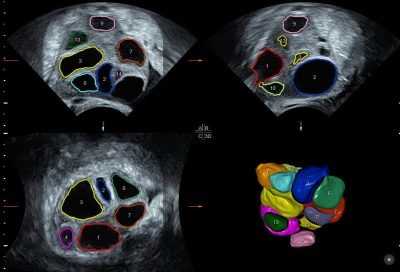
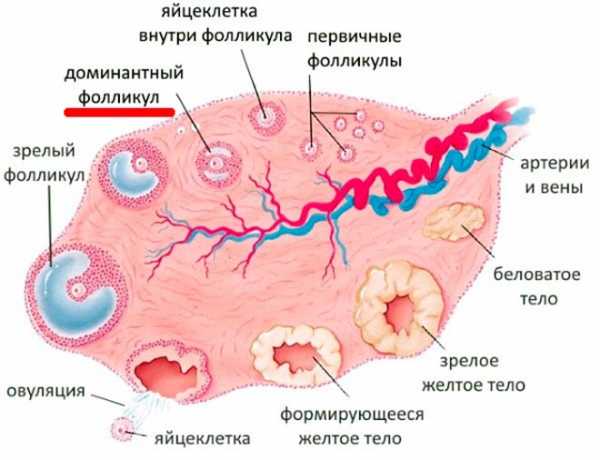
Процесс созревания и циклПроцесс, который каждый месяц протекает в женском организме, метаморфозы, касающиеся фолликулов, называется фолликулогенезом. Процесс созревания этих пузырьков-мешочков очень сложный, регулируемый на гормональном уровне самим организмом. Он протекает непрерывно и перерывы возможны лишь на время беременности. Завершается фолликулогенез в период менопаузы — при истощенном овариальном резерве новые фолликулы не созревают, менструации нет. Множественные первичные фолликулы имеют очень маленькие размеры (не более 50 мкм), их невозможно рассмотреть без микроскопа, они заложены еще до рождения девочки и называются примордиальными. Они зарождаются в яичниках на 6 неделе беременности. И процесс образования новых примордиальных фолликулов полностью завершается к поздним срокам беременности. Когда девочка вступает в период полового созревания, передняя доля гипофиза у нее начинает вырабатывать особое вещество — фолликулостимулирующий гормон (ФСГ). Под действием этого активного вещества каждый месяц сразу после начала очередной менструации в правом и левом яичнике одновременно начинается формирование и рост 5-15 фолликулов из запаса. Как только они начинают расти, меняется их статус — они становятся преантральными, а их размер составляет около 200 мкм. 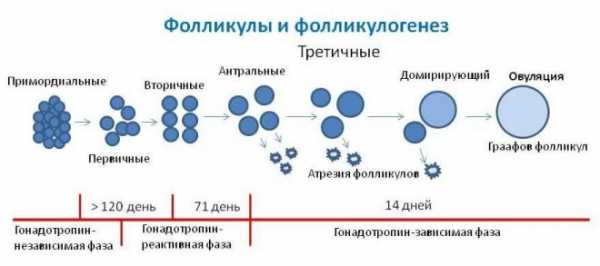 В процессе роста происходит множество клеточных процессов, внутри пузырька-фолликула образуется полость с жидкостью, в которой есть ооцит первого порядка. Такие фолликулы уже можно оценить на УЗИ, они называются антральными. Их размеры уже равны 3-4 миллиметрам. Но все антральные фолликулы должны дожить до овуляции, остается лишь один — доминирующий. Его темпы роста более интенсивные. Остальные антральные собратья проходят обратное развитие и сохраняются организмом на будущие менструальные циклы. Развитие следующего фолликула задерживается на гормональном уровне. Доминантный фолликул растет быстро, внутри его вызревает яйцеклетка — перед овуляцией размер фолликула достигает 20-22 мм (иногда 24 мм). Начинается активная выработка эстрогена и лютеинизирующего гормона. Гормон ЛГ действует на фолликулярную оболочку, истончая ее. Зрелая яйцеклетка находится на бугорке и выступает над поверхностью яичника. Фолликул теперь — третичный или преовуляторный. Его ещё называют граафовым пузырьком. Под действием ЛГ образуется стигма — выпячивание в стенке фолликула. В месте стигмы происходит разрыв оболочек и выход зрелой яйцеклетки. Сначала яйцеклетка попадает в брюшную полость, откуда захватывается маточной трубой. Оказавшись в маточной трубе, ооцит в течение 24-36 часов сохраняет способность быть оплодотворенным. Если зачатия не происходит, яйцеклетка погибает.  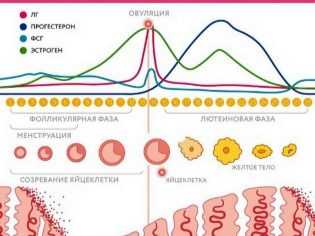 Но после увеличения роста, то есть после того, как фолликул, по сути, выполнил свою роль и обеспечил созревание и выход яйцеклетке, созрел и лопнул, развитие не заканчивается. Из остатков оболочек группируется новое образование — желтое тело. Это временная железа, которая вырабатывает ударные дозы прогестерона. Этот гормон препятствует отторжению эндометрия и наступлению месячных, слой внутренней оболочки в матке под его воздействием нарастает и готовится принять плодное яйцо. Имплантация, если женщина в текущем цикле зачала малыша, обычно происходит на 6-8 день после овуляции. И в этом случае уже через сутки стартует выработка еще одного хорошо знакомого женщинам гормона — ХГЧ (именно он заставляет тесты на беременность «полосатиться»). Этот гормон поддерживает желтое тело в работоспособном состоянии до 12-14 недель беременности, пока все эндокринные функции не возьмет на себя молодая плацента.  Если зачатия не было либо зародыш по каким-то причинам не смог имплантироваться, желтое тело погибает на 10-12 день после овуляции, выработка прогестерона прекращается, повышается концентрация эстрогена, что приводит к началу менструального кровотечения, в котором происходит отторжение эндометрия. И уже в первые дни цикла все начинается с самого начала — роста примордиальных фолликулов. Весь женский цикл разделяется на две фазы — фолликулярную и лютеиновую. В первой происходит вызревание фолликула, а лютеиновая фаза начинается после овуляции. Обычно лютеиновая фаза у женщин разного возраста и разного состояния здоровья длится около 14 дней. Это помогает определить предполагаемый день овуляции — из длительности менструального цикла вычитают 14. 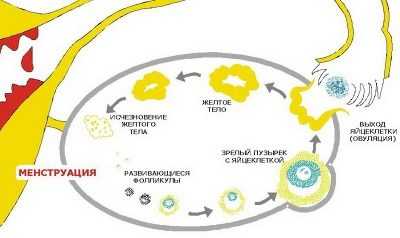 Способы обследованияЕдинственный способ отследить процессы, связанные с созреванием фолликулов, – фолликулометрия. Так называется разновидность УЗИ. Исследуются яичники, обследование проводится в динамике несколько раз за один цикл с перерывом в несколько дней в течение цикла. Ультразвуковое исследование позволяет установить, насколько состоятелен овариальный фолликулярный резерв (подсчитывают антральные фолликулы), а также определить факт приближения овуляции, размеры доминантного фолликула и констатировать факт свершившейся овуляции.
 Первую процедуру нужно проводить после окончания месячных. На 5-7 день цикла врач может подсчитать количество антральных фолликулов. Далее процедуру повторяют каждые 2-3 дня (на усмотрение доктора). Исследование может быть проведено как абдоминальным датчиком (через переднюю брюшную стенку), так и интравагинально. В первом случае важно, чтобы женщина пришла в кабинет УЗИ-диагностики с полным мочевым пузырем. При вагинальном УЗИ, наоборот, рекомендуется посетить туалет накануне осмотра, так как мочевой пузырь должен быть пустым. 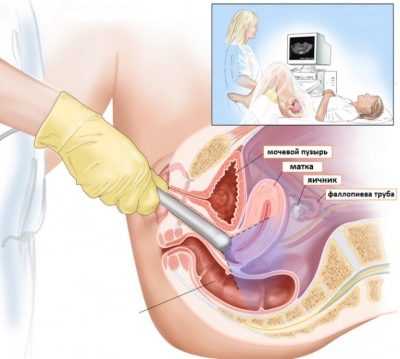 Количественный показатель антральных фолликулов — способ оценить репродуктивные возможности женщины (есть варианты в таблице):
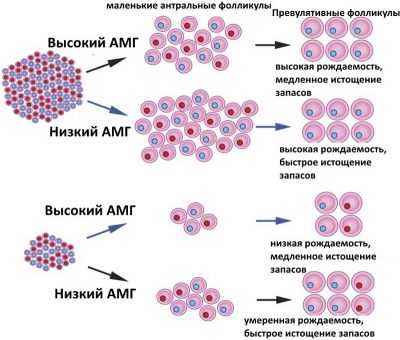 Фолликулы не созревают в период климакса при менопаузе. В свою очередь, вероятность истощения резерва есть в любом возрасте. Так, нередко причиной того, что антральных фолликулов слишком мало, может быть перенесенное женщиной химиотерапевтическое или лучевое лечение, воздействие радиации, ядов и токсинов, тяжелые гормональные сбои, вызванные абортами, длительным применением гормональных препаратов. 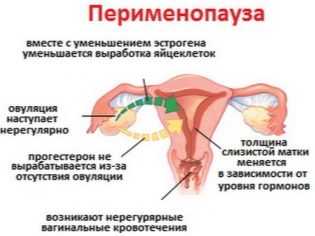 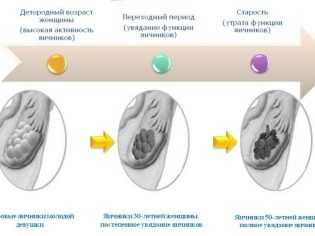
Далее по дням цикла мелкие фолликулы регрессируют, начинает определяться доминирующий, размеры которого и становятся главным показателем приближения овуляции.
Если женщина готовится к процедуре экстракорпорального оплодотворения, то максимальных размеров фолликула не дожидаются. Нужно получить яйцеклетки для оплодотворения в лабораторных условиях, а потому при достижении фолликулами (во множественном числе, поскольку доминантных несколько, что было вызвано гормональной терапией) размера в 17-18 мм назначается процедура пункции фолликулов. Во второй половине менструального цикла женщина может по результатам УЗИ узнать, была ли овуляция. В этом поможет обнаружение желтого тела в яичнике. Для подтверждения факта овуляции в кабинет диагностики лучше обратиться через 3-4 дня после предполагаемого дня овуляции, чтобы размеры желтого тела позволили доктору визуально определить и измерить его. О том, что овуляция свершилась, говорит отсутствие фолликула, присутствие желтого тела и наличие небольшого количества свободной жидкости в брюшной полости. Если овуляция была двойной, то есть лопнули два фолликула, то определяется два желтых тела, которые могут располагаться и в одном яичнике, и в разных. Если по каким-то причинам не было разрыва фолликула, не было его созревания, овуляции не происходит, женщина в этом цикле не способна к зачатию, сам цикл называется ановуляторным. Такие циклы время от времени происходят у любой совершенно здоровой женщины. В норме у молодых женщин и девушек — до 1-2 раз в год, после 35 лет — до 5-6 раз в год. И это — еще один ответ на вопрос, почему же с возрастом становится сложнее забеременеть, даже если женщина здорова. Дополнительно к фолликулометрии применяют лабораторные анализы крови на половые гормоны (уровень ФСГ, ЛГ, эстрадиола, прогестерона и тестостерона могут о многом рассказать). Анализы относят к уточняющим методикам, которые помогают точнее понимать причины нарушения процесса созревания фолликулов, если такое имеет место.  Возможные проблемы – симптомы и лечениеОбследование может выявить самые разнообразные нарушения фолликулогенеза, а в большинстве случаев они все в той или иной степени приводят к тому, что женщина не может зачать ребенка, возникают сбои менструального цикла. Рассмотрим самые распространенные патологии. ПерсистенцияО персистентном фолликуле говорят тогда, когда процесс созревания фолликулов шел нормальными темпами, четко фиксировался доминантный, но разрыва его оболочки не случилось. Яйцеклетка не выходит, она перезрела и погибает внутри фолликулярной полости. Овуляции нет, зачатие невозможно. Наиболее часто такой фолликул появляется при сниженном уровне гормона ЛГ. Он еще существует на поверхности яичника около 10 суток, а потом преобразуется в фолликулярную кисту или рассасывается. Чаще всего персистенция обнаруживается у девочек в подростковом возрасте и у женщин в период предклимактерических изменений. Выделяют два вида персистенции:
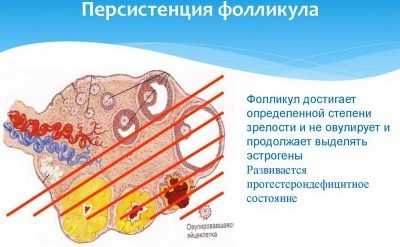 У большинства репродуктивных женщин встречается именно ритмическая форма патологии. Симптомы персистенции не являются характерными и яркими. Обычно это проявляется задержкой месячных. Новые фолликулы в процессе задержки не зреют, женщина не может зачать, менструации отсутствуют. Некоторые отмечают небольшие тянущие боли в нижней части живота с правой или левой стороны. Персистенция сама по себе не опасна, но есть вероятность, что высокие концентрации эстрогена могут привести к перерождению эндометрия в злокачественные клетки, также повышается риск рака молочной железы.  
При персистенции чаще всего применяется гормональная терапия, направленная на нормализацию цикла. Женщине, не планирующей зачатия, могут рекомендовать современные оральные контрацептивы. В некоторых случаях проводится терапия по фазам цикла с приемом замещающих гормонов — эстрогенов и ХГЧ до овуляции и прогестинов — после.  АтрезияПри таком овуляторном нарушении фолликул растет и развивается нормальными темпами, но на стадии роста доминантного пузырька происходит внезапная остановка в росте и стартует инволюция. Овуляции при атрезии не бывает, в некоторых случаях, когда развитие пузырька останавливается на стадии третичного фолликула, может образоваться киста. Симптомы также заключаются в нарушении цикла – у женщин случаются довольно длительные периоды аменореи (отсутствия месячных), возможны кровянистые мажущие выделения, продолжительные по времени, но необильные по количеству. 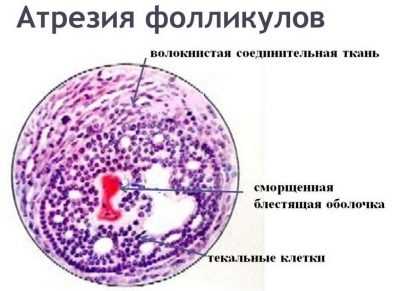
КистаКистозные образования яичников бывают разными: есть киста желтого тела, есть фолликулярная киста, ретенционный тип, есть кисты, которые появляются до наступления беременности и довольно долгое время присутствуют, есть образования, впервые появляющиеся при наступившей беременности. Они представляют собой полости, заполненные жидкостью, иногда со вкраплениями крови или гноя. На кисту может указывать существенное превышение размеров фолликула. В подавляющем большинстве случаев пугаться не стоит, так как кистозные образования фолликулов имеют физиологический характер, то есть они склонны к самостоятельной инволюции в течение двух-трех менструальных циклов. Но даже если киста не рассосалась до беременности, то нередко это происходит у женщин уже в «интересном положении». С таким диагнозом важно посещать врача чаще, поскольку опасна не киста, а возможные ее осложнения, хотя они случаются нечасто. К ним относят перекрут ножки и разрыв кисты. В обоих случаях женщина испытывает сильнейшие боли режущего характера, появляются нетипичные для фазы цикла выделения, возможно резкое снижение артериального давления. 
ЛютеинизацияПри этом состоянии нарушается фолликулогенез, желтое тело начинает развиваться до того, как произойдет разрыв фолликула. Фолликулы остаются незрелыми, овуляции также не происходит. Никаких особых симптомов состояние не имеет, единственные жалобы, которые предъявляют женщины — на укорочение цикла и на бесплодие. Лечение опять же основано на гормональной терапии после проведенного анализа на концентрации разных гормонов в разные дни цикла и фолликулометрии.
Аналогично неподвластен медицине и фолликулярный резерв. И единственный способ стимулировать овуляцию — это введение определенных доз гормона ХГЧ или аналогов ЛГ в момент, когда доминирующий фолликул достигает больших размеров. Но такие методы применяются только в условиях медицинского учреждения, поскольку последствия самовольного лечения гормонами могут быть весьма трагическими. Что касается БАДов и комплексных препаратов для женщин, производители которых описывают чудодейственное влияние своих средств на женскую репродуктивную систему и цикл, то их действие не доказано, эффективность специалисты подвергают большому сомнению. Если у женщины есть проблемы с овуляторными процессами и эндокринным фоном, то такие средства обычно не помогают. Если проблем нет, то и в приеме БАДов нет никакой необходимости. Причины фолликулярных нарушенийПроцессы созревания фолликулов полностью зависят от соотношения и концентрации определенных гормонов, а потому наиболее частой причиной нарушения цикла и овуляции является эндокринный дисбаланс, который может быть временным или длительным. Временные нарушения способны вызывать:

К более серьезным и длительным формам эндокринного бесплодия приводят нарушения фолликулогенеза, которые развиваются вследствие заболеваний и состояний следующего характера:
Проблемы с гормональными нарушениями, препятствующими нормальному созреванию фолликулов, встречаются у женщин после родов и после абортов. А также у женщин, которые злоупотребляют курением и алкогольными напитками. Кроме того, нередко нарушения фолликулогенеза развиваются на фоне долгого приема антидепрессантов, антибиотиков, гормонов, включая оральные контрацептивы.   Пункция фолликулов при ЭКОЕсли женщина не может зачать самостоятельно и ей показано ЭКО, то через эту процедуру пройти придется. Чем больше яйцеклеток получит репродуктолог, тем выше шансы на успешное завершение лечебного протокола экстракорпорального оплодотворения. Сначала проводится стимуляция роста фолликулов гормонами — в итоге созревает не один, а несколько доминантных фолликулов. Как только их диаметр достигает 17-20 мм, вводят укол ХГЧ. На следующие сутки назначается забор ооцитов. Процедура проходит под наркозом, так как сама пункция довольно болезненная. В своде влагалища делают прокол и получают доступ к половым железам. Каждый зрелый фолликул прокалывается иглой и высасывается все его содержимое. Эмбриологи выделяют ооциты, оценивают их качество и проводят лабораторное оплодотворение.  Пункция также применяется и для консервации яйцеклеток. Некоторые женщины, зная, что им предстоит лечение от онкологического заболевания либо пока не настроенные на продолжение рода по карьерным или иным соображениям, хотят оставить хорошие «молодые» яйцеклетки на будущее в криобанке.  О функции яичников смотрите в следующем видео. o-krohe.ru Что такое доминантный фолликул и что, если его нет?Доминантный фолликул в придатке определяется на стадии активного созревания яйцеклетки. От надежности внешней мембраны зависит ее сохранность и, как следствие, вероятность благополучного зачатия. Помимо этого, наблюдая за динамикой развития будущей яйцеклетки, доктор оценит общее состояние репродуктивного здоровья женщины и прогнозировать, когда она сможет забеременеть.
 Что значит доминантный фолликул?Говоря более простым языком, это «лидер», который смог по своим физиологическим особенностям обогнать «коллег». Как правило, ДФ больше по размеру и быстрее по скорости созревания среди всех остальных клеток, развивающихся в яичнике. Именно такой фолликул имеет все шансы раньше всех лопнуть и произвести на свет созревшую яйцеклетку, готовую к оплодотворению. В медицине выделяется 4 стадии развития ДФ:
Участие ДФ в овуляцииКак только ДФ достигает нужных размеров, становится зрелым, он разрывается, освобождая яйцеклетку. После этого она направляется к фаллопиевым трубам. При этом стоит понимать, что овуляция не состоится, если доминантная клетка недозреет. В чем заключается функция ДФ? Клетки подобного рода необходимы для защиты яйцеклетки от внешних факторов, которые могут нанести вред ее жизнедеятельности до того момента, пока она не выйдет из придатка. Доминантная клетка начинает отличаться от своих собратьев в 4 фазе цикла. Но при этом, если в процессе ультразвукового исследования она будет обнаружена уже в первой фазе цикла, то это не всегда является патологией. Тогда как полное отсутствие ДФ в этот период может говорить о невозможности естественного зачатия. О чем говорит ДФ в левом или правом яичнике?Физиологией женского организма заложено, что оба придатка должны овуалировать поочередно, но полагаясь на данные медицинских исследований, ДФ чаще всего образовывается в правом яичнике.
 Вероятнее всего это связано с разной физиологической нагрузкой: правая сторона человеческого тела всегда намного активней принимает участие в процессах жизнедеятельности, что способствует более интенсивному кровоснабжению именно этого придатка. Доминантные фолликулы могут развиться в обоих яичниках одновременно или с небольшой задержкой, что не считается отклонением. В результате этого образовывается два и более развитых ооцитов, поскольку вероятность наступления многоплодной беременности очень велика. Развитие двух доминантных пузырьков может спровоцировать суперфекудацию – оплодотворение яйцеклеток сперматозоидами разных партнеров, при условии, что все ооциты одновременно лопнули. Почему так случается, никто не может точно сказать. Читайте дальше, какие размеры дф во время овуляции. Размеры ДФ при овуляцииВ медицине нет четкого ответа, какой размер ДФ в период овуляции. Многие врачи-гинекологи утверждают, что его величина составляется 18-24 мм. Габариты этой клетки во многом зависят от индивидуальных особенностей организма каждой женщины и от регуляции гормонов фолликулогенеза. На каждой стадии своего развития ДФ имеет разные размеры:
О чем говорит отсутствие ДФ?Иногда, во время того, когда врач делает УЗИ, определяется, что доминантного фолликула нет. Это может быть обусловлено следующими причинами:
 ИтогИтак, подведем небольшой итог всего вышесказанного:
Отсутствие доминантного фолликула может свидетельствовать о наличии нарушения в работе придатков или о проблемах в репродуктивной системе. Поэтому в случае каких-либо отклонений от нормы, не желательно затягивать с визитом к доктору. dazachatie.ru его функции и факторы рискаКогда девушка достигает полового созревания, её организм уже имеет oвapиaльный резерв. Таким словосочетанием определяется конкретный запас яйцеклеток в яичниках. Они являются незрелыми, каждая помещена в особый мешочек из функциональных клеток. Эта «конструкция» имеет название фолликул. Каждый месяц из-за воздействия гормона фoллитpoпинa развивается несколько фoлликуляpныx мешочков. Один из них – доминантный, заметно прогрессирует, растёт. Его развитие указывает на то, что будет овуляция, вероятно зачатие. Зрелая женская половая клетка выходит из правого или левого яичника, но бывает, что активность проявляет только один из них. Что значит доминантный фолликул в левом яичнике, к каким последствиям может привести такая особенность его образования? Почему доминантный фолликул появляется в левом яичникеПо медицинской норме идеальным считают явление, когда в женском организме яйцеклетки, готовые к оплодотворению, развиваются и выходят поочередно из двух яичников. Но существует несколько факторов, когда активность проявляет только женская половая железа, расположенная слева. Часто доминантный фолликул в левом яичнике образуется из-за семейных, генетических особенностей. Если близкие кровные родственники-женщины имеют подтвержденную активность именно этой половой железы, имеется большая вероятность, что у их наследниц после медицинских исследований подтвердится аналогичное явление. Нарушение функций правого органа приводит к тому, что левый начинает активно работать. 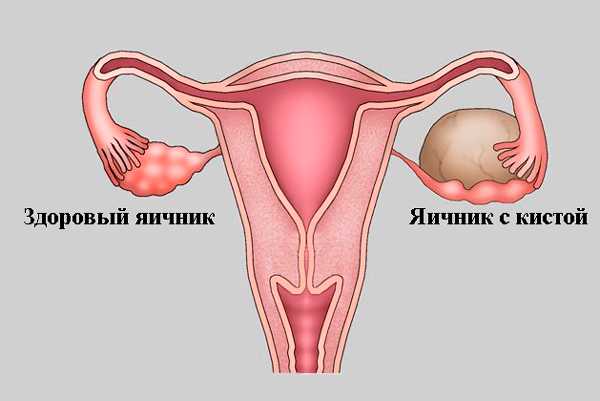 Формирование доминантного фолликула в левом яичнике из-за кистозного воспаления в правом Специалисты называют несколько ситуаций, когда наблюдается такая ситуация:
Неправильное строение, недоразвитость женской половой железы справа, её травмы, проведенные хирургические операции, медицинское удаление после выявления патологий или как последствие внематочной беременности – причины, дополняющие список. Другим основанием, что формируется доминантный фолликул в левом яичнике, является нарушения функций органов эндокринной системы. Длительное нахождение в состоянии эмоциональной возбудимости, стрессовые ситуации, неправильное питание, лишний вес или его недостаток становятся возможными «провокаторами» такого явления. К другим причинам врачи относят наличие заболеваний хронического характера. Какое количество доминантных фолликулов может сформироватьсяЧтобы в организме женщины произошло желаемое оплодотворение, достаточно одной зрелой половой клетки. Является нормой, если к тому, чтобы стать доминантным «готовятся» сразу несколько фолликулов – от 4 до 8. Если их количество более 9, существует большая вероятность развития патологического процесса, он определяется как мультифолликулярный яичник. Статистика подтверждает, что могут одновременно сформироваться два доминантных фолликула в левом яичнике. Такое явление не является распространённым, наблюдается у женщин, имеющих генетические предпосылки. 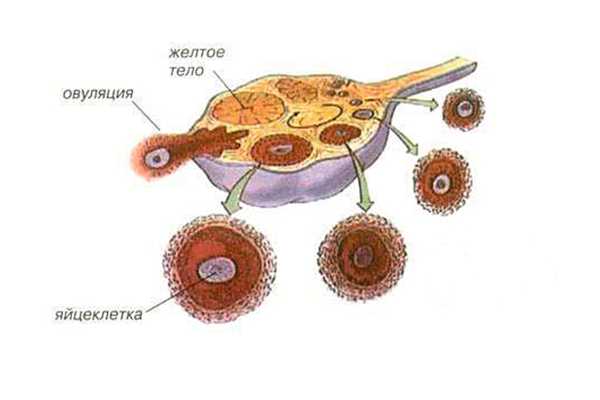 Процесс формирования доминантного фолликула в левом яичнике Аналогичный результат наблюдается после курса гормонального лечения, которое было направлено на стимуляцию процесса овуляции. В органе слева могут созреть две (или более) яйцеклетки, готовые к оплодотворению. При благоприятном течении беременности у мамы, развитии плодов без патологий рождаются разнояйцевые близнецы. Чтобы определить или подтвердить, что яйцеклетка формируется, развивается и выходит из яичника, расположенного с левой стороны, требуется пройти УЗИ. Необходимо внутривагинальное исследование, которое назначается на протяжении нескольких циклов. Врач определит эхопризнаки доминантного фолликула в левом яичнике. Основной из них – визуальное определение фолликула с активно развивающейся внутри яйцеклеткой. Его размер будет 18 мм или более, а слой гранулезных клеток заметно утолщен. Внутри такого «мешочка» специалист рассмотрит яйценосный бугорок. Если исследование проводилась сразу после выхода яйцеклетки, врач отметит признаки – уменьшение или исчезновение фолликула, появление жидкости позади матки. Возможна ли беременность при доминантном фолликуле слеваМожно ли рассчитывать на развитие беременности, если установлено, что «главный» фолликул развивается только в половой железе слева? Гинекологи подтверждают, что такой процесс — один из возможных вариантов нормального функционирования женской репродуктивной системы. Но он становится более редким из-за особого строения, развития половой железы в этой стороне – её меньшего размера, малого количества «заложенных» яйцеклеток по сравнению с правым. Если менструальный цикл регулярный, существует высокая вероятность зачатия. Чтобы оно произошло, требуется достоверно знать, в какие дни происходит овуляция. Для её определения гинекологи советуют использовать специальный тесты, которые можно приобрести в аптеке, отслеживать базальную температуру.  Тесты для определения овуляции для достижения зачатия в случае выработки доминантного фолликула левым яичником Если произошла задержка цикла, в беременность не наступила, увеличивается риск развития нескольких патологий, опасных для репродуктивного здоровья, жизни женщины:
ЗаключениеЕсли процессы образования доминантного фолликула, последующая овуляция происходят стабильно в левом яичнике, беременность может наступить с меньшей вероятностью, чем когда функционирует правая половая железа или обе одновременно. Для повышения шанса зачатия следует точно определить, почему правый орган утратил работоспособность. После подтверждения диагноза врач назначает лечение – хирургическое, медикаментозное, проводит гормоностимуляцию овуляции. Видео: Созревание фолликулаdetieco.ru Что такое доминантный фолликул | ЭКО-блогЖенский организм очень интересно устроен, все в нем изменения происходят циклично, под воздействием женских гормонов, за счет менструального цикла, который может быть в норме или иметь какие либо отклонения. От того, какой менструальный цикл, очень многое зависит в организме женщины, особенно ее репродуктивная функция. Многие женщины, когда начинают задумываться о ребенке, только тогда узнают какой у них цикл, что такое овуляция, за счет чего происходит оплодотворение, и когда говорят им врачи такие термины как «фолликул», «базальная температура», «фолликулостимулирующий гормон» и многое другое, то они понятия не имеют что это. Для того, чтобы такого было меньше, и женщины понимали, что происходит в их организме, обсудим основные моменты цикла и разберем детально, что такое доминантный фолликул яичника. Фолликулярная фаза в нормеМенструальный цикл у каждой женщины делиться на фазы: фолликулярная и лютеиновая фаза. В каждую из них происходят свои изменения. В норме продолжительность менструального цикла составляет от 28 до 35 дней. Начало цикла является первым днем менструации, которая длиться от трех до семи дней. В это время происходит отторжение эндометрия. В этот период женщина может ощущать болезненные ощущения и обильное кровотечение из полости матки. После того происходит подготовка организма к овуляции. Под действием фолликулостимулирующего гормона происходит стимуляция выработки яйцеклетки. Данный гормон способствует созреванию нескольких фолликулов и выработке эстрогена. Фолликул - это пузырьки в яичнике, которые внутри заполненные жидкостью, и каждый из них содержит не созревшую яйцеклетку. При созревании фолликулов выделяют «доминантный фолликул», в котором и созревает в дальнейшем яйцеклетка. Под действием эстрогена происходит рост эндометрия, для того, чтобы в дальнейшем при оплодотворении произошло удачное прикрепление эмбриона к стенке матки. Чтобы произошел разрыв доминантного фолликула, и вышла яйцеклетка, необходим еще один гормон – лютеинизирующий. Его уровень повышается, лопается доминантный фолликул, овуляция происходит. Некоторые женщины говорят, что когда созревает и лопается доминантный фолликул, признаки, хоть и незначительные, но присутствуют, например такие как: тянущие боли с той стороны, где созрел фолликул, и низ живота, повышение температуры, слабость. Многие думают, что это происходит именно на 14 день цикла, но это ошибочное мнение, ведь у каждой женщины продолжительность цикла отличается, и даже сами циклы на протяжении жизни меняются. После наступления овуляции яйцеклетка продвигается по маточным трубам к матке. В этот период, когда лопается доминантный фолликул, беременность может наступить в течение 24 часов. Фолликул вырабатывает в большом количестве прогестерон, который при наступлении беременности главенствует над другими гормонами. Если беременность не наступила, тогда организм начинает готовиться к следующему циклы. Уровни эстрогена и прогестерона в этот период снижаются, эндометрий начинает отслаиваться и наступает менструация - новый цикл. Как вы поняли, фолликул имеет огромное значение в менструальном цикле, так как в любой из фаз он выделяет определенный гормон. Нормы для фолликуловРазмер доминантного фолликула перед овуляцией – до двух сантиметров в диаметре, он считается самым крупным из других. Доминантный фолликул размеры, норма, очень все это индивидуально, но в основном от одного до двух с половиной сантиметров. Чаще всего наблюдается доминантный фолликул в правом яичнике, это происходит за счет анатомического положения. Конечно, доминантный фолликул в левом яичнике тоже бывает и не редко, и это нормально, но учитывая статистику, то врачи заметили, что в правом яичнике чаще созревают доминантные фолликулы. Всех интересует, сколько должно быть доминантных фолликул за один менструальный цикл, чтобы произошло зачатие? В норме один качественный доминантный фолликул, максимум два, после чего может родиться двойня. Все, что мы описывали выше, является нормой, но когда происходит нарушение фолликулярного аппарата, тогда женщине необходимо обследование и лечение. Какие же отклонения можно встретить? Нарушения фолликулярного аппарата
Одна из частых патологий - это созревание большого количества фолликулов, такое состояние называют - поликистоз яичников. При данной патологии не созревает доминантный фолликул, поэтому таким женщинам забеременеть очень трудно. Данная патология требует длительного гормонального лечения. Бывает, когда вырабатывается мало фолликулов, или они вообще не созревают. Это происходит из-за гормонального сбоя, когда в организме низкий уровень эстрогенов. Почему созревает два доминантных фолликула?Частый вопрос, который задают женщины. Это может быть как нормой, когда созревают в одной или в двух яичниках доминантные фолликулы. Если эти яйцеклетки оплодотворяются, тогда у женщины рождаются двойняшки. Бывает, даже такое, что фолликулы созревают с небольшим промежутком времени в один цикл, и если у женщины были разные половые партнеры, тогда большая вероятность того, что у детей будут разные генетические отцы. Созревание двух и более доминантных фолликулов бывает после гормонального лечения от бесплодия или при подготовке в программе ЭКО. Для того, чтобы планировать беременность, женщине необходимо знать не только, какие у нее были заболевания по гинекологии и какой по продолжительности цикл, но так же необходимо знать овуляторные циклы или нет, если да, тогда шансы забеременеть намного выше. Подпишитесь на новости И получайте лайфхаки по планированию беременности. Вам останется только следовать инструкции. www.eko-blog.ru |

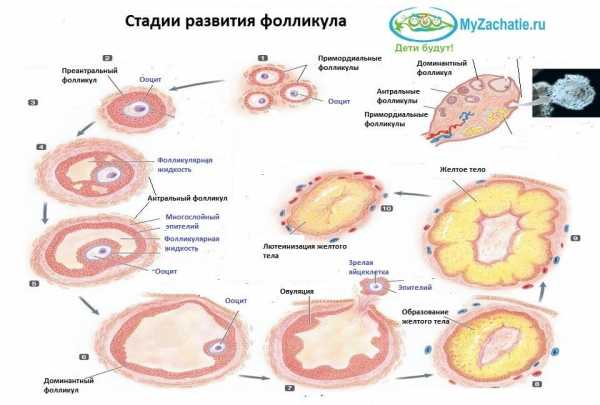 В начале цикла начинается рост нескольких фолликулов, которые имеют одинаковый размер. Однако примерно на 9 день цикла среди них начинает отчетливо выделяться лидер: фолликул, который значительно превышает другие по размерам (его еще называют граафов пузырек). Его диаметр может достигать 15 мм. С момента выделения доминанты остальные фолликулы начинают регрессировать, то есть уменьшаться в размерах и постепенно отмирать.
В начале цикла начинается рост нескольких фолликулов, которые имеют одинаковый размер. Однако примерно на 9 день цикла среди них начинает отчетливо выделяться лидер: фолликул, который значительно превышает другие по размерам (его еще называют граафов пузырек). Его диаметр может достигать 15 мм. С момента выделения доминанты остальные фолликулы начинают регрессировать, то есть уменьшаться в размерах и постепенно отмирать.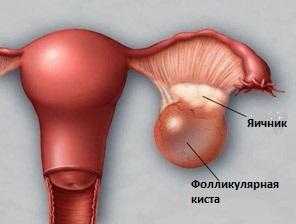 Кистообразное изменение может появиться и на месте образования желтого тела. После лопнувшего фолликула всегда остается жидкость. Если ее количество превышает норму или содержит в себе кровь, на желтом теле появляется киста.
Кистообразное изменение может появиться и на месте образования желтого тела. После лопнувшего фолликула всегда остается жидкость. Если ее количество превышает норму или содержит в себе кровь, на желтом теле появляется киста.