|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
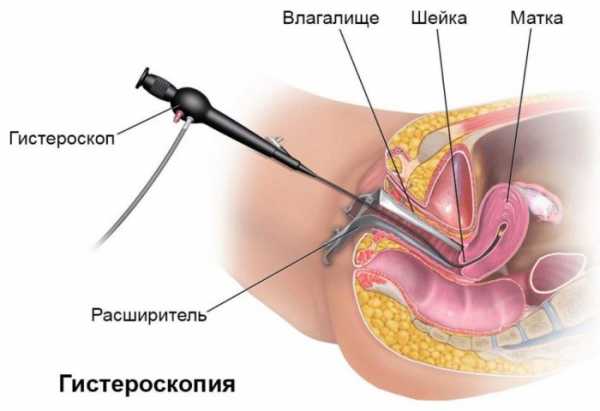
Гистероскопия для экона какой день можно делать?Гистероскопия – это обследование шейки и полости матки с помощью специального устройства – гистероскопа. Такая процедура начала проводиться с 19 века. Но тогда вместо видеокамер использовали линзы и призмы.
Что такое гистероскопия?Если говорить простым языком – это осмотр полости матки, ее шейки и устьев маточных труб с помощьюоптико-волоконных аппаратов:
Два последних аппарата отличаются более широкими возможностями для хирургических манипуляций. При выявлении патологических изменений, от которых можно избавиться с помощью используемой оптической системы, эта процедура легко трансформируется из диагностического метода в хирургический – гистерорезектоскопию. Исходя из этого, гистероскопию, как метод обследования и лечения, подразделяют на:
Одно из преимуществ гистероскопии при ЭКО – это быстрый переход от диагностики к хирургическому лечению, позволяющий избежать полосных операций.
Почему репродуктологи назначают гистероскопию перед ЭКОНужна ли гистероскопия перед ЭКО, вопрос спорный. Каждая медицинская клиника составляет список анализов и инструментальных манипуляций, необходимых перед искусственным оплодотворением. Гистероскопия и ЭКО – понятия, которые часто фигурируют вместе. Плюсы манипуляции:
Некоторые клиники назначают гистероскопию не всем пациенткам, а только тем, кто имеет показания. Врачи считают, что если нет оснований для вмешательства, не нужно лишний раз тревожить органы малого таза перед проведением искусственного оплодотворения. При ЭКО в данном случае придется рассчитывать на везение и надеяться, что скрытые проблемы не всплывут в протоколе.
Гистероскопия перед началом программы ЭКО выполняется как в первой, так и во второй половине цикла. Исследование, проведенное до овуляции, позволяет максимально точно оценить состояние слизистой, обнаружить миоматозные узлы и полипы, определить патологии мышечного слоя детородного органа. Во второй половине цикла вмешательство назначается для изучения строения эндометрия.
Что могут определить при гистероскопииНазначая метод гистероскопии перед ЭКО, врач тем самым преследует цель подготовить эндометрий для максимально успешного экстракорпорального оплодотворения. Этот метод называется малоинвазивным, то есть максимально безвредным для здоровья женщины. Кроме того, как тщательно оценить состояние и качество слизистой матки, при этом эндоскопическом методе возможно одновременно произвести небольшие хирургические вмешательства по устранению препятствий закрепления эмбриона в маточной полости (доброкачественные новообразования, узлы, спайки и др.) Благодаря данному малоинвазивному методу можно выявить такие виды патологий:
Очень часто у женщин, страдающих бесплодием, встречается сразу несколько патологий гинекологических органов, которые реально выявить при исследовании.
На какой день нужно делать гистероскопию матки перед ЭКО?Процедура назначается на определенный день цикла. На какой день назначают гистероскопию перед ЭКО зависит от того, какую патологию врач подозревает или хочет исключить. В начале цикла выявляют и резецируют:
В первые дни цикла (5–10 день) слизистая матки тонкая, менее васкуляризирована. Это важно, потому что дефекты внутренней стенки матки хорошо видны, их легче удалить полностью и кровопотеря в эти дни минимальна. Во второй фазе цикла, начиная с 15–18 дня, изучают морфологию и функциональность эндометрия. Не проводят гистероскопию в период критических дней.
Когда можно делать ЭКО после вмешательстваСроки для проведения ЭКО после гистероскопии устанавливаются индивидуально для каждой пациентки. Определяющее значение имеет результат проведенных лечебно-диагностических мероприятий.
После гистероскопии пациентке необходимо уточнить у врача, через сколько можно планировать беременность и вступать в протокол ЭКО. Иногда результаты обследования показывают необходимость терапевтического курса, после которого требуется повторное вмешательство для оценки эффективности лечения.
Женщинам необходимо понимать, что торопиться сделать ЭКО после гистероскопии нельзя. Если не выждать рекомендованный временной промежуток, протокол завершится неудачей. После этого женщина будет вынуждена ждать еще дольше до вступления в повторную программу. ИСТОЧНИКИ: uzibook.ru Гистероскопия перед ЭКО. На какой день?При прохождении обследования с целью подготовки к экстракорпоральному оплодотворению, можно столкнуться с необходимостью проведения дополнительных исследований. Гистероскопия перед ЭКО – это один из видов хирургической диагностики, позволяющий повысить результативность протокола, дать дополнительную информацию о состоянии эндометрия (наличия/отсутствия полипов, узлов и новообразований), подсказать врачу правильную тактику лечения и схему протокола. Что такое гистероскопия?Если говорить простым языком – это осмотр полости матки, ее шейки и устьев маточных труб с помощьюоптико-волоконных аппаратов:
Два последних аппарата отличаются более широкими возможностями для хирургических манипуляций. При выявлении патологических изменений, от которых можно избавиться с помощью используемой оптической системы, эта процедура легко трансформируется из диагностического метода в хирургический – гистерорезектоскопию. Исходя из этого, гистероскопию, как метод обследования и лечения, подразделяют на:
Одно из преимуществ гистероскопии при ЭКО – это быстрый переход от диагностики к хирургическому лечению, позволяющий избежать полосных операций. Как делают гистероскопию перед ЭКО?Процедура проводится на гинекологическом кресле с применением препаратов для внутривенного наркоза или эпидуральной анестезии (используется реже). Продолжительность – 20 минут. Минуя влагалище, через шейку матки вводится гистероскоп. В зависимости от модели в полость матки под регулируемым давлением подают физиологический солевой раствор или воздух. Это необходимо, чтобы раздвинуть стенки матки изнутри и изучить структуру эндометрия. Оптическая система выводит изображение на монитор экрана и позволяет увеличивать изображение до необходимых врачу размеров. С помощью гибких ножниц, электрокоагулятора, щипцов, заключенных в металлический тубус гистерорезектоскопа, хирург-гинеколог может удалять полипы, спайки и новообразования, делать забор тканей для биопсии, останавливать кровотечение, производить диагностическое выскабливание. Необходимость гистероскопии перед ЭКООбязательна ли гистероскопия перед ЭКО? К сожалению, медики неоднозначны в этом вопросе. В одних учреждениях – это обязательная процедура, в других – проводиться с учетом полученных данных во время исследований и рекомендуется на основании анамнеза (истории болезни). Сказать, что одни правы, а вторые – нет, тоже нельзя. Осмотрев матку изнутри в самом начале подготовки к ЭКО, можно диагностировать и устранить причину бесплодия, тем самым предупредить неудачные попытки искусственного оплодотворения, подготовить эндометрий к имплантации (убрать полипы, гиперплазию, сращения, фиброзные тяжи, эндометриоидные кисты и узлы, которые почти всегда мешают эмбриону прикрепиться). Встречаются случаи, при которых устранение «неблагополучий» эндометрия повлекло наступление естественной беременности. С другой стороны, если проблем с эндометрием нет, зачем каждую пациентку вводить в наркоз и проводить платное исследование? В любом случае, если репродуктолог рекомендует вам перед ЭКО гистероскопию – не сомневайтесь и доверьтесь доктору. У каждой женщины свой путь к результату. Процедура позволит устранить все сомнения, выбрать результативную тактику ведения. Главное – вы будете уверены, что сделали максимум для успеха. Необходимость в гистероскопии после неудачного ЭКО возрастает еще больше. Это один из способов предотвращения неудач, экономии средств на последующие попытки и анализ ошибок предыдущего цикла. На какой день нужно делать гистероскопию матки перед ЭКО?Процедура назначается на определенный день цикла. На какой день назначают гистероскопию перед ЭКО зависит от того, какую патологию врач подозревает или хочет исключить. В начале цикла выявляют и резецируют: В первые дни цикла (5–10 день) слизистая матки тонкая, менее васкуляризирована. Это важно, потому что дефекты внутренней стенки матки хорошо видны, их легче удалить полностью и кровопотеря в эти дни минимальна.
Во второй фазе цикла, начиная с 15–18 дня, изучают морфологию и функциональность эндометрия. Не проводят гистероскопию в период критических дней. Когда можно делать ЭКО после гистероскопии?Сроки проведения ЭКО после гистероскопии вариабельны и зависят от данных, полученных при проведении. Начинать программу экстракорпорального оплодотворения могут в период начиная от 10 дней с момента проведения и до 5–6 месяцев. Разброс большой, так как при обследовании могут выявляться различные патологии, требующие разной степени оперативного вмешательства и терапевтических мероприятий: гормональной, противовоспалительной терапии. После эндоскопической диагностики полости матки для контроля назначают УЗИ, при необходимости проводят повторную гистероскопию. Так что решение о том, когда можно делать ЭКО после гистероскопии, остается за лечащим врачом (исходя из полученных данных и состояния вашего здоровья). Если при обследовании не выявлено патологии и состояние функционального слоя эндометрия соответствует физиологической норме, то подготовку к искусственному оплодотворению начинают после окончания месячных – с нового цикла. Кроме того, микроповреждения функционального слоя эндометрия в результате гистероскопии стимулируют рост внутренней слизистой оболочки матки и приветствуются репродуктолагами в протоколах ЭКО. От качества эндометрия зависит возможность прикрепления эмбриона и имплантация. Что нужно сделать перед проведением гистероскопии?Операция не требует особой подготовки. Главная рекомендация – до проведения не употреблять пищу. Предварительно нужно сдать анализы, которые могут выявить противопоказания к проведению, и гинекологический осмотр. Анализы, без которых на гистероскопию не возьмут:
Эти же исследования входят в обязательный перечень перед проведением искусственного оплодотворения. Если результаты будут удовлетворительными, второй раз их пересдавать не нужно. В случае выявления заболеваний назначается терапия, по окончании которой делаетсят повторный лабораторный контроль. Противопоказания к гистероскопии:
ПреимуществаГистероскопия перед ЭКО однозначно повышает эффективность процедуры. Найденные отклонения учитываются в схеме протокола, мини-операция позволяет подготовить эндометрий для подсадки эмбрионов в последующих циклах, отпадает необходимость в полостных операциях. Статьи по теме:Дети ЭКО — какие они? Пункция яичников при ЭКО Как происходит перенос эмбрионов при ЭКО? Качество эмбрионов для ЭКО Хетчинг при ЭКО Лапароскопия перед ЭКО Кольпоскопия перед ЭКО stanumamoy.com.ua нужна ли она, когда можно делать экстракорпоральное оплодотворение после вмешательстваГистероскопию перед ЭКО рекомендуют женщинам, чтобы повысить шансы на беременность. Это диагностическая манипуляция, она поможет оценить шансы на успех экстракорпорального оплодотворения. Если во время вмешательства обнаруживаются патологии матки, врач может принять решение сразу же провести малоинвазивную хирургическую операцию. Это в разы повышает шансы удачной имплантации эмбрионов. В большинстве клиник, которые специализируются на вспомогательных репродуктивных технологиях, гистероскопия входит в перечень обязательных исследований. Если врач не назначил гистероскопию, женщине стоит самой проявить инициативу и записаться на обследование, поскольку оно поможет предупредить возможные проблемы при проведении ЭКО. Суть процедурыГистероскопия относится к малоинвазивным вмешательствам и представляет собой диагностико-лечебный метод. Перед экстракорпоральным оплодотворением чаще всего проводится с целью определения патологий, которые могут негативно отразиться на процедуре. Для манипуляции применяется зонд минимального диаметра – 7 мм. Если не нужно расширять шейку матки, можно выполнить операцию без наркоза. Когда процедура назначается женщине с целью коррекции патологических состояний, потребуется анестезия. Осмотр матки изнутри при помощи оптической системы проводится в условиях клиники. Предварительно женщина сдает анализы и делает УЗИ органов малого таза. Проводить гистероскопию можно только при отсутствии инфекционно-воспалительных заболеваний в острой форме. Почему репродуктологи назначают гистероскопию перед ЭКОНужна ли гистероскопия перед ЭКО, вопрос спорный. Каждая медицинская клиника составляет список анализов и инструментальных манипуляций, необходимых перед искусственным оплодотворением. Гистероскопия и ЭКО – понятия, которые часто фигурируют вместе. Плюсы манипуляции:
Некоторые клиники назначают гистероскопию не всем пациенткам, а только тем, кто имеет показания. Врачи считают, что если нет оснований для вмешательства, не нужно лишний раз тревожить органы малого таза перед проведением искусственного оплодотворения. При ЭКО в данном случае придется рассчитывать на везение и надеяться, что скрытые проблемы не всплывут в протоколе.
Гистероскопия перед началом программы ЭКО выполняется как в первой, так и во второй половине цикла. Исследование, проведенное до овуляции, позволяет максимально точно оценить состояние слизистой, обнаружить миоматозные узлы и полипы, определить патологии мышечного слоя детородного органа. Во второй половине цикла вмешательство назначается для изучения строения эндометрия. Когда можно делать ЭКО после вмешательстваСроки для проведения ЭКО после гистероскопии устанавливаются индивидуально для каждой пациентки. Определяющее значение имеет результат проведенных лечебно-диагностических мероприятий.
После гистероскопии пациентке необходимо уточнить у врача, через сколько можно планировать беременность и вступать в протокол ЭКО. Иногда результаты обследования показывают необходимость терапевтического курса, после которого требуется повторное вмешательство для оценки эффективности лечения. Женщинам необходимо понимать, что торопиться сделать ЭКО после гистероскопии нельзя. Если не выждать рекомендованный временной промежуток, протокол завершится неудачей. После этого женщина будет вынуждена ждать еще дольше до вступления в повторную программу. myzachatie.ru Что такое гистероскопия и для чего она проводится перед ЭКОЭндоскопические методы применяются во многих медицинских отраслях, включая гинекологию. Они значительно повысили качество диагностики и эффективность лечения. Женщинам, которые готовятся к ЭКО, часто назначают гистероскопию — одну из самых распространённых эндоскопических методик. Это исследование абсолютно безопасно и решает множество диагностических задач. Пациенткам, которым назначают такую процедуру, нет причин беспокоиться об угрозе здоровью. Вместо этого стоит довериться врачу и выполнять все его рекомендации. Что такое гистероскопияГистероскопия — малоинвазивный метод визуального осмотра шейки и полости матки, который выполняется посредством гистероскопа – специальной оптической системы. Эндоскопическое исследование перед ЭКО абсолютно безопасно: оно не вредит здоровью женщины и не препятствует наступлению беременности. Уникальность метода в том, что он позволяет решить одновременно несколько вопросов по профилактике и выявлению нарушений гинекологического здоровья пациентки. Метод применяется специалистами в следующих целях:
ЭКО — мероприятие дорогостоящее. Если супружеская пара не получила квоты или не проходит по ОМС, желательно, чтобы попытка переноса эмбриона в полость матки была удачной. Вот почему доктора всеми силами стараются повысить шансы благоприятного исхода экстракорпорального оплодотворения. Гистероскопия показывает врачу гинекологические нарушения или патологии (спайки, синехии, полипы, кровотечение), которые могут препятствовать наступлению беременности или вынашиванию, и одновременно проводит их лечение. Для чего проводится обследование перед ЭКОЕсли супружеская пара уже перенесла неудачную попытку экстракорпорального оплодотворения, гистероскопия с раздельным диагностическим выскабливанием (РДВ) проводится в обязательном порядке. Специалист назначает эндоскопическое исследование перед экстракорпоральным оплодотворением и совершает определенные манипуляции. К ним относятся:
Зачем нужна процедура перед ЭКО? Она позволяет подобрать необходимую схему протокола экстракорпорального оплодотворения и тактику лечения для врача. Подобный метод заменяет пациентке несколько диагностических процедур – УЗИ, которое иногда не может выявить небольшие патологические изменения в матке, и выскабливание в больничных условиях. Исследование дает врачу обнаружить у пациентки следующие нарушения:
Довольно часто женщины, страдающие бесплодием, имеют сразу несколько видов нарушений в репродуктивной системе. С помощью гистероскопии специалисты могут максимально полноценно подготовить организм к ЭКО, вылечив заболевания. Кому стоит воздержаться от гистероскопии – противопоказанияНесмотря на свою эффективность и относительную безопасность, в ряде случаев процедуру категорически нельзя проводить. Противопоказания к осуществлению эндоскопического исследования:
В указанных случаях процедуру назначают исключительно по жизненным показаниям. Подготовка к обследованию – какие анализы нужно сдать перед процедуройПеред гистероскопией пациентке требуется тщательная подготовка, включающая в себя комплекс диагностических мероприятий и лекарственную терапию. Обследование включает:
Как проводится гистероскопия перед ЭКОИсследование лучше проводить на 5-7 сутки менструального цикла. Перед гинекологической процедурой требуется соблюдать определенные правила:
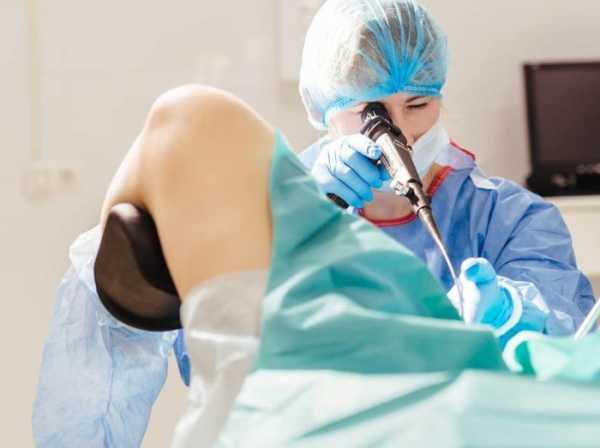
Сама гистероскопия проводится на кресле в стандартном положении. Эту процедуру делают с применением анестезии, так как без нее манипуляции будут болезненными. В большинстве случаев используется внутривенный наркоз, а при наличии противопоказаний к его применению – масочный.
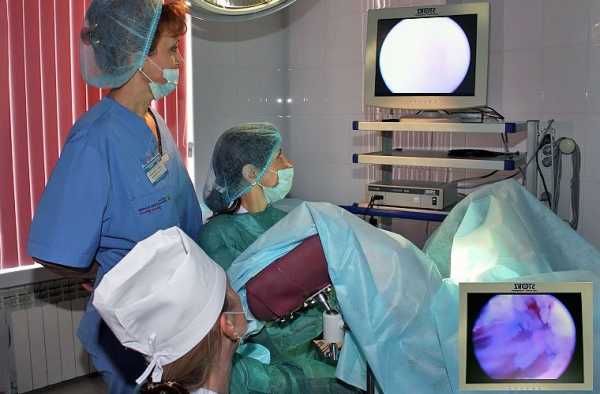
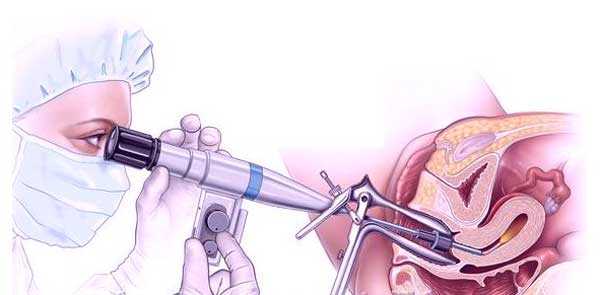
Доктор обрабатывает дезинфицирующим раствором область наружных половых органов и внутреннюю бедренную поверхность. Затем он вставляет вагинальное зеркало и обнажает шейку матки. В полость матки вводится зонд с расширителями Гегара, после чего вливается специальная жидкость или газ. Затем применяется гистероскоп, позволяющий рассмотреть содержимое, размер и форму органа, рельеф стенок, область устья в фаллопиевы трубы и наличие патологий. Специалист изучает цвет, рельеф и толщину внутренней слизистой оболочки, а также выясняет, соответствует ли она определенному дню менструального цикла. На мониторе отображается увеличенная поверхность матки и хорошо просматривается. Офисная гистероскопия может стать лечебной, если врач замечает какую-либо аномалию. Он сразу же приступает к микроскопической операции в полости, совершая выскабливание, удаление полипов, синехий или проводя пайпель-биопсию. Все действия врача во время процедуры записываются на диск. По завершении исследования доктор извлекает прибор, а шейка самостоятельно закрывается. После того как пациентка отходит от анестезии, медики наблюдают за ее состоянием около 2 часов. Как вести себя женщине после процедурыЧтобы не допустить развитие послеоперационных осложнений врачи рекомендуют пациентке придерживаться особых правил. Что надо делать после гистероскопии:
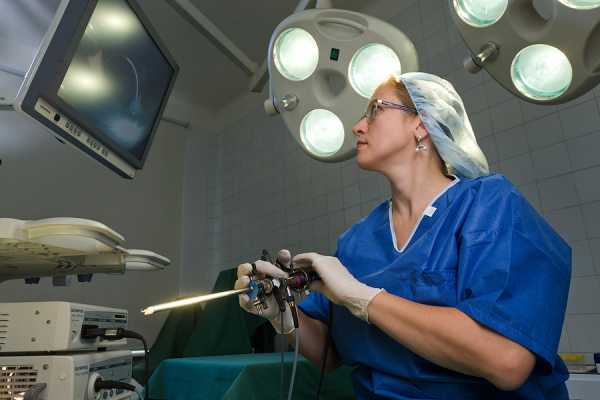
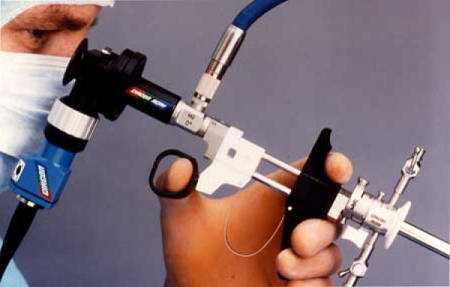
Когда же можно приступать к выполнению экстракорпорального оплодотворения после гистероскопии? Специалисты утверждают, что у каждой женщины свой срок. Обычно ЭКО проводят начиная от 10 дней до полугода с момента проведения процедуры. Через сколько времени врач разрешит выполнить репродуктивную технологию, зависит от вида обнаруженной патологии. У некоторых пациенток выявляются различные аномалии, которые требуют хирургического вмешательства (лапароскопии, лапаротомии) или терапевтических мероприятий (гормональное, противовоспалительное лечение). Зачем нужна гистероскопия перед ЭКО? Отвечает врач известной репродуктивной клиники: ЗаключениеПроведение гистероскопии перед ЭКО во многих случаях необходимо, так как она увеличивает эффективность репродуктивной технологии. Во время исследования могут выявиться различные патологии, которые не визуализируются при иных методах диагностики. Процедура безопасна, результативна и позволяет избавиться от аномалий матки, которые могут быть причиной бесплодия или невынашивания беременности. Многим женщинам гистероскопия перед экстракорпоральным исследованием помогла обрести долгожданного малыша. azbukarodov.ru Гистероскопия перед ЭКО: показания, особенности, противопоказанияЗадать вопрос!У вас есть вопросы? Не стесняйтесь, задавайте любые! И наш штатный специалист поможет вам. Перейти>> Оперативная гистероскопия перед ЭКО предназначена для выявления и устранения всех возможных патологий женских репродуктивных органов. Это необходимо для последующего успешного проведения экстракорпорального оплодотворения. 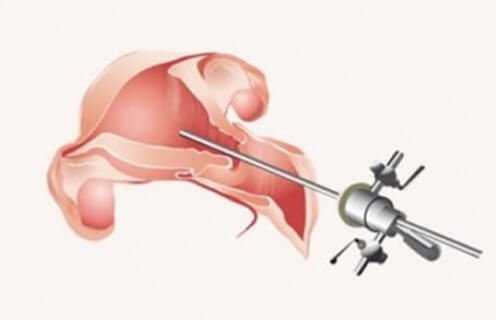 ГистероскопияПроцедура выполняется с помощью гистероскопа, представляющего собой тончайший зонд со встроенной оптической системой. Диаметр зонда составляет 2,7-7 мм. Самые тонкие зонды используются для офисной или диагностической гистероскопии, которую можно проводить без обезболивания, так как процедура практически не доставляет дискомфорта пациенткам. Диагностическую гистероскопию проводят без расширения шейки матки, используют тонкие зонды диаметром 2.7 мм — 4,3 мм. В случае высокой чувствительности пациентки проводят местное обезболивание. Забор материала эндометрия для проведения биопсии при помощи гистероскопии относится к щадящим малотравматичным процедурам. В случае отсутствия патологий по результатам осмотра процедуру ЭКО назначают уже через 2-3 месяца после исследования. Если при осмотре были выявлены патологии, которые пришлось удалять путем хирургической гистероскопии, то экстракорпоральное оплодотворение откладывают на 5 — 6 месяцев. ПоказанияПроцедура необходима для выявления всех возможных патологий, назначения при необходимости наиболее адекватного лечения, подготовки женского организма к процедуре экстракорпорального оплодотворения. Показана гистероскопия:
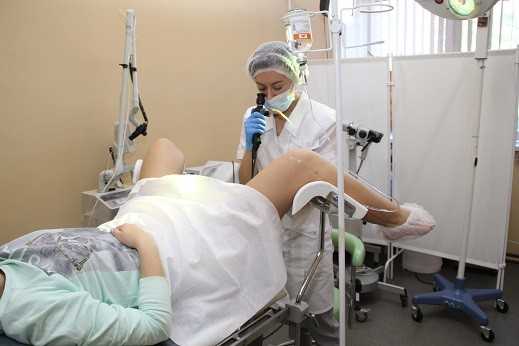
Обязательно назначается гистероскопия перед ЭКО в случае идиопатического, т. е. без выявленной причины, бесплодия. Проблема, вызвавшая патологию половых органов, может заключаться в миоме, синехиях, полипах, которые обнаруживаются только с помощью точных методов диагностики.  Проведение ЭКО без предварительной гистероскопии, особенно в случаях невынашивания ребенка, может оказаться пустой тратой времени и средств. Проведение гистероскопииДля проведения процедуры женщине необходимо пройти УЗИ-обследование органов малого таза, сдать кровь для анализа, а также мазок из влагалища для проведения исследования на микрофлору. Осмотр проводят с 6 по 10 день менструального цикла. Выполняют все манипуляции под местным наркозом, если необходимо по показаниям. Боли во время проведения исследования не возникает, но неприятные ощущения, дискомфорт наблюдаются. В ходе гистероскопического обследования с помощью гистероскопа выполняется визуальный осмотр и несложные манипуляции в полости матки. Процедуру осуществляют в несколько этапов.
Встроенная оптическая система позволяет осмотреть полость матки, цервикальный канал изнутри. Если в результате осмотра никаких патологий не выявлено, или проведена незначительная манипуляция – прижигание, удаление полипа, то женщина может уже через 1-2 дня покинуть стационар.
Гистероскопия позволяет выявить внутриматочные патологии, препятствующие имплантации зародыша в стенку матки. Материал, взятый для исследования, отдают для гистологического исследования в лабораторию. Результат исследований приходит через 10 дней. Дальнейший план лечения составляется с учетом полученных результатов. ОсобенностиГистероскопия не требует пребывания пациентки в стационаре. При проведении диагностической процедуры на все обследование в общей сложности уходит не более 3 часов, а сама процедура занимает 10 минут. Для проведения хирургической гистероскопии требуется больше времени. При удалении миомы, полипозе может потребоваться от 30 минут до 1 часа. Противопоказания
Как избежать осложненийОсложнения после гистероскопии возникают редко и только при нарушении предписаний врача. После процедуры рекомендуются:
Частота осложнений составляет менее 1% и заключается в боли в нижней части живота, кровотечении. Как правило, такие явления не опасны для здоровья и встречаются редко. Загрузка...Поделиться новостью в соцсетях Задать вопрос! У вас есть вопросы? Не стесняйтесь, задавайте любые! И наш штатный специалист поможет вам. Перейти>> Метки: Гистероскопия « Предыдущая запись Следующая запись »zachatieinfo.ru Гистероскопия перед ЭКО — зачем ее проводятДругими словами, гистероскопия представляет собой осмотр полости матки, шейки, маточных труб с использованием специальных оптических инструментов. При обнаружении новообразований процесс превращается из диагностического в хирургический, благодаря чему удается избежать полостной операции. Плюсы и минусы гистероскопии матки перед ЭКООдна из главных причин неудачи ЭКО заключается в том, что эмбрион не может закрепиться на стенках матки. Это может быть связано с утолщением эндометрия, наличием кист, полипов и иных патологических изменений. Гистероскопия в первую очередь позволяет обнаружить аномалии и, как следствие, оперативно их устранить, благодаря чему у женщины повышаются шансы на беременность. Плюс к этому при проведении подобного рода диагностики маточный эндометрий неизбежно травмируется, однако это только активизирует рост функционального слоя матки. Результат — удачное ЭКО после гистероскопии.
ЭКО после гистероскопии Некоторые специалисты выступают против данной процедуры. Главный аргумент — отсутствие прямых показаний: если в анамнезе пациентки нет точных данных о том, что в полости матки обнаружены патологические изменения, делать гистероскопию не нужно. Среди недостатков этого диагностического метода выделяют:
Когда проводится диагностическая гистероскопия перед ЭКОПериод менструации для врача неинформативен. Время, на которое будет назначено обследование, выбирается, исходя из цели: если необходимо исключить наличие кисты, миомы, спайки и иных патологий в полости матки, гистероскопия проводится с 5 по 10 день цикла. В этот период толщина эндометрия уменьшается, и обнаружить дефекты легче. Когда же нужно оценить функциональное состояние тканей, процедура назначается на 15–18 день цикла. Как делают гистероскопию перед ЭКОПодготовка к операции несложная. Основное требование к пациентке — не есть непосредственно перед процедурой. Предварительно женщине назначают осмотр гинеколога и анализы, по результатам которых врач может определить противопоказания (воспаления и инфекции половых органов, хронические соматические заболевания). Лабораторные исследования включают:
Если результаты неудовлетворительные, сначала проводится терапия, в конце которой назначается повторное обследование. Все, кто делал гистероскопию перед ЭКО, отмечают, что не испытывали сильных болей. В некоторых случаях она проходит вообще без наркоза, и, как правило, уже через час неприятные ощущения внизу живота исчезают. Процедура длительностью 20–30 минут проводится на гинекологическом кресле. Пациентке внутривенно вводится анестезия. Через шейку матки, минуя влагалище, врач вставляет специальный инструмент — гистероскоп. Также внутрь под давлением направляют воздух или особый раствор соли. Это нужно, чтобы раздвинуть стенки матки и лучше видеть эндометрий.
Как делается гистероскопия? Оптический прибор передает изображение на экран компьютера. При необходимости доктор может увеличить картинку, чтобы детально рассмотреть состояние тканей. Для удаления полипов, спаек и т. д., а также забора материала для биопсии, диагностического выскабливания хирург-гинеколог использует гибкие ножницы, щипцы, электрокоагулятор. ЭКО после гистероскопииМногих волнует вопрос: через сколько после гистероскопии можно делать ЭКО? Все будет определяться полученным результатом. При отсутствии аномалий экстракорпоральное оплодотворение проводится сразу после окончания следующей менструации. В случае, если диагностическая гистероскопия показала наличие новообразований и превратилась в хирургическую, ЭКО делают после полного восстановления эндометрия. Как правило, на это уходит от 2 до 5 месяцев. В этот период назначается гормональное лечение, а также противовоспалительные препараты. По окончании курса часто проводится еще одно обследование.
Возможно ли удачное ЭКО после гистероскопии? Гистероскопия перед ЭКО увеличивает шансы наступления беременности. Она не является обязательной, и ее необходимость определяет лечащий врач.
Видео: гистероскопия перед ЭКО — рассказ о личном опыте www.vrtcenter.ru для чего нужна, на какой день цикла ее делают, обязательна лиВ процессе подготовки к экстракорпоральному оплодотворению женщинам нередко назначают проведение дополнительных исследований. Иногда выполняют лапароскопию с целью выявления аномалий матки. Также проводится гистероскопия перед ЭКО. Этот метод дает возможность получить достоверную информацию о состоянии детородного органа и выявить причину маточного бесплодия. Благодаря полученным данным удается подобрать оптимальную схему терапии.
Описание гистероскопииМетод гистероскопического исследования – это малоинвазивная диагностика и лечения патологий репродуктивной системы. Проводится процедура с помощью специального прибора – гистероскопа, оснащенного видеокамерой, который передает увеличенное в разы изображение на экран монитора. Гистероскопия матки для ЭКО проводится достаточно часто. Обусловлено это тем, что метод считается абсолютно безопасным и не препятствует удачному оплодотворению. В ходе проведения процедуры удается решить сразу несколько задач. Ее выполняют в следующих целях:
При осмотре детородного органа удается определить его состояние, выявить развивающиеся патологии, а также произвести диагностическое выскабливание пораженных участков (при необходимости). При оперативном вмешательстве происходит травмирование шейки матки или слизистых детородного органа. Очаги поражения в ходе его проведения иссекаются. Контрольная процедура подразумевает оценку качества терапии.
Показания к процедуреСреди показаний к проведению гистероскопии перед ЭКО выделяют:
При необходимости в ходе проведения процедуры сразу же производят удаление патологических тканей.
Обязательно ли делать перед ЭКОПроведение гистероскопического исследования перед экстракорпоральным оплодотворением помогает заменить сразу несколько других процедур, среди которых УЗИ и выскабливание. В ходе его выполнения удается сделать следующее:
Процедура является не обязательной, но весьма полезной и желательной. Как правило, к ней прибегают в целях диагностики, но иногда выполняют и незначительное хирургическое вмешательство. ЭКО после гистероскопии чаще оказывается удачным, чем в случае его выполнения без предварительной диагностики с использованием гистероскопа. Обусловлено это тем, что многие заболевания репродуктивной системы способны повлиять на дальнейшее вынашивание плода. Особенно важно проведение диагностической процедуры в том случае, если эмбрион уже неоднократно подсаживался и не приживался. Диагностическая гистероскопияВ ходе гистероскопического исследования производится осмотр матки, позволяющий оценить состояние эндометрия и выявить следующие патологии:
Проводится исследование следующим образом:
После того как действие наркоза закончится, женщина может покинуть медицинское учреждение. В дальнейшем ей нужно лишь придерживаться всех врачебных рекомендаций. Полученные результаты служат основой для выбора стратегии в ходе подготовки к экстракорпоральному оплодотворению. Плюсы данной процедурыГистероскопия перед ЭКО обязательно проводится в том случае, если ранее уже было несколько неудачных попыток подсадки эмбриона. Среди основных преимуществ этой процедуры можно выделить ее высокую информативность. На мониторе отчетливо видно состояние внутреннего слоя детородного органа. Благодаря этому удается выявить развивающиеся в нем патологические процессы. Ультразвуковое исследование не даст столь развернутой картины. Кроме того, при удалении полипов матки, выскабливании и рассечении спаек другие ткани не повреждаются. Нет необходимости в разрезе брюшной полости. Метод считается абсолютно безопасным.
МинусыОсновным недостатком метода можно назвать ограниченность в возможностях. С его помощью удается произвести рассечение спаек в канале шейки матки и самом детородном органе, удалить полипы, миому и патологические очаги эндометрия. При этом получить информацию о состоянии яичников и дальних отделов фаллопиевых труб невозможно. Именно на этих участках локализируются новообразования и спайки, препятствующие удачному зачатию. На какой день цикла делают процедуруПроведение исследования, подразумевающего введение гистероскопа через канал шейки матки в детородный орган, лучше делать в определенные дни цикла. Исследование назначается на 5–7-е сутки месячного цикла. Обусловлено это тем, что слизистые оболочки в данный период достаточно тонкие и меньше всего склонны к кровоточивости. Выполнение всех необходимых манипуляций в другие дни не рекомендуется по следующим причинам:
В некоторых случаях гистероскопическое исследование проводят за 3–5 суток до прихода регул.
Возможные осложненияГистероскопия для ЭКО лишь в редких случаях может спровоцировать появление осложнений. Проводят ее в те периоды, когда у женщины нет месячных и ткани матки повреждаются лишь незначительно, даже при условии, что выполнялась биопсия. Тем не менее после этой процедуры возможно появление таких нежелательных последствий, как:
Как правило, неприятные симптомы спустя несколько дней самостоятельно исчезают. Опасность вызывают обильные кровотечения, сопровождающиеся болевыми ощущениями в нижней части живота. При появлении подобной симптоматики за помощью к врачу нужно обращаться без промедления. ПрофилактикаПосле проведения гистероскопии, независимо от того, выполнялись выскабливание и последующая гистология или нет, внутри шейки матки и детородного органа могут появиться незначительные повреждения. Чтобы избежать осложнений, нужно придерживаться следующих рекомендаций:
ПротивопоказанияНесмотря на высокую информативность этой процедуры, в некоторых случаях к ее выполнению не прибегают. Среди противопоказаний к проведению гистероскопического исследования выделяются следующие:
Гистероскопическое исследование перед экстракорпоральным оплодотворением является хоть и не обязательной, но нужной процедурой. Благодаря полученным данным у врача появляется точное представление о состоянии детородного органа. За счет этого удается подобрать правильную тактику подготовки к ЭКО. Соответственно, шансы на удачный исход многократно увеличиваются. Особо важен этот метод диагностики при систематических выкидышах и неоднократных неудачных попытках ЭКО. Только после определения причин возникновения таких проблем возможно их устранение. topginekolog.ru |