|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Классификация атопического дерматитаАтопический дерматит > Клинические рекомендации РФ (Россия) > MedElementВозрастные периоды Возрастные особенности локализации и морфологии кожных элементов отличают атопический дерматит от других экзематозных и лихеноидных заболеваний кожи. Основные различия клинических проявлений по возрастным периодам заключаются в локализации очагов поражения и соотношении экссудативных и лихеноидных компонентов. Младенческий период АтД обычно начинается с 2–3 месяцев жизни ребёнка. В этот период преобладает экссудативная форма заболевания, при которой воспаление носит острый или подострый характер. Клиническая картина представлена эритематозными пятнами, папулами и везикулами на щеках, лбу и/или волосистой части головы, сопровождающимися интенсивным зудом, отёчностью, мокнутием. Дермографизм обычно красный. Начальные проявления заболевания локализуются также на разгибательных и сгибательных поверхностях конечностей. К концу этого периода очаги сохраняются преимущественно в складках крупных суставов (коленных и локтевых), а также в области запястий и шеи. Течение заболевания в значительной степени связано с алиментарными факторами. Младенческий период АтД обычно заканчивается ко второму году жизни ребенка выздоровлением (у 50% больных) или переходит в следующий период (детский). Детский период АтД характеризуется высыпаниями, которые носят менее экссудативный характер, чем в младенческом периоде, и представлены воспалительными милиарными и/или лентикулярными папулами, папуло-везикулами и эритематозно-сквамозными элементами, локализующимися на коже верхних и нижних конечностей, в области запястий, предплечий, локтевых и подколенных сгибов, голеностопных суставов и стоп. Дермографизм становится смешанным или белым. Появляются пигментация век, дисхромии, нередко ангулярный хейлит. Состояние кожи меньше зависит от алиментарных факторов. Появляется сезонность течения заболевания с обострениями весной и осенью. Подростковый и взрослый период АтД характеризуется высыпаниями преимущественно на сгибательной поверхности конечностей (в локтевых и подколенных складках, сгибательных поверхностях голеностопных и лучезапястных суставов), на задней поверхности шеи, в заушных областях. Высыпания представлены эритемой, папулами, шелушением, инфильтрацией, лихенификацией, множественными экскориациями и трещинами. В местах разрешения высыпаний в очагах поражения остаются участки гипо- или гиперпигментации. Со временем у большинства пациентов кожа очищается от высыпаний, поражёнными остаются лишь подколенные и локтевые сгибы. Стадии болезни Стадии ремиссии:
Распространённость кожного процесса Степень тяжести процесса При среднетяжёлом течении отмечается распространённый характер поражения. Частота обострений – 3–4 раза в год с увеличением их продолжительности. Длительность ремиссий составляет 2–3 месяца. Процесс приобретает упорное, торпидное течение с незначительным эффектом от проводимой терапии. При тяжёлом течении заболевания кожный процесс носит распространённый или диффузный характер с длительными обострениями, редкими и непродолжительными ремиссиями (частота обострений – 5 раз в год и более, длительность ремиссии 1–1,5 месяца). Лечение приносит кратковременное и незначительное улучшение. Отмечается выраженный зуд, приводящий к нарушениям сна. Клинические формы Эритематозно-сквамозная форма чаще наблюдается у детей в возрасте от 1,5 до 3 лет, характеризуется наличием зудящих узелков, эрозий и экскориаций, а также незначительной эритемой и инфильтрацией в области высыпаний на коже туловища, верхних и нижних конечностей, реже – на коже лица. Дермографизм розовый или смешанный. Эритематозно-сквамозная форма с лихенификацией наблюдается у детей в возрасте от 3 лет и взрослых лиц, характеризуется эритематозно-сквамозными и папулезными очагами. Кожа сухая, лихенифицированная, с большим количеством экскориаций и мелкопластинчатых чешуек. Высыпания локализуются преимущественно на сгибательной поверхности конечностей, тыльной поверхности кистей, передней и боковой поверхностях шеи. Наблюдается гиперпигментация кожи периорбитальной области, появление складки под нижним веком (линии Дени-Моргана). Отмечается повышенная сухость кожи. Дермографизм белый стойкий или смешанный. Зуд выраженный, постоянный, реже - приступообразный. Лихеноидная форма наблюдается чаще всего у подростков и характеризуется сухостью, выраженным рисунком, отечностью и инфильтрацией кожных покровов. Имеются крупные сливающиеся очаги лихенизации кожи. Зуд упорный, стойкий. Пруригинозная форма наблюдается относительно редко, чаще у взрослых лиц и характеризуется высыпаниями в виде множественных изолированных плотных отечных папул, на вершине которых могут появляться мелкие пузырьки. Очаги поражения могут иметь распространенный характер с преимущественной локализацией на коже конечностей. Дермографизм выраженный белый стойкий. Наиболее тяжелым проявлением АтД является эритродермия, которая характеризуется универсальным поражением кожных покровов в виде эритемы, инфильтрации, лихенификации, шелушения и сопровождается симптомами интоксикации и нарушением терморегуляции (гипертермия, озноб, лимфоаденопатия). Осложненные формы АтД Наиболее частое инфекционное осложнение АтД – присоединение вторичной бактериальной инфекции. Оно протекает в виде стрепто- и/или стафилодермии с характерными кожными проявлениями на фоне обострения АтД. Пиококковые осложнения проявляются в виде различных форм пиодермии: остиофолликулитов, фолликулитов, вульгарного, реже стрептококкового импетиго, иногда – фурункулов. Разнообразная микотическая инфекция (дерматофиты, дрожжеподобные, плесневые и другие виды грибов) также часто осложняет течение АтД, приводит к более продолжительному течению обострений, отсутствию улучшения или ухудшению состояния. Течение заболевания приобретает персистирующий характер. Больные АтД, независимо от остроты процесса, склонны к поражению вирусной инфекцией (чаще вирусом простого герпеса, вирусом папилломы человека). Герпетическая суперинфекция может привести к редкому, но тяжелому осложнению – герпетической экземе Капоши. Заболевание характеризуется распространенными высыпаниями, сильным зудом, повышением температуры, быстрым присоединением пиококковой инфекции. Возможно поражение центральной нервной системы, глаз, развитие сепсиса. Доброкачественная лимфаденопатия, как правило, связана с обострениями АтД и проявляется в виде увеличения лимфатических узлов в шейной, подмышечной, паховой и бедренной областях. Величина узлов может варьировать, они подвижны, эластичной консистенции, безболезненны. Доброкачественная лимфаденопатия проходит самостоятельно, либо на фоне проводимого лечения. Сохраняющееся, несмотря на уменьшение активности заболевания, выраженное увеличение лимфатических узлов требует проведения диагностической биопсии для исключения лимфопролиферативного заболевания. Осложнения АтД со стороны глаз проявляются в виде рецидивирующих конъюнктивитов, сопровождающихся зудом. В тяжелых случаях хронический конъюнктивит может прогрессировать в эктропион и вызывать постоянное слезотечение. diseases.medelement.com
diseases.medelement.com Рабочая классификация атопического дерматита у детей
Клиническая картина. Характер клинических проявлений атопического дерматита у детей определяется возрастом больного. Заболевание развивается тем раньше, чем выше уровень общего IgE в пуповинной крови ребенка и чем выраженнее отягощение его наследственности аллергическими реакциями и заболеваниями. У детей могут быть выделены две стадии атопического дерматита. Первая стадия характеризуется развитием аллергического воспаления кожи, протекающего по типу истинной экземы. Возникновение атопического дерматита с выраженным экссудативным компонентом чаще всего происходит в первые два года жизни. Начальные признаки болезни обычно возникают в первые месяцы жизни в виде покраснения кожи щек и лба. В дальнейшем на фоне зритематозно измененной кожи появляются папулы и везикулы, зуд пораженных участков кожи. Последующее вскрытие пузырьков вызывает мокнутие кожи и образование корочек. Воспалительный процесс может распространиться на кожу головы, туловища, конечностей и сопровождаться увеличением периферических лимфатических узлов. Вторая стадия атонического дерматита проявляется обычно картиной нейродермита, развивающегося чаще у детей старше 2 лет, но у некоторых больных первые признаки его возникают уже к концу первого года жизни. У ряда детей этому клиническому варианту атопического дерматита предшествует истинная экзема. Клинически нейродермит характеризуется гиперемией, инфильтрацией, лихенизацией и зудом кожи вокруг рта, в области шеи, локтевых и коленных сгибов, запястий, бедренно-ягодичных складок. Воспалительный процесс может распространяться и на другие участки туловища и конечностей. В период ремиссии атонического дерматита происходит восстановление нормальной структуры кожи. Заболевание имеет рецидивирующее течение. При болезни, обусловленной сенсибилизацией к Dermatophagoides pteronyssinus, Dermatophagoides farinae, обострение чаще возникает в осенне-зимний и весенний периоды. Обусловленные пыльцевой сенсибилизацией обострения атонического дерматита чаще возникают в весенне-летнее время, при развитии сенсибилизации к пыльце сорных трав они возможны и в первую половину осени. У больных атоническим дерматитом с пищевой сенсибилизацией, особенно при наличии повышенной чувствительности к продуктам повседневного питания, обострения болезни могут быть отмечены на протяжении всего года. У детей с выраженной сенсибилизацией к аллергенам плесневых грибов усиление воспалительного процесса на коже может наблюдаться в сырое время года или при проживании в регионах с влажным климатом. При атоническом дерматите с грибковой сенсибилизацией обострение воспалительного процесса на коже нередко отмечается после приема кисломолочных продуктов. Для атонического дерматита у детей, обусловленного клещевой сенсибилизацией, характерно усиление зуда кожных покровов при укладывании ребенка в кровать и в ночные часы, что обусловлено контактом с клещевыми аллергенами. Течение атонического дерматита нередко сопровождается развитием гастроинтестинальных проявлений аллергии, у 25 % детей с атоническим дерматитом отмечается присоединение респираторной аллергии, в отдельных случаях — вторичной инфекции кожи. Диагноз. Основывается на данных анамнеза и оценке клинических проявлений болезни. Специфическая диагностика. Выявление причинно-значимых аллергенов основывается на оценке данных аллергологического анамнеза, проведения PACT, ИФА в период ремиссии атонического дерматита, кожного тестирования с экзогенными аллергенами. Для своевременного распознавания пищевой аллергии ценную информацию дают ведение пищевого дневника, элиминационные и нагрузочные диеты. Прогноз. Для жизни благоприятен, на исход болезни влияют уровень сенсибилизации и выраженность наследственного отягощения аллергией, в частности аллергодерматозами. Лечение. Осуществляется элиминация причинно-значимых аллергенов из окружающей больного домашней среды. Проводят коррекцию питания с исключением пищевых продуктов, служивших причиной обострения воспалительного процесса кожи. Элиминационные диеты назначают на срок до 9—12 мес. При аллергии к коровьему молоку у детей первого года жизни его заменяют соевым молоком. При отсутствии соевых смесей в случаях небольшой и умеренно выраженной сенсибилизации к белкам коровьего молока могут быть использованы кисломолочные смеси, сухое, пастеризованное молоко, молоко других видов животных. В случае непереносимости белков коровьего молока целесообразно исключить или резко ограничить употребление говядины. Последняя может быть заменена мясом других домашних животных, птиц, кониной. При непереносимости белков злаковых исключают продукты, содержащие глютен и глиадин (манная каша, хлеб, печенье и др.). Режим гипоаллергенной диеты предусматривает исключение облигатных пищевых аллергенов, острых и экстрактивных веществ. Диету корригируют с учетом сопутствующей патологии пищеварительного тракта. С учетом характера воспалительного процесса кожи осуществляют местное лечение. При выраженном экс-судативном компоненте воспаления применяют примочки (фурацилин 1 : 5000, Aqua plumbi, 0,25 % раствор нитрата серебра), в подостром периоде атонического дерматита назначают нафталановую, салициловую мази, крем, содержащий витамин F-99. В случае малой эффективности указанных средств при выраженном обострении атонического дерматита с интенсивным зудом используют глюкокортикостероидные препараты в виде мазей и кремов (преднизолон, фторокорт, лоринден, флуцинар, синафлан, целестодерм, гидрокортизон и др.) и аэрозолей (полькортолон, оксикорт). Всем детям с атоническим дерматитом проводят в течение 10—14 дней лечение антигистаминными препаратами (димедрол, пипольфен, супрастин, тавегил, диазолин, бикарфен) или препаратами комбинированного антигистаминного и антисеротонинового действия (перитол, фенкарол), которые назначают внутрь. При распространенных формах атонического дерматита с мучительным зудом показано парентеральное (в утренние и вечерние часы) введение препаратов антигистаминного действия (супрастин, тавегил или димедрол, пипольфен), а также прием внутрь антигистаминных препаратов в дневное время (2 приема). Эффективны при атоническом дерматите антигистаминные препараты второго поколения (терфен, астемизол, барпет, тинсет), оказывающие маловыраженное седативное действие. Уменьшить зуд можно назначением белатаминала или седативных средств (радедорм, триоксазин) на ночь. С противорецидивной целью детям с атоническим дерматитом уже в остром периоде болезни назначают кетотифен (задитен) в дозе 0,025 мг/кг два раза в день в течение 3—6 мес и более. При выявлении гипофер-ментативных сдвигов одновременно включают в комплекс проводимых терапевтических мероприятий ферментные препараты. Лечение эубиотиками проводят только при наличии признаков дисбактериоза кишечника. При выявлении гастроинтестинальной аллергии осуществляют превентивную терапию в течение 2—3 мес — назначают нал-кром или интал внутрь. В подостром периоде атонического дерматита эффективным может быть применение гистаглобулина, противоаллергического иммуноглобулина, алерглобулина, витаминов В$, Bg, физиотерапевтических методов (переменное магнитное поле, ультразвук, индуктотермия области надпочечников, рефлексотерапия). При наслоении вторичной инфекции для снятия ее назначают местно 1—2 % раствор бриллиантового зеленого, 0,5—1 % раствор метиленового синего, раствор перманганата калия 1 : 5000, гелиомициновую мазь. В подостром периоде и периоде ремиссии атопического дерматита рекомендуется санаторное лечение (Анапа, Евпатория, Пятигорск, санатории гастроэнтерологиче-ского профиля). ДЕРМАТИТ КОНТАКТНЫЙ. Аллергическое поражение кожи, обусловленное сенсибилизацией к низкомолекулярным химическим веществам экзогенного происхождения. Этиология и патогенез. Причинно-значимыми у детей с контактным дерматитом являются антибиотики (пенициллин, стрептомицин, тетрацик-лины, левомицетин), сульфаниламиды (при местном применении), ПАСК, новокаин, препараты фенотиа-зинового ряда, витамины, медикаментозные средства, содержащие ртуть и йод, барбитураты, нестероидные препараты противовоспалительного действия, фармакологические средства, используемые в дерматологической практике местно. Развитие контактного дерматита может быть также вызвано воздействием побочных и конечных продуктов химического производства, красителей, консервантов, ферментированных моющих средств, пластмасс и др. Известны случаи контактного дерматита от применения косметических средств. Патогенетическую основу контактного дерматита составляют клеточно опосредуемые иммунопатологи-ческие реакции (гиперчувствительность замедленного типа). Воспалительный процесс в коже индуцируется лимфокинами и выделяемыми тучными клетками медиаторами. Характерными для контактного дерматита считаются наличие инфильтрации кожи мононуклеар-ными клетками, последующая вакуолизация, возникновение везикул и слущивание эпителия. Развитию контактного дерматита могут способствовать повреждение кожи при ожогах, травме, наличие потертостей, воздействие раздражающих веществ, предшествующие воспалительные поражения кожи. Клиническая картина. Поражается чаще всего кожа лица и рук, но развитие контактного дерматита может отмечаться и на других участках тела. Воспалительный процесс на коже характеризуется появлением эритемы, отечности, папул и везикул. Зуд кожных покровов обычно не выражен. Острые проявления воспалительного процесса на коже могут сохраняться в течение нескольких дней с последующим переходом в подострые. При длительной экспозиции с причинно-значимым аллергеном может наблюдаться затяжное течение воспалительного процесса. У детей контактный дерматит может развиться при назначении мазей по поводу различного рода поражений кожи, на месте контакта кожи ягодиц с пластмассовым горшком, при контакте с бельем из синтетических тканей и валенками. Диагноз. Устанавливается на основании сопоставления данных анамнеза и клинических проявлений болезни. Специфическая диагностика. Осуществляется на основе учета данных аллергологического анамнеза и проведенного в период ремиссии болезни кожного тестирования. В диагностических целях может быть использована постановка РТМЛ. Прогноз. Благоприятен при элиминации причинно-значимого аллергена и проведении адекватного лечения. Лечение. Устраняют причинно-значимый аллерген. Назначают антигистаминные препараты (димедрол, пипольфен, супрастин, тавегил, диазолин) или препараты, оказывающие сочетанное антигистаминное и антисеротониновое действие (перитол, фенкарол). В остром периоде болезни при наличии выраженного экссудативного компонента воспаления местно применяют примочки (раствор фурацилина 1 :5000, 0,5 % раствор нитрата серебра, Aqua plumbi), в подостром периоде — цинко-нафталанную пасту, 1— 2 % салициловую мазь; в случаях неэффективности указанных средств местно назначают глюкокортико-стероиды (преднизолон, гидрокортизон, оксикорт, лоринден, флуцинар). При наслоении вторичной инфекции пораженные участки кожи смазывают растворами перманганата калия, бриллиантового зеленого, метиленового синего. КРАПИВНИЦА. Относится к одним из наиболее частых проявлений аллергии у детей. Этиология и патогенез. Пищевые, лекарственные, эпидермальные, бытовые и пыльцевые аллергены чаще всего являются причинно-значимыми при этом заболевании. Возможно развитие крапивницы после укусов насекомыми, введения вакцин. Ведущую роль в механизмах развития крапивницы играют IgE-опосредуемые аллергические реакции. Заболевание чаще регистрируется среди детей с наследственным предрасположением к аллергическим реакциям и заболеваниям. Возникновение элементов крапивницы является следствием воздействия на ткани вазоактивных медиаторов (гистамин, лейкотриены и др.). Клиническая картина. Заболевание характеризуется появлением волдырной сыпи, окруженной участком гиперемированной кожи. Высыпание крапивницы сопровождается зудом, иногда повышением температуры тела. Элементы крапивницы могут располагаться на шее, в области груди, спины, живота, конечностей. При слиянии отдельных элементов может возникать различной величины и формы гигантская крапивница. В аллергический процесс может вовлекаться слизистая оболочка желудочно-кишечного тракта, что проявляется болями в животе, тошнотой, рвотой. Генерализованная крапивница может сопровождаться тахикардией и снижением артериального давления. В большинстве случаев течение крапивницы острое. Иногда одновременно с крапивницей возникает аллергический отек. У отдельных детей крапивница принимает рецидивирующее течение, чаще всего у детей с поливалентной сенсибилизацией и сопутствующей патологией пищеварительного тракта. Диагноз. Не вызывает сомнений в типичных случаях и ставится на основе осмотра больного. Специфическая диагностика. Осуществляется на основании данных аллергологического анамнеза, результатов постановки кожных проб, PACT, ИФА. Прогноз. Благоприятен. Лечение. Проводится элиминация причинно-зависимых аллергенов. Всем детям назначаются гипоал-лергенная диета, антигистаминные препараты. В случаях генерализованной крапивницы антигистаминные препараты (тавегил, супрастин, димедрол, пипольфен) вводят парентерально. При подозрении на возникновение элементов крапивницы на слизистой оболочке желудочно-кишечного тракта и при наличии одновременно распространенных аллергических отеков парентерально вводят адреналин и глюкокортикостероиды (преднизолон, гидрокортизон). После разрешения крапивницы в течение 5—7 дней проводят лечение антигистаминными препаратами (назначают внутрь). При рецидивирующей крапивнице эффективным может быть применение гистаглобулина, алерглобулина, противоаллергического иммуноглобулина, задитена. У ряда больных эффективны электрофорез гистамина и специфическая гипосенсибилизация гистамином. В случаях, когда причиной крапивницы является бытовая и пыльцевая аллергия, достижению устойчивой ремиссии болезни способствует специфическая иммунотерапия. ПОЛЛИНОЗЫ. Аллергические заболевания, обусловленные сенсибилизацией к пыльце ветроопыляемых растений. Этиология и патогенез. Поллинозы чаще всего вызываются аллергенами пыльцы деревьев, злаковых и сорных трав. Пыльца остальных видов растений сравнительно редко служит причиной аллергических проявлений. Патогенетическую основу поллинозов составляют IgE опосредуемые аллергические реакции. Существенное значение в механизмах их развития придается наследственному предрасположению к аллергическим реакциям и заболеваниям. Доказано существование взаимосвязи между определенными антигенами системы HLA и развитием поллинозов. Полагают, что к развитию поллинозов у ряда детей предрасполагает предшествующая пищевая аллергия. Доказано наличие сходных антигенных детерминант у некоторых пыльцевых аллергенов и пищевых продуктов. Клиническая картина. Для поллинозов характерна сезонность возникающих клинических проявлений с преимущественным вовлечением в патологический процесс слизистой оболочки дыхательных путей и глаз. Чаще всего заболевание формируется в возрасте после 5 лет. Наиболее частыми клиническими проявлениями поллинозов у детей являются аллергический ринит, аллергический конъюнктивит, астматический бронхит, бронхиальная астма. Они могут возникать как изолированно, так и в сочетании. Чаще всего проявлением поллинозов у детей является рино-конъюнктивальный синдром. Аллергический ринит, вызванный пыльцевой сенсибилизацией, характеризуется заложенностью носа, частым чиханьем, появлением серозно-слизистого отделяемого из носа, зуда слизистой оболочки носовых ходов. Для аллергического конъюнктивита характерны гиперемия и отек конъюнктивы, водянистое отделяемое из глаз, зуд век, жжение в глазах; в выраженных случаях возникают слезотечение, светобоязнь. Возможно развитие кератита. Астматический бронхит и бронхиальная астма развиваются на пике концентрации пыльцы в воздухе, отличаются высоким уровнем сенсибилизации организма больных к пыльцевым аллергенам и длительным течением. Реже развиваются у больных поллинозами крапивница, отек Квинке, контактный дерматит, поражение других органов. Течение поллинозов нередко сопровождается пищевой аллергией.
Специфическая диагностика. Выявление причинно-значимых аллергенов основывается на данных аллергологического анамнеза, кожного тестирования, проведения при необходимости провокационных тестов (эндоназального, конъюнктивального, ингаляционного). В целях специфической диагностики могут быть использованы PACT и ИФА. Прогноз. Благоприятен при раннем проведении специфической иммунотерапии. Лечение. Терапия поллинозов является комплексной и этапной. Осуществляется режим гипоаллергенной диеты с исключением причинно-значимых пищевых продуктов и продуктов, имеющих сходство по антигенному составу с пыльцой растений, вызвавших развитие болезни (при наличии повышенной чувствительности к пыльце березы в сезон цветения исключают яблоки, морковь, картофель; при сенсибилизации к пыльце орешника — орехи; при поллинозе, вызванном пыльцой подсолнечника, — халву, подсолнечное масло). В остром периоде болезни назначают антигиста-минные препараты (тавегил, диазолин, терфен, асте-мизол и др.). В случае отсутствия терапевтического эффекта от назначенного антигистаминного препарата в течение 2—3 дней осуществляют замену его на другой. Продолжительность лечения антигистаминными препаратами составляет 2—3 нед и более. При возникновении приступа бронхиальной астмы и клинических проявлений астматического бронхита проводят лечение симпатомиметическими препаратами (сальбутамол, бе-ротек, кленбутерол и др.) или эуфиллином. При аллергическом рините проводят лечение адреномимети-ческими препаратами (эфедрин, нафтизин, санорин, галазолин). В случае их неэффективности назначают местно глюкокортикостероиды в виде растворов, мазей (0,5 % гидрокортизоновая мазь, 0,5—2,5 % суспензия гидрокортизона, раствор бетаметазона) и аэрозолей (преднизолон, флунизолид, беклометазона дипропио-нат, дексаметазон) в течение 7—10 дней. Для снятия острого аллергического конъюнктивита могут быть использованы местно в виде капель 0,05 % раствор наф-тизина, 0,25—0,5 % раствор мезатона. В случае их недостаточной эффективности могут быть применены 0,3 % раствор преднизолона, 0,1 % раствор офтан-дек-саметазона, 0,5 % гидрокортизоновая мазь. При пыльцевом аллергическом рините эффективно применение местно 2 % раствора интала или содержащего его препарата ломузола, представляющего собой назальный дозированный аэрозоль 2 % раствора интала. Продолжительность лечения этими препаратами составляет 1 — 2 мес. При обусловленном пыльцевой сенсибилизацией аллергическом конъюнктивите купировать воспа-пительный процесс помогает назначение 2 % раствора интала или оптикрома, также представляющего собой 2 % раствор интала, местно. Лечение этими препара-гами по поводу аллергического конъюнктивита рекомендуется проводить в течение 3—4 нед и более. Предупредить возникновение или уменьшить выраженность клинических проявлений поллинозов в сезон дветения растений может начатое за 1 мес до начала дветения причинно-зависимых растений и продолженoe на протяжении всего периода цветения лечение вдитеном. Эффективна до начала сезона цветения те-эапия алерглобулином и противоаллергическим имму-тоглобулином. Более легкому течению поллинозов у ядельных детей способствует применение вилозена. Уменьшить проявления поллинозов у ряда больных могут иглорефлексотерапия и электроакупунктура. Име-отся сообщения об эффективности лазеротерапии при толлинозах в детском возрасте. Уменьшить проявления толлинозов может выезд на время цветения причинно-зависимых растений в другие климатические зоны. В период ремиссии болезни в течение 3—4 лет про-юдят предсезонную специфическую иммунотерапию, используя для этого парентеральный, пероральный, эндоназальный, внутриконъюнктивальный и ингаляционные способы введения лечебных аллергенов. Эффективна специфическая иммунотерапия пыльцевыми аллергоидами. Проведение специфической иммунотерапии при поллинозах позволяет достигнуть обратного развития болезни и длительной устойчивой ремиссии. Своевременно начатая специфическая иммунотерапия при поллинозах предупреждает вовлечение в аллергический процесс у детей бронхолегочного аппарата. studfile.net Какой бывает дерматит классификация и видыКожа человека подвержена воспалительным заболеваниям различного вида, одним из часто встречающихся является дерматит. Появление, которого может быть спровоцировано как внешними, так и внутренними раздражителями. В этой статье поговорим о классификации атопического дерматита. Что это такоеДерматит протекающий в хронической форме вызванной аллергией называют атопическим дерматитом, и он является наиболее распространенным. Данный вид дерматоза будет относиться к наследственному виду заболеваний незаразного характера. Появившееся заболевание сопровождается рядом признаков:
Атопический дерматит классифицируется в зависимости от степени, тяжести и формы протекания заболевания. ФормыДанное заболевание кожи может быть нескольких форм, в зависимости от скорости проявления симптомов и того как они выражены определяют тяжесть заболевания. ОстраяПоявление данной формы возникает непосредственно при контакте с аллергеном и прекращается при его прерывании. Отличается от остальных тем что появляется внезапно и сопровождается такими симптомами как:
Острая форма заболевания сопровождается такими стадиями, как покраснение, возникновение везикул, перерастающих в дальнейшем в эрозию, на месте эрозии появляются корки далее перерастающее в шелушение. ПодостраяФорма высыпаний, которую называют подострой, сопровождается такими признаками:
ХроническаяХроническая при данной форме заболевание не имеет ярко выраженных симптомов, развивается на протяжении длительного периода и проявляется как:
Развитие сопровождается такими стадиями как:
Такие формы как острая и подострая иногда перерастают в хроническую. ЛокализацияЛокализация, то есть место в котором располагается что-либо в данном случае это места проявления высыпаний, возникающие при различных видах заболевания.
Итак, место расположение очагов заболевания напрямую будет зависеть от того какому виду принадлежит дерматит. Подробная инструкция по применению крем нейродермит рассмотрена в нашей статье. Узнайте больше! В этом материале подробно рассмотрена инструкция по применению крем солипсор: показания и противопоказания препарата, особенности приема. Как лечить псориаз теплыми и горячими ваннами с чистотелом, представлена в материале – чистотел при псориазе. Виды дерматитовВиды дерматитов у взрослых и детей будут идентичны детским. Существуют такие разновидности как: аллергический, контактный, себорейный, ушной, пероральный, грибковый и т. д. Виды дерматита разнообразны, одни из них встречаются чаще другие реже остальных. АтопическийДерматит этого вида заболевание носящее хронический характер, причиной его проявления является контакт с раздражителем. Атопический дерматит у детей классифицируется по стадии развития, форме, течению, распространению, по происхождению. Болезнь нередко может носить наследственный характер. Основными симптомами является:
Проявление симптомов может зависеть от возраста, половой принадлежности, времени года и т.д. КонтактныйАКД или атопический контактный дерматит воспалительный процесс, возникающий на кожных покровах больного подобная реакция возникает после контакта с аллергеном. При наличии этого вида заболевания диагностируют такие симптомы как:
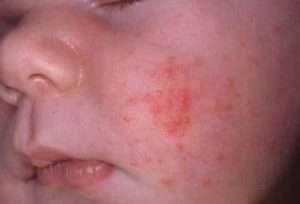
Этот вид отличается от остальных тем что не имеет инкубационного периода, а поражает сразу после прямого контакта. Аллергический
Появление подобных высыпаний возможно на любом участке тела. Себорейный
Себорейный дерматит появляется в местах где имеются сальные железы, голова лицо и т.д. ПероральныйРедкий вид пероральный дерматит, он возникает при снижении работы иммунной системы, гормональных нарушениях, в сбое работы нервной системы или жкт. Симптомы:
Этот вид заболевания развивается стремительно и чаще всего страдают от него молодые женщины. Посттравматическая экземаПосттравматическая экзема является одной из редких и самых тяжело излечимых видов дерматита. Вызвано появление этого вида чаще всего с травмами или иными повреждениями кожных покровов, имеющих длительный период заживления. Посттравматическую экзему подразделяют на три формы в зависимости от типа образования:
Эта форма болезни вызвана микробами и лечение ее должно проходить под руководством квалифицированного специалиста. Появляющиеся симптомы у этого вида дерматита мало отличаются от симптомов других видов экземы:
Экзематозные поражения могут формироваться не только после нарушения целостности кожных покровов, но и от нарушения работы нервной системы. Немаловажным фактором является, и наследственная предрасположенность от которой будет зависеть течение самой болезни. Пеленочная форма у грудничковГрудные дети также подвержены дерматиту, он может быть вызван инфекциями бактериальными или грибковыми, отсутствием детской гигиены, повышенной потливостью малыша, переводом ребенка с грудного на искусственное кормление и т.д. Симптомами этого вида дерматита будут:
Развитие болезни происходит достаточно стремительно, а при повторном заражении возможно появление гнойничков. Методы диагностики Новейшие методы диагностики болезни Новейшие методы диагностики болезниДля точного диагностирования болезни возникающей в любом возрасте необходимо обратиться за помощью к специалисту. Определение самого заболевания несложная процедура по симптомам и местам локализации высыпаний можно определить и его вид. Но для того чтобы выявить истинные раздражители, вызывающие болезнь пациентам, требуется сдать ряд анализов:
Это не все исследования, которые могут быть назначены пациенту, список зависит от стадии и вида заболевания кроме того иногда назначают и ультразвуковые исследования (УЗИ). ЛечениеЛечение дерматита зависит от его вида, стадии и индивидуальных особенностей организма больного. Лекарственный комплекс подбирается с учетом переносимости тех или иных препаратов. Борьба с заболеванием проводится с использованием лекарственных препаратов как снаружи, так и посредством употребления внутрь. Основными действиями при лечении этого заболевания будут:
В связи с тем, что подход к каждому пациенту индивидуален, то список действий может отличаться в зависимости от ситуации, вида и степени болезни. Особенности диеты
К продуктам, которые не являются патологическими аллергенами можно отнести:
К продуктам с низким уровнем аллергенов в составе относят:
Правильное питание является не только основой лечения, но и необходимо для профилактики дерматита. Здоровый образ жизни употребление в пищу продуктов, содержащих в себе большое количество витаминов, позволит не только избежать обострения болезни, но и исключить ее появление вовсе. Народные средства
Помимо травяных настоев и отваров применяют и такое средство, как дегтярное мыло его, используют при умывании оно, способствует улучшению кровообращения в коже, подсушивает места поражения, что способствует снятию воспаления и дальнейшему заживлению кожных покровов. Несмотря на то что народные методы могут быть очень эффективными все же стоит быть осторожными необходимо помнить, что организм человека очень индивидуален и возможна индивидуальная непереносимость каких-либо растений. Поэтому следует обратиться к более квалифицированному специалисту, это поможет избежать осложнений течения заболевания. psoriazweb.ru Атопический дерматит - это... Что такое Атопический дерматит?Атопический дерматит (АД), (устар. диффузный нейродермит) — хронический аллергический дерматит, заболевание которое развивается у лиц с генетической предрасположенностью к атопии, имеет рецидивирующее течение, возрастные особенности клинических проявлений. Характеризуется эксудативными и/или лихеноидными высыпаниями, повышением уровня сывороточного IgE и гиперчувствительностью к специфическим (аллергенным) и неспецифическим раздражителям. Имеет чёткую сезонную зависимость: зимой — обострения или рецидивы, летом — частичные или полные ремиссии. ЭпидемиологияРаспространенность АД среди развитых стран 10-20 %. Манифестация симптомов АД у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости АД, усложняется его течение, отягощается исход. АД часто сочетается с другими аллергическими заболеваниями — с бронхиальной астмой в 34 %, аллергическим ринитом в 25 %, поллинозом 8 %. Факторы риска развития атопического дерматитаВедущая роль в развитии АД принадлежит эндогенным факторам (наследственность, атопия, гиперреактивность кожи, нарушение функциональных и биохимических процессов в коже), которые в сочетании с различными аллергенными и неалергенными экзогенными факторами (психоэмоциональные нагрузки, табачный дым, пищевые добавки[источник не указан 758 дней]) приводят к развитию клинической картины АД. В основе развития АД лежит генетически определённая (мультифакториальный полигенный тип наследования) особенность иммунного ответа на поступление аллергенов. Характерные черты иммунного ответа атопиков: преобладание Т-хелперов II, гиперпродукция общего IgE и специфических IgE-антител. Склонность к гиперреактивности кожи — основной фактор, определяющий реализацию атопической болезни в виде АД. Риск развития АД у детей выше в семьях, где родители имеют аллергические заболевания или реакции: если оба родителя здоровы, риск развития у ребенка АД составляет 10-20 %, если болен один из родителей — 40-50 %, если больны оба родителя — 60-80 %. Ребенок с проявлениями атопического дерматитаКлассификацияСтадии развития, периоды и фазы заболевания
Клинические формы в зависимости от возраста
По распространенности процесса
По тяжести течения
Клинико-этиологические варианты
Осложнения
Критерии, применяемые для диагностики атопического дерматита(Hanifin, Rajka. Acta Derm. 92^44,1980) Большие (обязательные) критерии диагностики
Малые (дополнительные) критерии диагностики
Для постановки диагноза АД необходимо сочетание трех больших и не менее трех малых критериев. Механизмы развития атопического дерматитаВ основе АД лежит хроническое аллергическое воспаление. Патогенез АД является полифакторным при ведущей роли иммунных нарушений. Ведущим иммунопатологическим механизмом развития АД являются изменение соотношения Th2\Th3 — лимфоцитов в сторону Th3-хелперов, что приводит к изменению цитокинового профиля и высокой продукции специфических IgE-антител. В качестве иммунного пускового механизма при АД выступает взаимодействие аллергенов со специфическими антителами (реагинами) на поверхности тучных клеток. Неиммунные триггерные факторы усиливают аллергическое воспаление путем неспецифического инициирования высвобождения медиаторов аллергического воспаления (гистамин, нейропептиды, цитокины), которые имеют провоспалительные характеристики. Важную роль в поддержании хронического воспаления кожи при АД играет как собственно грибковая и кокковая инфекция кожи, так и аллергческие реакции на компоненты бактериальных и грибковых клеток. Подходы к лечениюПод воздействием аллергена в организме атопиков запускается целый каскад воспалительных реакций. В результате этого в очаге воспаления образуется клеточный инфильтрат, основу которого составляют клетки аллергического воспаления. Эти клетки выделяют медиаторы, цитокины, IgE. Даже при устранении аллергена из окружения ребенка воспалительный процесс продолжается. Воспаление является самоподдерживающимся. Данное положение диктует необходимость проведения активной противовоспалительной терапии всем пациентам с АД. Поскольку клеточный инфильтрат даже при активной противовоспалительной терапии не может исчезнуть в течение нескольких дней, необходима длительная базисная противовоспалительная терапия — не менее 2-3 месяцев до достижения полной клинической ремиссии. Направления терапии АД
Основные цели терапии
В основе АД лежит аллергическое воспаление, поэтому основу лечения составляют противоаллергические и противовоспалительные препараты. Полиорганность поражений при АД требует проведения системной базисной терапии противоаллергическими препаратами. Заболевание имеет хроническое течение — лечение должно быть этапным и продолжительным. Противовоспалительная терапия при АДОстрая фаза
Хроническая фаза
Профилактика обострений
Профилактика атопического дерматита
ДиетаСледует исключить аллергические (химические) триггеры. ПрогнозАтопический дерматит имеет волнообразное течение:у 60 % детей симптомы со временем полностью исчезают, а у остальных сохраняются или рецидивируют в течение всей жизни. Чем раньше дебют и чем тяжелее протекает заболевание, тем выше шанс его персистирующего течения, особенно в случаях сочетания с другой аллергической патологией. Рекомендации
СсылкиУтвержден приказом Министерства здравоохранения и социального развития Российской Федерации № 432 от 30.05.2006 См. такжеЛитература
dik.academic.ru
diseases.medelement.com DoktorLerner.ru Классификация атопического дерматитаАтопический дерматит можно классифицировать по форме сыпи, степени тяжести заболевания и возрасту пациента. Доктор Лернер предлагает персональный курс фитотерапии для лечения атопического дерматита. В Петербурге возможен вызов врача на дом. В другие города высылаем фитопрепараты почтой. Классификация атопического дерматита по форме сыпиАтопический дерматит. Сливная сыпь с нечеткими границами в виде папул и волдырей расположена на внутренней стороне предплечья. Основным проявлением атопического дерматита является сыпь, которая бывает разных форм. Экссудативная форма высыпаний проявляется очаговым покраснением, отеком кожи, мелкими мокнущими пузырьками и образованием корок. Эритематозно-сквамозная (от «эритема» — покраснение и «squama» — чешуйка) форма заболевания выражается склонными к слиянию участками покраснения и шелушения с нечеткими границами, мелкими папулами (сыпь возвышается над поверхностью кожи) и расчесами. При эритематозно-сквамозной форме атопического дерматита с лихенизацией (лат. lichenizatio — утолщение) к перечисленным симптомам присоединяется уплотнение кожных покровов, усиление рисунка кожи и изменение ее пигментации. При лихеноидной форме папулы сливаются в сплошные очаги с четкими тускло-серыми границами, на участках поражения — отрубевидное шелушение, расчесы и корочки, которые кровоточат, если их содрать. При пруригинозной (лат. pruriginosus — зудящий) форме сливные высыпания чаще располагаются на разгибательных поверхностях конечностей, красная сыпь выступает над уплотненным основанием кожи, может быть в виде мелких пузырьков. Возрастные стадии атопического дерматитаАтопический дерматит развивается у человека в любом возрасте. В связи с этим выделяют три стадии заболевания. Младенческий атопический дерматитМладенческая стадия определяется при появлении высыпаний в возрасте от рождения до 2-х лет. Для этой стадии характерны экссудативные (мокнущие) высыпания. Сыпь чаще всего располагается в области лица, на наружной поверхности голеней, на сгибательной или разгибательной поверхности конечностей. Причинным фактором в младенческой стадии выступают преимущественно продукты питания. Детский атопический дерматитДетская стадия наблюдается в периоде от 2-х до 10-ти лет. Высыпания на этой стадии носят эритематозно-сквамозный или эритематозно-сквамозный с лихенизациями характер. Чаще всего сыпь располагается в локтевых и подколенных складках, на задней поверхности шеи, на сгибательных поверхностях голеностопных и лучезапястных суставов, в заушной области. Провоцирующими заболевание факторами на детской стадии являются пищевые или контактные аллергены, лекарственные препараты, а также аллергены, попадающие в организм через верхние дыхательные пути. Подростково-взрослый атопический дерматитПодростково-взрослая стадия начинается с 10-ти лет. У пациентов на этой стадии сыпь носит преимущественно лихеноидный или пруригенозный характер. Сыпь располагается на верхней половине туловища, лице, шее, верхних конечностях. Факторами, вызывающими обострение заболевания, чаще выступают контактные аллергены. Обострение и ремиссияНачавшись в детском, подростковом или взрослом возрасте атопический дерматит может протекать торпидно (вяло), когда проявления заболевания небольшие, но постоянные, либо с периодами обострения (выраженных симптомов) и ремиссии (полного отсутствия признаков болезни). Торпидное течение чаще наблюдается у взрослых. Из-за постоянного наличия проявлений заболевания данное течение воспринимается пациентами гораздо тяжелее, чем чередование обострения с ремиссией. Обострение заболевания связано, как правило, с приемом продукта-аллергена, контактом с химически активными веществами или другими провоцирующими факторами. У пациентов с атопическим дерматитом может наблюдаться сезонность заболевания, когда болезнь обостряется в осеннее или зимнее время и полностью проходит летом. Клиническое выздоровлениеКроме обострения и ремиссии, в течении атопического дерматита выделяют стадию клинического выздоровления. Данную стадию определяют, когда в течение 3-х лет при легкой степени тяжести или в течение 7-ми лет при тяжелой форме отсутствуют какие-либо признаки заболевания, т. е. наступил длительный период полной ремиссии. Классификация атопического дерматита по степени тяжестиПо степени тяжести выделяют легкую, среднетяжелую и тяжелую форму болезни. Степень тяжести оценивается по интенсивности клинических проявлений, по частоте обострений в год, продолжительности ремиссии, а также по площади поражения кожных покровов. Легкое течение заболевания проявляется высыпаниями в виде покраснения, шелушения, единичных мокнущих папул и пузырьков. Пациенты с легким течением отмечают едва заметный зуд кожных покровов, обострение заболевания у них до 2-х раз в год, период ремиссии продолжительный и достигает 8-ми месяцев. Среднетяжелое течение атопического дерматита проявляется множественными участками поражения кожных покровов, выражен экссудативный компонент (мокнущие высыпания) и лихенификация (уплотнение кожи). Зуд при среднетяжелом течении терпимый, но доставляет больному немалый дискомфорт. Обострения заболевания возникают 3 - 4 раза в год, а продолжительность ремиссии сокращается до 3-х месяцев. Для тяжелого течения атопического дерматита характерны обширные множественные участки поражения кожных покровов, выражены экссудация и уплотнение кожи, появляются глубокие трещины, эрозии. Зуд при тяжелом течении постоянный и очень беспокоит больного, существенно нарушая общее самочувствие. Обострения частые, более 5 раз в год, а период ремиссии едва достигает 1,5 месяцев. В крайне тяжелом случае период ремиссии отсутствует. Доктор Лернер предлагает персональный курс фитотерапии для лечения атопического дерматита. В Петербурге возможен вызов врача на дом. В другие города высылаем фитопрепараты почтой. Задайте свой вопрос доктору. * - обязательные поля. doktorlerner.ru |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Такой вид дерматита появляется при реакции организма на какой-нибудь конкретный раздражитель. Таковыми могут быть определенные продукты, медицинские препараты и т.д. характеризуется такими признаками:
Такой вид дерматита появляется при реакции организма на какой-нибудь конкретный раздражитель. Таковыми могут быть определенные продукты, медицинские препараты и т.д. характеризуется такими признаками: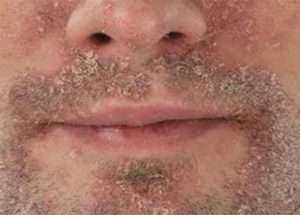 Дерматит этого вида может проявиться в результате сильного стресса при нарушениях работы эндокринной или иммунной системы. Признаками такого забивания являются:
Дерматит этого вида может проявиться в результате сильного стресса при нарушениях работы эндокринной или иммунной системы. Признаками такого забивания являются: Одним из важных пунктов при лечении дерматита является соблюдение специальной диеты, формируется она посредством исключения из рациона всех продуктов, которые относятся к потенциальным аллергенам. Правильность питания и употребление в пищу гипоаллергенных продуктов позволяет успешно излечиться от этого неприятного заболевания. В список продуктов, которые нужно исключить из рациона входят:
Одним из важных пунктов при лечении дерматита является соблюдение специальной диеты, формируется она посредством исключения из рациона всех продуктов, которые относятся к потенциальным аллергенам. Правильность питания и употребление в пищу гипоаллергенных продуктов позволяет успешно излечиться от этого неприятного заболевания. В список продуктов, которые нужно исключить из рациона входят: В народной медицине широко используют настои, мази и т.д. из различных трав для борьбы с атопическим дерматитом. Одними из самых распространенных и эффективных являются:
В народной медицине широко используют настои, мази и т.д. из различных трав для борьбы с атопическим дерматитом. Одними из самых распространенных и эффективных являются: