|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
Тест на преждевременные родыТест для диагностики преждевременных родов Actim Partus(цена указана за 1шт., в упаковке 10шт.) Actim Partus — это тест, который определяет угрозу преждевременных родов.Диагностика преждевременных родов крайне важна для своевременного назначения терапии и пролонгации периода беременности для рождения здорового доношенного ребенка. Важность периода вынашивания нельзя недооценивать. Ведь большая часть младенческой смертности связана именно с недоношенностью. Именно поэтому при малейших подозрениях на угрозу преждевременных родов (схватки, боль внизу живота, слизистые выделения) нужно обратиться к врачу акушеру-гинекологу, не забыв захватить с собой набор для гинекологического осмотра и тест для определения угрозы преждевременных родов Actim Partus. Этот тест помогает выявить начало истинной готовности организма женщины к родам и таким образом, либо избежать назначения ненужных медикаментов, либо, наоборот, срочно госпитализироваться и пройти терапию токолитиками. Назначение Актим ПАРТУС тест представляет собой высокочувствительный тест на полосках для определения фосфорилированного протеина-1, связывающего инсулиноподобный фактор роста (ПСИФР-1) в цервикальном секрете. Тест проводят путем погружения полоски в экстракт пробы цервикального секрета. Тест предназначен для диагностики преждевременных родов или готовности к своевременным родам при неповрежденных плодных оболочках, что должно быть подтверждено отрицательным тестом АКТИМ ПРОМ. Актим ПАРТУС. Каждый индивидуальный тест состоит из следующих компонентов. 1. Стерильный дакроновый тампон для забора пробы 2. Пробирка с буферным раствором (0,5 мл) для экстракции: фосфатный буфер с бычьим альбумином, поверхностно-активное вещество, ингибиторы протеаз и консервант. 3. Тестовая полоска и осушитель, упакованные в пакет из пленки. 4. Краткая инструкция Хранение и стабильность Упаковку с тестом следует хранить в вертикальном положении при температуре 2 - 8° С. Все компоненты теста следует хранить в запечатанной упаковке и использовать до истечения срока годности, указанного на упаковке. Тест можно хранить в течение 2 месяцев при комнатной температуре, при этом срок годности не должен быть превышен. Если вы извлекли полоску из защитной упаковки, то используйте ее немедленно. Принцип теста Фосфорилированный ПСИФР-1 (ф ПСИФР-1) производится децидуальными клетками. Плодные воды, сыворотка плода и беременной женщины , напротив, содержат большие количества нефосфорилированного ПСИФР-1. При приближении срока родов плодная оболочка начинает отделяться от децидуальной оболочки. В результате высвобождается небольшое количество фосфорилированного ПСИФР-1. Для проведения Актим ПАРТУС теста во время исследования с помощью стерильного вагинального зеркала дакроновым тампоном отбирают пробу цервикального секрета, которую затем экстрагируют буферным раствором. Наличие фосфорилированного ПСИФР-1 в растворе можно обнаружить при помощи тестовой полоски. Тест основан на иммунохроматографии. При этом используют два различных типа моноклональных антител против фПСИФР-1 человека. Первый тип антител связан с голубыми латексными частицами, второй тип закреплен непосредственно на несущей мембране, где при положительном результате теста появляется видимая полоса. При погружении тестовой полоски в экстракт пробы она забирает часть жидкости, которая начинает подниматься по ней вверх. Если проба содержит фосфорилированный ПСИФР-1, то он связывается антителами, фиксированными на латексе, которые в свою очередь фиксируются в зоне нанесения антител второго типа на несущей мембране. Таким образом, в окне результата появляется голубая линия (положительный результат), если проба содержит больше фосфорилированного ПСИФР-1, чем определенное пороговое значение. Вторая голубая линия (контрольная) свидетельствует о том, что тест был выполнен правильно. Характеристика теста Пороговое значение в Актим ПАРТУС тесте установлено таким образом, что самая низкая обнаруживаемая концентрация фосфорилированного ПСИФР-1 в экстрагированной пробе составляет 10 мкг/л (калибровано по очищенному аффинной хроматографией фосфорилированному ПСИФР-1 из децидуального экстракта ( =13,6). Эта концентрация расценивается как слабо положительный результат. Если проба содержит более 30 мкг/л фПСИФР-1, то результат считают явно положительным. Если в пробе обеспечено отсутствие крови, то положительный результат означает, что плодная оболочка начинает отделяться от децидуальной оболочки и поэтому в цервикальном секрете появился фосфорилированный ПСИФР-1. Ограничения теста Тест предназначен только для диагностики in vitro и должен проводиться только квалифицированным медицинским персоналом. Перед проведением теста Актим ПАРТУС следует убедиться, что плодные оболочки не повреждены (отрицательный тест Актим ПРОМ), так как при повреждении или разрыве плодных оболочек тест АктимTM ПАРТУС может быть положительным. Присутствие в образце мочи или семенной жидкости не влияет на результаты теста. Так как фосфорилированный ПСИФР-1 содержится в сыворотке человека, то при контаминации кровью тест может дать положительный результат. В таких случаях рекомендуется после остановки кровотечения отобрать пробу, не загрязненную кровью, и провести тест повторно. Забор пробы В качестве пробы используют цервикальный секрет, который экстрагируют прилагаемым буферным раствором. Цервикальный секрет забирают при помощи стерильного влагалищного зеркала из шейки матки с применением стерильного дакронового тампона из набора. Затем помещают извлеченный тампон в раствор для экстракции из набора и делают смыв, энергично вращая его в течение примерно 10 секунд в жидкости для экстрагирования. Экстракт пробы следует исследовать немедленно, в любом случае не позднее 4 часов после забора пробы. Если в течение этого времени тест не проводят, то пробу следует заморозить. Замороженную пробу можно исследовать позднее после размораживания, как описано ниже. При проведении теста проба должна иметь комнатную температуру. Проведение исследования и интерпретация результатов.
Появление ОДНОЙ голубой линии на полоске означает ОТРИЦАТЕЛЬНЫЙ результат. ОТСУТСТВИЕ контрольной линии означает, что результат НЕДЕЙСТВИТЕЛЕН. Указания.
www.ramora.ru Преждевременные роды - Женское здоровьеПреждевременные родыСегодня появление малыша на свет на шестом или даже на пятом месяце для многих мам действительно актуальная проблема. Что предлагает современная медицина для ее решения? Отвечает профессор, главный врач Родильного дома №17 города Санкт-Петербурга, председатель правления Санкт-Петербургской международной школы перинатальной медицины Антон Валерьевич Михайлов. — Появились ли за последнее время новые методы диагностики ранних родов? — Да, это специальные тест-полоски, которые действуют по принципу теста на беременность. Они реагируют на появление различных веществ в организме женщины, которые свидетельствуют о приближающихся родах. Например, тест-полоска Actim-Partus позволяет определить зрелость шейки матки. Он способен спрогнозировать преждевременные роды за 7 дней. Однако его делают только врачи в медучреждении. А вот тест AmniSure доступен для использования в домашних условиях. Его можно купить в аптеке или заказать по интернету. Он с очень высокой точностью предсказывает преждевременное отхождение вод. С него начинается порядка 40% преждевременных родов. Если женщина сделала такой тест и он оказался положительным, необходимо немедленно вызвать «скорую». Врачи могут продлить пребывание малыша в утробе матери. А это очень важно. Даже один день может предупредить некоторые проблемы со здоровьем будущего ребенка. По статистике каждый продленный день на ранних сроках беременности увеличивает шансы малыша на нормальную жизнь на 3 процента. Несмотря на то что тесты дают довольно точные результаты, они «работают» не во всех случаях. Поясню: ранние роды могут начаться и без подтекания околоплодных вод. Главный показатель несвоевременного появления малыша на свет — это длина шейки матки. Поэтому женщина должна прислушиваться к своим ощущениям. Полагаться только на тест не стоит. Именно по этой причине самым достоверным способом диагностики преждевременных родов остается все же УЗИ. Этот метод позволяет оценить состояние шейки матки. Если она укорочена, то есть риск появления малыша раньше срока. УЗИ делается только в условиях стационара. Но этот способ уступает тесту по оперативности. — А кому стоит заранее запастись подобными тестами? — Женщинам из группы риска. Это дамы, вынашивающие сразу нескольких малышей. Например, при пользовании ЭКО. После него вероятность многоплодной беременности в 20–30 раз выше. Надо сказать, что искусственное оплодотворение увеличивает риск как преждевременных родов, так и различных патологий. Но в этом виновата не сама технология, а организм матери. Ведь на ЭКО, как правило, приходят женщины, уже имеющие проблемы со здоровьем. В группу риска также входят дамы, которые в первую беременность столкнулись с подобной проблемой. В таком случае вероятность ранних родов увеличивается в 2,5 раза. Риск родить раньше срока есть и у женщин с различными инфекциями и пороками развития матки. Кстати, при наличии инфекций подтекание вод происходит чаще. В принципе будущая мама должна заранее знать о том, что ее малыш может появиться раньше срока. А заблаговременно приобретенный тест позволит всегда держать руку на пульсе. К счастью, тревога не всегда подтверждается. Любопытно, что только 20% женщин с подозрением на преждевременные роды действительно рожают раньше срока. — А правда ли, что даже пол будущего ребенка влияет на ранние роды? — Да, это действительно так. Мальчики рождаются чаще при преждевременных родах. Почему это происходит, пока неизвестно. Есть предположение, что в этот период беременности мальчики весят несколько больше, чем девочки. Это и провоцирует ранние роды. Но «сильный пол» также и чаще погибает из-за недоношенности или рождается с различными патологиями. — Вы сказали, что беспокойство женщин по поводу несвоевременного появления малыша на свет не всегда оправдывается. А можно ли как-то определить ранние роды по ощущениям? Что должно насторожить? — Начавшиеся преждевременные роды сопровождаются неприятными ощущениями, похожими на схватки. Их продолжительность — 30 секунд и более. Интервалы между схватками — менее 10 минут. Признаком предстоящих родов могут быть также выделения. И более обильные, чем обычно. Все это повод для экстренной госпитализации на любом сроке беременности. Проверить свои сомнения по поводу подтекания вод можно как раз с помощью «домашнего» теста. А вот такие сигналы, как тянущие боли в пояснице, ощущение напряжения в матке, не могут быть предвестниками скорых родов. Сюда же можно отнести нерегулярные дискомфортные ощущения, напоминающие схватки. Они проходят, если лечь и успокоиться. Во всех регионах страны есть специализированные перинатальные центры. Например, в Москве один из таких центров открыт на Севастопольском проспекте, д. 24/1. В Северной столице подобный центр расположен на улице Аккуратова, д. 2. Их легко найти по поисковику в интернете. Если женщина поступает в обычный роддом с угрозой ранних родов или уже начинающимися родами, ей оказывают первую помощь. Затем перевозят в перинатальный центр более высокого уровня. Если роды начались внезапно, необходимо вызвать «скорую». А в ожидании врачей лечь и постараться успокоиться. Можно выпить настойку пустырника или валерианы. По возможности, следует сделать тест на подтекание вод. Если он положительный, надо обязательно сообщить об этом еще диспетчеру «скорой помощи». Это послужит сигналом к тому, чтобы женщину направили сразу в перинатальный центр. Еще один аргумент в пользу подобного учреждения — срок беременности. До 34 недель нужна специализированная помощь. После — уже обычный роддом. — А можно ли как-то предотвратить ранние роды, если первые развивались по такому сценарию? — Желательно прежде всего пройти обследование. Особенно на наличие инфекционных и воспалительных процессов в организме. Пролечиться, если какие-то проблемы будут обнаружены. Преждевременные роды сложно точно предугадать. У них немало провоцирующих факторов. Это не только проблемы со здоровьем, но и продолжительные стрессы. Немалую роль играет обстановка в семье, переутомление на работе. Как ни странно, нередко встречаются случаи, когда раньше срока рожают и абсолютно здоровые женщины. Поэтому надо подходить к этому вопросу комплексно. Пересмотреть свой образ жизни, режим дня, питание. Обязательно отказаться от вредных привычек. Желательно вовремя пройти все плановые обследования. И не игнорировать назначения врача. — Допустим, малыш родился раньше положенного времени. Будет ли такой ребенок в своем развитии отставать от сверстников? — Дальнейшее развитие ребенка зависит от многих факторов. Во-первых, это срок беременности, в который он появился на свет. В нашей стране преждевременными считаются роды, произошедшие в период с 22-й по 37-ю неделю. Если ребенок родился до 28 недель, то у него меньше шансов быть абсолютно здоровым и не отставать от сверстников. С каждой последующей неделей, проведенной в утробе матери, шансы растут. Во-вторых, огромное значение имеет вовремя оказанная медицинская помощь. В частности, искусственная вентиляция легких, насыщение крови кислородом, профилактика проблем со зрением. Поэтому важно попасть сразу в специальный перинатальный центр. В некоторых случаях специалисты могут выходить малыша даже весом 500 граммов. Мария КОРНИЕНКО www.wh-lady.ru Преждевременные роды - Блог о беременостиЧто такое преждевременные роды?
Это роды, наступившие в сроке 22-37 недель беременности (259 дней), начиная с первого дня последней нормальной менструации, при этом масса тела ребенка составляет от 500 до 2500 грамм.
Как часто встречаются преждевременные роды?
Средняя частота преждевременных родов в мире колеблется в пределах 11,5%. Она выше в развивающихся странах (достигает 18%) и ниже в развитых (около 5-6%). Хотя, в США – довольно развитой стране, частота преждевременных родов составляет 12%, а в России – всего 8%.
Наиболее распространенные причины преждевременных родов
• Преждевременное излитие или подтекание околоплодных вод • Инфекции• Преждевременные роды в прошлом – риск повторения ситуации в этом случае значительно возрастает• Истмико-цервикальная недостаточность – состояние, при котором шейка матки зреет преждевременно• Отслойка плаценты• Многоводие. При многоводии стенки матки перерастянуты и это провоцирует раннюю родовую деятельность• Многоплодие – как правило, большинство многоплодных беременностей заканчиваются преждевременно
Наиболее распространенные факторы риска преждевременных родов
• Курение• Низкий социально-экономический уровень жизни• Злоупотребление алкоголем• Отсутствие наблюдений со стороны врача во время беременности• Низкий индекс массы тела – недоедание или нерациональное питание• Стрессовые ситуации на работе иили дома, хронический стресс или депрессия• Возраст матери младше 18 и старше 35 лет• Интервал между беременностями меньше 6 месяцев• Ожирение• Многоплодная беременность• Много- или маловодие• ЭКО (в этом случае причиной чаще становится не сама индукция беременности, а те же факторы, которые препятствовали наступлению беременности)• Тяжелые заболевания матери• Инфекции мочевыводящих путей (в том числе и бессимптомная бактериурия)• Пародонтит (часто этот фактор недооценивается, но он, как и любой другой очаг хронической инфекции, может привести к преждевременным родам)• Кровотечения на любом сроке беременности• Предлежание плаценты• Хирургические вмешательства• Травмы• Мужской пол плода Но, к сожалению, в 43% случаев, причины преждевременных родов выяснить не удается, и они развиваются у внешне здоровых женщин, без выявленных факторов риска и несмотря на грамотно проведенную предгравидарную подготовку. Возможно, это связано с особенностями генного аппарата супругов, но этот вопрос еще изучается.
Что такое преждевременное излитие околоплодных вод?
Это отхождение околоплодных вод из-за нарушения целости плодных оболочек, наступившее раньше положенного срока. Это одна из причин преждевременных родов, практически не поддающаяся коррекции и влекущая за собой начало родовой деятельности.
Как определить, что околоплодные воды излились, и как при этом действовать?
Если воды изливаются в большом количестве, то сомнений нет, и необходимо срочно обратиться за медицинской помощью. Если воды изливаются в небольшом количестве и сложно определить что это – подтекание вод, инфекционный процесс или просто обильные выделения, рекомендуется обратиться к врачу для уточнения, который проведет осмотр и при необходимости сделает тест на подтекание околоплодных вод. Медлить с обращением к врачу в такой ситуации нельзя, так как это может грозить развитием инфекционного процесса, последствия которого устранить уже будет невозможно.
Можно ли сделать тест самостоятельно?
Да, можно, но при условии использования надежного теста (99% точности и более). В аптечной сети сегодня можно найти огромное количество тестов и прокладок для диагностики излития вод, но, к сожалению, большинство из них обладает очень низкой достоверностью, и это чревато неправильным подходом к ситуации. При ложноотрицательном результате, женщина успокаивается, полагая, что все в порядке, но на самом деле воды продолжают подтекать, грозя необратимыми последствиями. При ложноположительном результате, наоборот, женщину, скорее всего, госпитализируют в стационар, где будет проведена соответствующая терапия – безосновательная и не являющаяся полезной для плода. Наиболее надежным и достоверным тестом на подтекание околоплодных вод, сегодня является тест *** (Амнишур). В основе этого метода диагностики лежит определение белка – плацентарного α-микроглобулина-1, который в норме обнаруживается только в околоплодных водах и при подтекании вод – во в?@#$%&.
Правила проведения теста
Правила очень просты, но их обязательно надо соблюдать для получения достоверного результата.1. Тампон вводится во в?@#$%& на глубину 5-7 см и оставляется там не менее, чем на 1 минуту. Если достать тампон раньше, есть риск получения недостоверного результата.2. Тампон помещается в пробирку с реагентом, где он также должен оставаться не менее одной минуты.3. В пробирку вводится тест-полоска, результат считывается через 5-10 минут. Тест похож на тест на беременность – 1 полоска означает отсутствие подтекания и 2 полоски – наличие подтекания околоплодных вод. Что делать, если тест на околоплодные воды оказался положительным?Обязательно как можно быстрее обратиться к врачу. Многие женщины в этих ситуациях начинают искать ответ в интернете, у подруг или матерей, что в корне неверно. У каждого ситуация индивидуальная, и решать ее должен доктор, а оставаясь дома с подтекающими водами, теряется драгоценное время.
При каком сроке беременности, преждевременные роды наиболее опасны?
Чем меньше срок, тем больше осложнений. При сроке беременности – до 28 недель, вероятность гибели ребенка очень велика. После 28 недель, эта вероятность резко снижается, и к 36 неделям практически нивелируется.
Классификация преждевременных родов
• 22-27 недель и 6 дней. Составляют 5-6% всех преждевременных родов, но являются наиболее тяжелыми. Это глубоко недоношенные дети с экстремально низкой массой тела до 1000 грамм. У них выраженная степень незрелости легких и очень неблагоприятный прогноз, особенно, у родившихся в период с 22 по 26 неделю, и в этих случаях, вопрос об объеме реанимационных мероприятий (стоит выхаживать или нет), решается индивидуально вместе с родителями.• 28-30 недель 6 дней. 10-15% всех преждевременных родов. Тяжело недоношенные дети с очень низкой массой плода до 1500 грамм. Легкие незрелые.• 31-33 недели 6 дней. 12-20% всех преждевременных родов. Умеренно недоношенные дети с низкой массой тела до 2200 грамм. Легкие незрелые.• 34-36 недель и 6 дней. Около 70% всех преждевременных родов. Поздние недоношенные с низкой массой тела до 2500 грамм. Легкие близко к зрелым.Какие проблемы со здоровьем возникают у недоношенных детей?• Проблемы с дыханием. Это основная проблема недоношенных детей, поскольку все остальные органы и системы уже заложены, и при поступлении достаточного объема питательных веществ, могут развиваться без особых проблем. Дыхательная система еще незрелая, и если в утробе матери, ребенок дышал посредством плаценты, то после рождения, эта функция уже возлагается на легкие, которые не могут в полном объеме ее осуществить. • Сложности вскармливания.• Высокий риск инфекционных заболеваний. Это связано не только с тем, что дети рождаются слабыми, но и с тем, что зачастую именно инфекция и стала причиной их преждевременного рождения.• Проблемы со зрением и со слухом также ввиду незрелости этих систем органов.
Признаки угрожающих преждевременных родов, прогнозирование и диагностика
Признаки • Тянущие боли внизу живота и пояснице• Нерегулярное повышение тонуса матки• Возбудимость матки при ее пальпации• Размягчение, укорочение и раскрытие шейки матки Однако во избежание гипердиагностики и назначения необоснованного лечения, для решения о дальнейшей акушерской тактике, рекомендуется постановка теста на преждевременные роды, совместно с измерением длины шейки матки при помощи трансвагинального УЗИ – угрожающим признаком является укорочение шейки матки до 25 мм и менее. При шейке 25 мм и менее и положительном тесте на преждевременные роды, женщину стоит госпитализировать.
Какие бывают тесты на преждевременные роды и как они работают?
Тестов, которые могут быть использованы на практике мало, и в России доступны лишь Актим Партус, и в скором будущем Партошур. Их положительный результат свидетельствует о том, что роды могут начаться в ближайшие 7-14 дней. Партошур обладает очень высокой достоверностью, и также основан на определении плацентарного α-микроглобулина-1, как и тест на околоплодные воды – Амнишур. Проводится аналогично. В ряде случаев можно поставить диагноз и без тестов. Это относится к уже начавшимся преждевременным родам.
Диагностика начавшихся преждевременных родов
Это сочетание регулярных схваток с изменениями шейки матки.Схватки продолжительностью 30-40 секунд с интервалом 10 минут и менее. Укорочение длины шейки матки на 80% от исходной, и ее раскрытие от 1 до 3 см.Если у женщины с жалобами на момент осмотра не наблюдается изменений со стороны шейки матки, то рекомендуется повторный осмотр через 2 часа. Если за это время, шейка укоротилась, то выставляется уже диагноз «начавшиеся преждевременные роды».
Если начались схватки, есть ли возможность остановить преждевременные роды?
Если на фоне повышенного тонуса маткисхваток, не произошло раскрытия больше, чем на 3 см, эффективны токолитики – препараты, снижающие маточную активность.Лечение должно проводиться обязательно в стационаре, препараты должны вводиться внутривенно не дольше 48 часов. Таблетированное длительное лечение не считается эффективным и целесообразным.
Препараты, которые используются – это атозибан или гинипрал. Также возможно таблетированное использование такого препарата, как нифедипин. Это препарат из группы, снижающих артериальное давление, и во многих странах он уже сертифицирован, как токолитик. Дело в том, что нифедипин расслабляет не только мышечные волокна стенок сосудов, но и мышечные волокна матки, тем самым снимая тонус или схватки. Поэтому не стоит бояться его приема. Токолиз длится 48 часов для проведения профилактики респираторного дистресс синдрома (проводится специальная терапия, направленная на созревание легких ребенка) или транспортировки беременной в стационар более высокого уровня, если по месту обращения женщины, нет условий для выхаживания недоношенных детей. Это очень важный пункт, поскольку шансы ребенка сильно зависят от того, в каком объеме будет оказана реанимационная помощь после родов. Поэтому все преждевременные роды должны проводиться в перинатальных центрах. Роды на 34-37 неделе могут приниматься в крупных областных центрах.
Целесообразно ли проводить токолиз (остановка родовой активности) дольше 48 часов?
Это очень спорный вопрос и сложно решиться на прекращение лечения на недоношенных сроках, но это может быть небезопасным, так как, тормозя родовую активность, мы и дальше подвергаем ребенка действию тех факторов, которые спровоцировали начало схваток. Так, например, инфекция. Антибактериальная терапия не всегда эффективна, а продолжая угнетать родовую деятельность, есть риск внутриутробной гибели ребенка от сепсиса. Поэтому, если роды начались, то лучше, чтобы они произошли, но в соответствующем стационаре, с необходимым оборудованием и препаратами, под наблюдением квалифицированных специалистов.
Чем можно помочь ребенку до его рождения?
• Введение препаратов для созревания легких – глюкокортикоиды (дексаметазон, бетаметазон). Для того, чтобы они подействовали, необходимо 48 часов, и их эффект сохраняется еще на протяжении недели. • Введения сульфата магния (магнезия). Этот препарат очень слабый токолитик, и его использование нецелесообразно для остановки родовой деятельности, но он обладает мощным нейропротекторным действием, то есть снижает вероятность развития ДЦП у недоношенных детей и других неврологических осложнений, поэтому при преждевременных родах его введение очень рекомендуется.
При преждевременных родах проводят кесарево сечение или роды происходят через естественные родовые пути?
Выбор тактики зависит от ряда факторов• Срок беременности. Так, например, на сроке 22-24 недели, когда прогноз для ребенка неблагоприятный, матери предлагаются естественные роды, во избежание лишней травматизации и осложнения течения будущих беременностей. Начиная с 26 недели, процент кесаревых сечений возрастает, т.к. это увеличивает шансы ребенка. Начиная с 34-36 недели, также больше рекомендуются роды через естественные родовые пути. • Одно- или многоплодная беременность• Положение и предлежание плода• Показатели состояния плода• Особенности состояния здоровья матери и плода
Методы профилактики преждевременных родов
• Самое эффективное – это выбор правильного образа жизни, причем не только во время беременности или за месяцгод до нее, но и на протяжении всей жизни.• Отбор пациенток по группам риска и более тщательное их наблюдение.• Тщательное динамическое наблюдение шейки матки и при необходимости ее коррекция (наложение швов или пессария).• Препараты для снижения тонуса матки.• Своевременное лечение инфекционных заболеваний до и во время беременности. При наличии заболевания, надо бояться не антибактериальной терапии, а последствий инфекционного фактора на ребенка! Следует помнить, что преждевременные роды – это не приговор. Очень многие великие люди родились недоношенными с массой тела до 1000 грамм.
Текст взят из школы беременных http://mama.openmedcom.ru/goto.php?ID=6 www.babyplan.ru угроза, причины, сроки, первые предвестники, признаки и симптомы, диагностический тест, что может спровоцировать, код МКБ, профилактикаСамый распространенный страх женщин в период беременности – преждевременные роды. Ребенок может родиться раньше срока даже в том случае, если будущая мама не относится к группе риска и хорошо себя чувствует. Необходимо рассмотреть основные симптомы и осложнения состояния, чтобы вовремя обратиться в больницу и спасти жизнь ребенку. Вконтакте Одноклассники В каких случаях говорят об угрозе преждевременных родовПреждевременными считаются роды, начавшиеся в срок с 22 до 38 акушерских недель. До 2012 года преждевременными считались роды в срок с 28 недель. Однако современные достижения медицины позволили выхаживать и сохранять жизнеспособность детям, появившимся на 5 месяце беременности. Под патологией подразумевается рождение малыша весом от 500 до 2500 г, прожившего более 7 дней. Если новорожденный умер ранее установленного срока, то в гинекологии это состояние называют поздним выкидышем. Преждевременные роды опасны развитием различных осложнений у ребенка в будущем. Недоношенные дети имеют незрелые органы дыхания, которые не могут обеспечить поступление достаточного количества кислорода в организм. Причины
Механизм развития проблемы связан с несколькими факторами:
Угроза преждевременных родов возникает при осложнениях беременности. К признакам, свидетельствующим о возможной проблеме, относят: СрокиСуществует определенная классификация преждевременных родов по срокам:
Дети, появившиеся на свет в результате сверхранних родов, имеют самый неблагоприятный прогноз на выживаемость. Главные причины патологии – цервикальная недостаточность и инфицирование матери ИППП. Дети, которым посчастливится выжить на 22-23 неделе рождения, практически не имеют шансов на дальнейшее полноценное существование. Чаще всего они остаются инвалидами. Прогнозы относительно здоровья малышей, появившихся в период с 24-26 недели гораздо лучше. 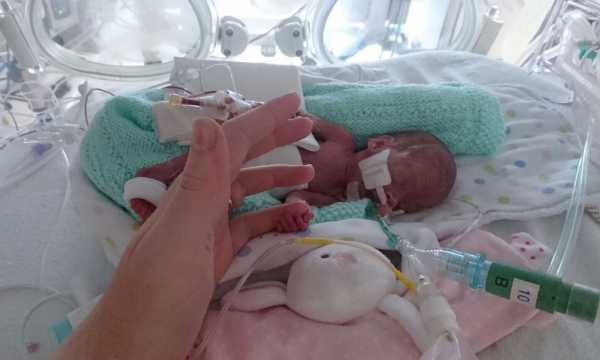 Рожденный на 22 неделе беременности Женщины интересуются, с какого срока преждевременных родов прогноз на выживание детей будет благоприятным. Жизнеспособными считаются малыши, родившиеся с 28 недели. Однако в первые дни им потребуется качественная медицинская помощь. Дети данной группы способны дышать самостоятельно, потому что в их легких присутствует сурфактант. Малыши рождаются в срок с 28 по 33 неделю чаще всего из-за резус-конфликта с матерью. 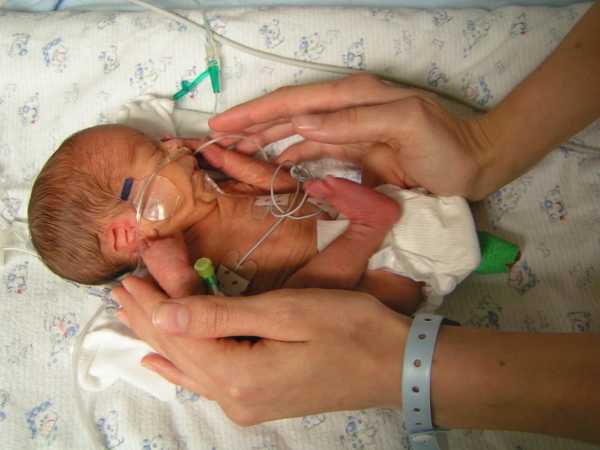 Рожденный в 28 недель беременности 34 неделя – тот срок, с которого преждевременные роды можно считать безопасными для младенца. Новорожденный имеет все шансы на благополучное развитие и быструю адаптацию к внешним условиям. Такие дети обычно не нуждаются в аппаратах искусственного поддержания жизни. Для ускорения созревания всех систем и органов недоношенным новорожденным требуется полноценное питание и курс медикаментов. Главная причина появления малыша на свет в срок с 34 по 36 неделю – наличие соматических заболеваний у матери и внутриутробная гипоксия. 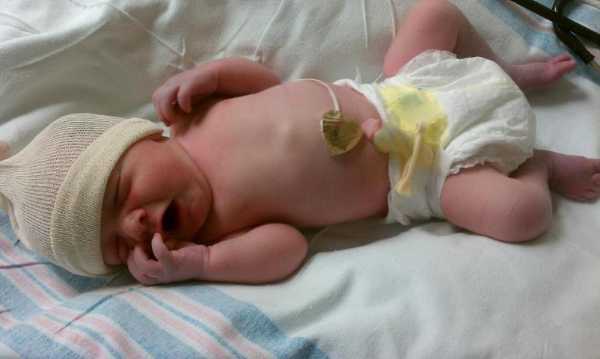 Рожденный на 36 неделе беременности Первые предвестникиСуществует несколько способов, как распознать преждевременные роды. Женщине нужно внимательно следить за своим самочувствием. Предвестники родового процесса появляются задолго до появления на свет малыша. Если женщина вовремя обратится в больницу, то можно будет отсрочить родовую деятельности. Основные предвестники преждевременных родов:
Преждевременные роды по симптомам похожи на обычные, но переносятся легче и быстрее. Это связано с тем, что плод имеет малый вес. Для его выхода из родовых путей требуется меньшее растяжении родовых путей. Как начинаются: признаки и симптомыВ зависимости от причины преждевременных родов могут разниться и их признаки. При заражении инфекциями в первую очередь происходит разрыв плодного пузыря. При аномальном строении органов репродуктивной системы или гормональных нарушениях появляются боли в животе схваткообразного характера. Преждевременные роды начинаются как обычные. Женщины могут отметить у себя ряд характерных симптомов:
Родовому процессу, как правило, предшествует прелиминарный период – нерегулярные по частоте и интенсивности спазмы. Отличить ложные схватки от признаков преждевременных родов можно самостоятельно. Для этого необходимо зафиксировать интервал времени между очередными схватками. Промежуток между родовыми схватками составляет вначале 15-20 минут, а сам спазм длится от 7 до 10 секунд. Со временем продолжительность схватки увеличивается до 40-50 секунд, а промежуток между симптомом сокращается до нескольких минут. Диагностический тестОпределить начало процесса позволят специальные тесты на преждевременные роды. Он позволяет определить, произойдут ли в ближайшие 2 недели роды или нет. С помощью теста выявляется подготовленность организма женщины к родовому процессу. Благодаря исследованию женщина может избежать приема ненужных медикаментов. Тест выполняется путем погружения полоски в пробу, взятую из цервикального канала. Выполняется он в специальных медицинских учреждениях. Каждый тест предназначен для одноразового использования и содержит следующие компоненты:
Если тест показал положительный результат, то женщину госпитализируют и проводят лечение преждевременных родов в условиях стационара. Клинический протокол при угрозе преждевременных родов включает в себя:
Выбор стратегии лечения зависит от срока беременности, целостности плодного пузыря и наблюдаемых у женщины симптомов. Коды МКБКоды по МКБ-10:
Что может спровоцироватьЖенщинам необходимо знать, что может спровоцировать преждевременные роды. Это позволит исключить факторы, мешающие нормальному вынашиванию ребенка. К списку основных факторов риска можно отнести:
Меры профилактикиПрофилактика преждевременных родов включает в себя:
Уберечь женщину от проблемы позволят следующие правила:
Заключение
Вконтакте Одноклассники bvk.news Вся правда о преждевременных родахУтащила вот отсюда http://www.u-mama.ru/read/waiting/8623.html. По-моему, очень интересная и познавательная статья. Механизм развития: спонтанные преждевременные роды, как это происходит?Имеется множество факторов, которые могут спровоцировать преждевременное начало родовой деятельности. Однако единого мнения, согласно которому под их воздействием запускается механизм преждевременных родов, на сегодняшний день не существует. И все же ученные выделили две основные теории, которые объясняют, каким образом запускается процесс родов задолго до предполагаемой даты. Гормональная теория — когда «бунтует» окситоцинПод воздействием провоцирующих факторов понижается уровень прогестерона (гормона беременности) и повышается содержание эстрогенов (женских половых гормонов). Такой дисбаланс приводит кувеличению выработки окситоцина — гормона, который стимулирует сокращение мышц матки. Децидуальная теория — «брешь» в защите и питанииС наступлением беременности из клеток слизистой матки образуется децидуальная оболочка или ткань, которая участвует в формировании плаценты. В норме децидуальная ткань отходит после родоввслед за последом. Однако в некоторых случаях меняется состав слизистой матки и самой децидуальной оболочки намного раньше, что ведет к ухудшению маточного и плацентарного кровотока. В результате нарушаются все функции плаценты: выработка гормонов (в первую очередь — прогестерона), обеспечение питательными веществами и кислородом плода, а также защита его от токсинов и болезнетворных микроорганизмов. Обычно на практике отсутствует четкое различие между двумя механизмами. Поскольку, как правило, под воздействием провоцирующих факторов оба они оказываются задействованными в запуске изменений, которые активизируют сократительную деятельность матки. Провоцирующие факторы: когда плод находится в опасностиСостояния, способные инициировать преждевременное начало родовой деятельности несколько лучше изучены и систематизированы, нежели механизмы ее развития. Группы провоцирующих факторов по спонтанным преждевременным родамПервая группа — материнские факторы Общие причины 1.Предыдущие беременности закончились выкидышем или преждевременными родами — свидетельство того, что у женщины существует предрасположенность к невынашиванию. Например, при наследственной тромбофилии имеется генетическая склонность к формированию тромбов в просвете всех сосудов. Чем это грозит при беременности? Тромбы, образовавшиеся в просвете сосудов плаценты и матки, ухудшают их питание, поэтому запускаются механизмы развития преждевременных родов. 2. Неправильное «устройство» матки — например, недоразвитие ( «детская матка») или аномалии развития (двурогая, с перегородкой, однорогая, седловидная). При этих отклонениях по мере роста плода уменьшается пространство в полости матки, а ее стенки перерастягиваются. 3. Проведенные в прошлом хирургические операции на шейке матки, либо травмирование ее мышечного аппарата во время выскабливания (диагностического или аборта). Такие манипуляции в последующем нередко приводят к слабости мышечного кольца шейки матки. Наиболее частые причины, связанные с текущей беременностью 1.Возраст матери Если будущая мама моложе 18 лет, то ее организм не готов к беременности и вынашиванию младенца. Когда будущая мама старше 35 лет, то у нее уже не такая хорошая физическая подготовка. Более того, с возрастом у многих мам появляются проблемы со здоровьем: сахарный диабет, заболевания щитовидной железы и другие. 2.Между настоящей беременностью и предыдущей интервал составляет менее шести месяцев, поэтому организм матери не успевает восстановиться. 3.Крупный плод, многоплодная беременность и многоводие ведут к перерастяжению стенок матки по мере роста плода. 4.Любые инфекции мочеполовой сферы. Причем особенно опасны кольпиты, которые вызваны микоплазмой, уреаплазмой, хламидией и дрожжевым грибком. Поскольку эти болезнетворные микроорганизмы способны проникать из влагалища в полость матки, а затем инфицировать оболочки плода (с последующим разрывом) и околоплодные воды. 5.Преждевременный разрыв околоплодных оболочек запускает механизмы, которые усиливают выработку окситоцина. 6.Любые травмы, ушибы и падения с высоты могут привести к преждевременному разрыву плодных оболочек и нанести вред плоду. 7.Недостаточность шейки матки развивается за счет слабости ее мышц и соединительно-тканных структур. Поэтому по мере роста плода раскрывается внутренний зев матки, что способствует проникновению болезнетворных микроорганизмов из влагалища в полость матки. В результате инфицируются околоплодные оболочки (с последующим разрывом) и околоплодные воды. 8.Мужской пол плода. Согласно статистике рождается несколько больше недоношенных мальчиков, нежели девочек. Почему? Однозначный ответ на этот вопрос пока отсутствует. 9.Повышенный тонус матки приводит к тому, что усиливаются сокращения ее мышечных волокон задолго до предполагаемой даты родов. 10.Прифетоплацентарной недостаточности повышается вязкость крови, сужаются сосуды плаценты, а в их просвете образуются небольшие тромбы. В результате уменьшается кровоток в сосудах плаценты, что ведет к нарушению ее функций. Поэтому понижается выработка гормонов плацентой (в первую очередь — прогестерона), а также ухудшается питание и обеспечение кислородом плода. К возникновению фетоплацентарной недостаточности ведут многочисленные причины: любые острые и хронические заболевания матери, профессиональные вредности и другие. 11.Преждевременная отслойка нормально расположенной плаценты — переход хронической маточно-плацентарной недостаточности в острую форму. При этом состоянии, как правило, появляются кровянистые выделения из влагалища, а также повышается тонус матки. 12.Гестоз возникает в основном у женщин, имеющих болезни: сахарный диабет, пиелонефрит и другие. Тогда как здоровые женщины менее подвержены формированию этого стояния. При гестозе происходит генерализованный (распространенный) спазм сосудов, а в их просвете образуются тромбы. Поэтому страдает работа всех органов и систем организма матери. В таких условиях плацента не справляется со своими функциями, что ведет к развитию маточно-плацентарной недостаточности и преждевременной отслойке нормально расположенной плаценты. 13.Предлежание плаценты — когда плацента полностью или частично перекрывает внутренний зев шейки матки. При этом состоянии нередко повышается тонус матки, что может спровоцировать начало преждевременных родов. 14.Курение во время беременности приводит к образованию микротромбов в просвете сосудов плаценты, поэтому в них нарушается кровоток. В результате развиваются состояния, которые провоцируют начало родовой деятельности задолго до предполагаемого срока: преждевременный разрыв плодных оболочек, предлежание плаценты и преждевременная отслойка нормально расположенной плаценты. 15.Стресс усиливает выработку кортизола. Что при этом происходит? Дело в том, что кортизол (гормон стресса) и прогестерон образуется из одного вещества: 17-ОН-прогестерона. Поэтому в экстремальных условиях все «сырье» расходуется на выработку кортизола. Тогда как на долю прогестерона ничего не остается, что ведет к понижению его уровня. 16. При большом имощном стрессе изменения происходят быстро, при хроническом стрессе — постепенно. Вторая группа — плодовые факторы В этом случае Мудрая Природа избавляется от заведомо нежизнеспособного плода, следуя одному из своих принципов: «Все или ничего». Когда природный «кордон» не пройден? Имеется два состояния: 1. Врожденные аномалии развития плода, которые несовместимы с жизнью: ·Врожденный порок сердца — например, перестановка местами главных сосудов сердца (транспозиция). ·Отсутствие передней брюшной стенки. ·Гидроцефалия (чрезмерное накопление жидкости в головном мозге) и другие. 2. Хромосомные и генетические аномалии — когда изменения происходят в хромосомах и генах родителей, а затем они передаются детям по наследству. Например, синдром Дауна, гемофилия (нарушение свертываемости крови), муковисцидоз и другие. Однако преждевременные роды наступают обычно в том случае, если аномалии грубые. Тогда как при невыраженных изменениях, как правило, ребенок рождается в срок. Третья группа — сочетанные факторы Имеется несовместимость крови матери и плода по группе или резус фактору. При этом состоянии происходит активизация механизмов иммунной системы, которые вызывают нарушения в системе «мать → плацента → плод». В результате иммунной системой матери плод воспринимается, как «чужак», поэтому отторгается. Преждевременные роды: парадоксальные ситуацииКонечно, прочитав описанные выше состояния, можно не на шутку встревожиться, даже если беременность протекает абсолютно нормально.Стоит ли это делать? Разумеется, — нет. Ведь наш организм — саморегулирующаяся система, поэтому он сам выбирает, что для него лучше. Вероятно, именно поэтому происходят парадоксальные ситуации: ·Имеется большое количество факторов риска по преждевременным родам. Однако беременность и роды протекают абсолютно нормально, а ребенок рождается в срок без каких-либо отклонений. ·Казалось бы,беременность протекает хорошо, но родовая деятельность начинается задолго до даты предполагаемых родов. О чем это говорит? Конечно же, о том, что факторы и механизм развития преждевременных родов не до конца изучены. Поэтому, пожалуй, не стоит накручивать себя без явных на то причин, поскольку стресс только усугубит ситуацию. Лучше проходите все исследования, согласно срокам беременности, а также выполняйте врачебные предписания. Преждевременные роды: как распознать?Почему-то силен стереотип, что первые признаки преждевременного начала родовой деятельности — это всегда боли в низу живота и области поясницы. По сути, этот вариант лишь отчасти верный. Однако у 62% женщин такие признаки вообще не связны с состоянием беременности, а свидетельствуют об обострении либо возникновении какого-то заболевания у женщины. Что же делать? В первую очередь необходимо исключить заболевания кишечника, почек и мочевого пузыря, посетив доктора. Итак, вы заходитесь в группе риска? Тогда ознакомьтесь с некоторыми признаками начала родовзадолго до предполагаемой даты. «Облики» преждевременных родовПервый вариант С началом преждевременной родовой деятельности появляются схваткообразные боли, которые возникают с определенным интервалом времени. При этом они могут сопровождаться незначительными кровянистыми выделениями и/или излитием околоплодных вод. Второй вариант Первыми появляются кровянистые выделения, а боли присоединяются несколько позднее. Третий вариант Происходит преждевременный разрыв плодных оболочек и излитие околоплодных вод. Вначале боли отсутствуют, но они возникают спустя несколько часов или даже суток. Состояние опасно тем, что не всегда при преждевременном разрыве околоплодных оболочек вытекает большое количество вод. Иногда происходит небольшой разрыв, поэтому околоплодные воды подтекают буквально по каплям. Такой маловыраженный симптом нередко вводит будущую маму в заблуждение: она может подумать, что просто усилились выделения. В результате упускается драгоценное время. Как видите, отсутствуют признаки, по которым со 100% уверенностью можно сказать, что начались преждевременные роды. Однако проводятся медицинские исследования, которые подтверждают либо опровергают начало родовой деятельности задолго до предполагаемого срока. УЗИ: критерии диагностикиВ России УЗИ — единственный общедоступный и широко используемый метод, который позволяет определить угрозу преждевременных родов. При этом через влагалище исследуется длина шейки матки: 3 см и более — нормально протекающая беременность, менее 3 см — угроза преждевременных родов. Тест-системы: определение риска преждевременных родовДля диагностики преждевременного излития околоплодных вод используются тесты, которые определяют разрыв плодного пузыря и подтекание околоплодных вод. При своевременном выявлении этого состояния врачам нередко удается сохранить беременность на максимально возможный срок. Такая тактика позволяет подготовить малыша к рождению, а также увеличить его шансы появиться на свет здоровым. Кроме того, риск преждевременных родов можно определить при помощи выявления во влагалище фибронектина — белка, который вырабатывается клетками хориона (частью плаценты). В норме он появляется во влагалищном содержимом только перед родами. Выявление фибронектина ранее —свидетельство высокого риска преждевременных родов в течение ближайших 14 дней. К сожалению, в России пока фибронектиновый тест пока недоступен. Поэтому во влагалище наиболее часто выявляется инсулиноподобный фактор при помощи тест-полоски Actim-Partus. Данный метод менее чувствительный, но он позволяет спрогнозировать риск преждевременных родов на ближайшие семь дней. Знания о механизмах и факторах риска преждевременных родов: зачем это нужно?Конечно, не всегда можно предотвратить рождение недоношенного малыша, даже обладая всей необходимой информацией. К тому же многое зависит от конкретной сложившейся ситуации. Однако цифры статистики свидетельствуют о том, что можноизбежать преждевременных родов. К примеру, по данным 10 исследовательских центров у 50%, казалось бы, здоровых женщин роды наступают спонтанно и неожиданно задолго до предполагаемой даты. Тогда как женщины из группы риска по преждевременным родам до 75% случаев рожают своевременно. Поскольку они регулярно наблюдаются и получают необходимую медицинскую помощь. Итак, несмотря на все предосторожности, у вас родился недоношенный малыш? Не стоит отчаиваться, поскольку в современных условиях выхаживаются даже младенцы с экстремально низким весом. Правда, успех во многом зависит степени недоношенности и условий выхаживания. www.baby.ru Актим Партус - тест для диагностики преждевременных родовЭкcпресс-тест Актим Партус (Actim Partus) предназначен для выявления риска преждевременных родов и определения готовности организма женщины к срочным родам при сохранении целостности плодных оболочек. Отсутствие преждевременного излития околоплодных вод предварительно должно быть подтверждено при помощи аминиотеста. Тест Actim Partus, в первую очередь, позволяет определить угрозу преждевременных родов и предпринять все возможное для сохранения беременности. Преждевременные роды, причиной которых является активизация сократительной деятельности матки, считаются наиболее частыми среди других форм досрочного прерывания беременности. Основой для повышения тонуса маточной мускулатуры может стать существующая инфекция, стрессы, отслойка плаценты, перерастяжение матки при многоводии, многоплодии и пороках ее развития. Результатом становится появление тянущих болей внизу живота и пояснице, схваток, вначале отличающихся хаотичностью, а в последующем приобретающих четкий ритм. Тест Actim Partus представляет собой высокочувствительный тест на полосках для определения фосфорилированного протеина-1, связывающего инсулиноподобный фактор роста (ПСИФР-1) в цервикальном секрете. Тест проводят путем погружения полоски в экстракт пробы цервикального секрета. Тест предназначен для диагностики преждевременных родов или готовности к своевременным родам при неповрежденных плодных оболочках, что должно быть подтверждено отрицательным тестом Актим ПРОМ. Каждый индивидуальный тест Актим ПАРТУС состоит из следующих компонентов:
Хранение и использование: Упаковку с тестом следует хранить в вертикальном положении при температуре 2 — 25 °С. Все компоненты теста следует хранить в запечатанной упаковке и использовать до истечения срока годности, указанного на упаковке. Тест можно хранить в течение 2 месяцев при комнатной температуре, при этом срок годности не должен быть превышен. Производитель: Medix Biochemica, Финляндия Тест Актим ПАРТУС фото
В нашей компании купить Актим ПАРТУС можно по следующей цене Цена 14000,00 руб/уп (10 шт/уп) С этим товаром также покупают: medfarm.org Тест по акушерству с ответами по теме 'Клиническое течение родов'Тест по акушерству с ответами по теме 'Клиническое течение родов' - Gee Test наверх 1. Родовые пути. Плод как объект родов2. Биомеханизм родов3. Диспансеризация беременных и их обследование в ЖК4. Клиническое течение родов5. Токсикозы6. Нормальный послеродовый период7. Кровотечения во время беременности8. Кровотечения в III и раннем послеродовом периодах9. Акушерский травматизм10. Акушерские операции11. Беременность и роды при С/С заболеваниях12. Неправильные положения и предлежания плода13. Аномалии родовой деятельности14. Узкий таз15. Патология новорожденных16. Послеродовые гнойно-септические заболевания17. Искусственный аборт18. Переношенная беременность19. Заболевания почек и беременность20. Невынашивание беременности21. Эмболия околоплодными водами22. Сахарный диабет и беременность
geetest.ru |

 Специалисты не могут дать однозначного ответа, из-за чего ребенок появляется на свет раньше времени. Среди основных причин преждевременных родов отмечают гормональные нарушения, новообразования в репродуктивной системе и обострение хронических инфекций. По этой причине перед зачатием малыша всем женщинам необходимо пройти обследование организма, чтобы исключить возможные риски в будущем.
Специалисты не могут дать однозначного ответа, из-за чего ребенок появляется на свет раньше времени. Среди основных причин преждевременных родов отмечают гормональные нарушения, новообразования в репродуктивной системе и обострение хронических инфекций. По этой причине перед зачатием малыша всем женщинам необходимо пройти обследование организма, чтобы исключить возможные риски в будущем.