|
656010, Алтайский край, город Барнаул,
ул.Эмилии Алексеевой, 53 корпус 1,39 корпус2
Телефон / Факс: +7 (3852) 22-62-77
[email protected]
|
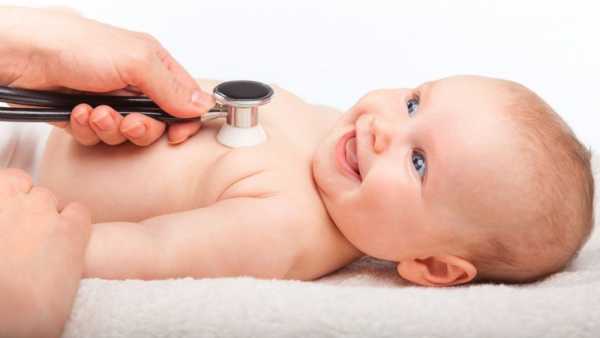
Пневмония это у детейПневмония у детей - причины, симптомы, диагностика и лечениеПневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа. Общие сведенияПневмония у детей - острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии. Пневмония у детей ПричиныЭтиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др. У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже - гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит). В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ. «Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов. Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности. КлассификацияВ используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д. По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни. С учетом рентгеноморфологических признаков пневмония у детей может быть:
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д. Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей. Симптомы пневмонии у детейКлиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей - срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда - участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани. Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы. Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины. Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко - признаками правожелудочковой сердечной недостаточности. В числе осложнений пневмонии, встречающихся у детей, - инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры, пневмоторакс, сердечно-сосудистая недостаточность, респираторный дистресс-синдром, полиорганная недостаточность, ДВС-синдром. ДиагностикаОснову клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения. Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей. Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию. Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др. Лечение пневмонии у детейОснованиями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка. Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы. Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК. Прогноз и профилактикаПри своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний. Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом. www.krasotaimedicina.ru Пневмония у детей - симптомы, признаки и лечение воспаления легких у ребенка 3, 2 летВоспаление легких (пневмония) – тяжелое инфекционное заболевание, которому подвержены люди всех возрастов. И дети не являются исключением. В последнее время наблюдается увеличение количества острых инфекционных заболеваний органов дыхания, и воспаление легких является самым опасным из них. Поэтому родители должны понимать, что это такое – пневмония, как распознать эту болезнь, и что делать в случае ее появления у ребенка. ОписаниеОпасность болезни связана с той важной ролью, которую играют легкие в организме человека. Ведь легкие выполняют функцию доставки кислорода в ткани организма и, следовательно, поражение столь важного органа может иметь тяжелые последствия. В легкие поступает кислород из верхних дыхательных путей во время вдоха. В специальных пузырьках легких – альвеолах происходит процесс обогащения крови кислородом. Одновременно из крови в альвеолы поступает углекислый газ, который выбрасывается наружу при выдохе. Внутренняя поверхность легких имеет слизистую оболочку, назначение которой — защищать легкие от негативных внешних воздействий. Каждое легкое состоит из 10 сегментов, которые сгруппированы в доли – в правом легком их три, в левом – два. При воспалении легких инфекционный процесс поражает внутренние структуры легких, что значительно затрудняет процесс дыхания и газообмена. А это может отражаться и на других органах, прежде всего, на сердце. Газообмен отнюдь не исчерпывает функции легких в организме. Также они участвуют в следующих процессах:
При инфекционных заболеваниях желудочно-кишечного тракта, отравлениях, травмах и ожогах во много раз возрастает нагрузка на легкие, и они могут не справляться с выведением токсинов из организма. Это может спровоцировать инфекционный процесс в легких. Разновидности воспаления легкихВ отличие от других заболеваний органов дыхания доля случаев, имеющих чисто вирусную этиологию, невелика. Примерно в 80% случаев речь идет о поражении легких различными штаммами бактерий. В детском возрасте основная масса заболеваний пневмонией связана с тремя типами бактерий – пневмококком, микоплазмой и легочной хламидией. Однако и бактерии других видов также могут стать источником заболевания. В их число входят стафилококки, стрептококки, клебсиеллы, гемофильная палочка, кишечная палочка, синегнойная палочка, микобактерии туберкулеза и некоторые другие. Гораздо реже легкие страдают от воздействия патогенных грибков, еще реже могут наблюдаться пневмонии, вызванные гельминтами. По возрастным группам возбудители также распределяются неравномерно. Пневмония у грудных детей и у детей дошкольного возраста чаще всего вызвана пневмококками. В младшем школьном возрасте дети чаще подвержены микоплазменной пневмонии. Подростки чаще всего болеют пневмонией, вызываемой хламидиями. По размерам и форме области воспаления пневмония делится на:
При очаговой пневмонии существуют лишь отдельные очаги воспаления размером около 1 см, а при сливной эти очаги сливаются вместе. При сегментарной пневмонии поражается один из сегментов легких. При крупозном типе воспаления легких патологическим процессом охватывается вся доля.  Бактерии в дыхательных путях. Фото: Kateryna Kon При бронхопневмонии затрагиваются не только ткань легких, но и слизистая оболочка бронхов. Обычно бронхопнев med.vesti.ru Воспаление легких или пневмония у детейПневмония считается одной из самых тяжелых бронхолегочных патологий. Высокая распространенность пневмоний у детей объясняется особым строением дыхательной системы в раннем возрасте, недостаточной работой иммунной системы и влиянием предрасполагающих к болезни факторов. Классификация пневмонии у детей
По происхождению пневмония у ребенка может быть:
По рентгеноморфологическим признакам (изменениям на рентген снимках) пневмонию у детей классифицируют на:
По тяжести протекания пневмония в раннем возрасте подразделяется на осложненную и неосложненную. Осложнениями заболевания часто становится дыхательная недостаточность, плеврит, абсцесс легкого и гангрена тканей, не исключается негативное влияние на сердечно-сосудистую систему. Пневмония по течению подразделяется на:
Тяжесть состояния ребенка с пневмонией определяет необходимость его госпитализации в педиатрические отделения для проведения лечения. Причины пневмонии у детейПневмония развивается вследствие проникновения патогенных микроорганизмов в ткани легких. Под их воздействием возникает воспалительная реакция, вследствие которой нарушается усвоение кислорода и нормальный вывод углекислого газа. То есть пораженное легкое перестает частично выполнять свою основную функцию газообмена, что проявляется определенными симптомами. Причины пневмонии – болезнетворные микроорганизмы и чаще всего это бактерии – пневмококк, стафилококк, кишечная и гемофильная палочка. Нередко воспаление легочной ткани у детей провоцируется микоплазмами, хламидиями, грибковыми микроорганизмами, вирусами. В раннем возрасте очень часто пневмония развивается на фоне респираторных вирусных инфекций – ОРВИ, ангины, ринофарингита, бронхита. Вирусы, расселяющиеся в слизистых стенках верхних дыхательных путей, нарушают их защитную функцию, увеличивают образование мокроты и снижают местный иммунитет, что значительно облегчает проникновение патогенной флоры в нижние отделы дыхательной системы. Провоцирующими факторами пневмоний у детей первых лет жизни считают:
Особенно тяжело пневмонии протекают у детей первых 2-3 лет жизни. В этом возрасте ребенку трудно откашливать скапливающуюся слизь, что провоцирует обширное и быстро нарастающее воспаление легких. Симптомы пневмонии у детей |
|
Группа препаратов |
Цель использования |
|
Антибиотики |
Использование антибиотиков приводит к ликвидации воспалительного процесса. До установления возбудителя заболевания назначаются антибиотики широкого спектра действия, обычно это пенициллины, цефалоспорины или макролиды. Лечение антибиотиками продолжается не менее 7 дней, в дальнейшем врач оценивает дальнейшую целесообразность их использования. |
|
Препараты от кашля – отхаркивающие средства и бронхолитики |
По их воздействием происходит разжижение мокроты и улучшается ее выход наружу. |
|
Жаропонижающие средства |
Детям раннего возраста их необходимо давать, если температура достигает 38,5 и выше градусов. Но если у ребенка в анамнезе есть случаи судорог, то следует начинать сбивать температуру на отметке в 37,5 градусов. |
|
Иммуностимуляторы |
Повышают общую сопротивляемость организма и ускоряют выздоровление. |
|
Пробиотики |
Прием лекарств из данной группы необходим для снижения негативного воздействия антибиотиков на пищеварительный тракт. |
Все лечение ребенку с пневмонией должен назначить врач. Дополнить его можно витаминными комплексами – при воспалительных заболеваниях особенно необходим витамин С и микроэлементы, в натуральном виде их в большом количестве содержит ламинария.
Задача родителей – соблюдение всех рекомендаций врача. В острую фазу болезни ребенок должен соблюдать постельный режим, ему обязательно нужно как можно больше давать пить – повышенное поступление жидкости в организм требуется для ускорения выведения всех скопившихся токсинов.
В первые несколько дней болезни дети обычно от еды отказываются. Заставлять их насильно кушать не нужно, при появлении аппетита следует давать те блюда, которые пищеварительной системой легко усваиваются. Пища должна быть полезной и витаминизированный.
Полное выздоровление при неосложненных формах воспаления легких наступает через полтора – два месяца.
Профилактика пневмонии у детей
От пневмонии у маленьких детей полностью застраховаться нельзя, но можно значительно снизить риск столь серьезного заболевания. Для этого нужно:
- В период планирования беременности сдать анализы, позволяющие выявить у женщины хламидии и микоплазмы, эти микроорганизмы часто вызывают внутриутробную инфекцию;
- По возможности ребенка в первый год жизни кормить грудным молоком;
- Закаливать малыша с самого рождения;
- Прикормы вводить по возрасту, детей старшего возраста необходимо кормить разнообразной и полезной пищей.
При развитии простудных заболеваний нужно адекватно лечить их. В период терапии респираторных инфекций желательно давать витаминные комплексы, которые помогут ускорить выздоровление и снизят риск возможных осложнений.
Рекомендации родителям
Здоровье детей во многом зависит от родителей. Для его укрепления и снижения риска развития заболеваний, в том числе и пневмонии, требуется не только полноценное питание, закаливание, активный образ жизни, но и прием витаминных комплексов. Одним из самых лучших лечебно-профилактических продуктов признан Доромарин, состоящий из натуральных компонентов.
Курсовой прием DoroMarine при возникновении пневмонии способствует:
- Снятию воспалительного процесса и очищению органов бронхо-легочной системы от мокроты, слизи, токсинов. Входящая в состав Доромарин ламинария дальневосточная ангуста содержит вещества, улучшающие регенерацию легочной ткани и укрепляющие иммунитет;
- Повышению защитных сил организма;
- Очищению внутренних органов от токсинов, в том числе и остатков антибиотиков и иных лекарственных средств;
- Улучшению дренажной функции бронхиального дерева за счет входящих в Доромарин соединений йода;
- Нормализации состояния нервной системы и улучшению аппетита;
- Улучшению сократительной способности гадкой мускулатуры под влиянием морского кальция, также входящего в комплекс Доромарин. Усиление работы мышечного слоя повышает результативность кашля, что приводит к быстрому отхождению мокроты.
Доромарин можно давать начинать давать в острую стадию пневмонии, лечебно-профилактический продукт не только полностью совместим со всеми лекарствами, но и позволяет значительно уменьшить период их использования. Давая DoroMarine ребенку в качестве профилактики, папы и мамы могут быть практически полностью уверены в том, что тяжелые бронхолегочные патологии их малыша обойдут стороной, а респираторные инфекции будут возникать редко и протекать в легкой форме.
У малышей, регулярно проходящих курсы приема Доромарина, нет проблем с пищеварением, у них редко развиваются соматические заболевания, а физическое и интеллектуальное развитие опережает сверстников. Давать витаминный комплекс без опасений можно, начиная с трех месяцев, полезен он не только маленьким деткам, но и подросткам.
Воспаление лёгких или пневмония у детей - Школа доктора Комаровского
Вы можете купить Доромарин с бесплатной доставкой по всему Казахстану.
КУПИТЬ DOROMARINE
Отзывы реальных простуда
Отзывы реальных людей
doromarine.kz
виды, симптомы, диагностика и лечение
Пневмония – одно из наиболее часто встречаемых заболеваний дыхательной системы в детском возрасте. По статистике, составляет до 80% всех легочных патологий и в ряде случаев может закончиться летальным исходом. Заболевание представляет собой инфекционно-воспалительное поражение легких, сопровождающееся синдромом дыхательных расстройств. Вовремя обнаруженные признаки пневмонии у ребенка и грамотно составленное лечение увеличивает шансы на положительный исход.
Что вызывает пневмонию
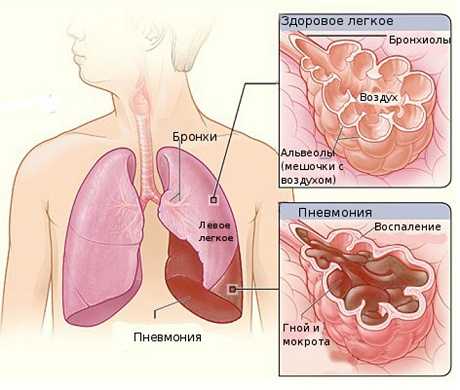 Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Чаще всего происхождение пневмонии встречается:
- Бактериальное. Возникает как в качестве осложнения, возникшего в результате перенесенного заболевания, так и самостоятельно. Схема лечения подразумевает обязательную антибактериальную терапию.
- Вирусное. Встречается в 60% случаев и представляет наиболее легкую форму пневмонии.
- Грибковое. У детей заболевание, вызванное грибками, выявляется редко. Обычно возникает в результате злоупотребления антибиотиками.
К факторам, провоцирующим развитие пневмонии, относятся:
- Переохлаждение.
- Перенесенное ОРВИ.
- Попадание кусочков пищи или инородных предметов в дыхательные пути.
- Авитаминоз.
- Стрессовая ситуация.
- Ослабленный иммунитет.
У детей 2–3 лет и младше наиболее часто пневмония возникает на фоне таких заболеваний, как бронхит, грипп, ОРВИ, ангина. Мускулатура дыхательной системы у малышей еще недостаточно развита. Поэтому при усилении выработки слизи, которое происходит при названых патологиях, ребенок не может самостоятельно очистить от нее дыхательные пути с помощью кашля. Мокрота накапливается в бронхах, что ведет к нарушению вентиляции, оседанию возбудителей в легких. Они начинают усиленно размножаться, что приводит к развитию воспалительного процесса.
Первые симптомы
 Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Важно! Симптомы пневмонии у детей могут проявиться не сразу, что не всегда позволяет вовремя обнаружить коварную болезнь. Внимательные родители замечают самые первые признаки, вызывающие подозрение на пневмонию.
В разном возрасте они имеют свои особенности. Как проявляются симптомы заболевания грудничков:
- Резкий подъем температуры.
- Синюшность кожных покровов.
- Скопление мокроты в легких, кашель.
- Раздражительность, сонливость.
- Учащенное дыхание.
Немногим отличается начало заболевания в подростковом возрасте. Кашель может быть различного типа – сухим или влажным. Мокрота появляется, когда воспалительный процесс захватывает бронхи. Присутствуют мелкопузырчатые хрипы, тахикардия, наблюдается посинение губ, дыхательная недостаточность, высокая температура держится до трех дней.
Ключевым симптомом пневмонии является одышка. Сохранение ее после прохождения лечения говорит о том, что инфекция остается и требуется проведение дополнительного обследования.
Характерные признаки различных видов пневмонии
В зависимости от очага поражения выделяют несколько типов заболевания, каждый из которых имеет свои характерные особенности.
Бронхопневмония
Чаще встречается у детей младше 3 лет. Представляет собой острое воспаление стенок бронхиол, спровоцированное стафилококками, стрептококками, пневмококками, которые активизируются при некоторых заболеваниях. Симптомы бронхиальной пневмонии:
- Кашель.
- Головокружение.
- Аритмия.
- Одышка.
- Хрипы при дыхании.
- Головные боли.
- Повышение температуры до 39⁰С.
Лабораторные исследования могут выявить лейкоцитоз.
Двусторонняя пневмония
Особенностью заболевания является наличие воспаления в нижних отделах легких, что затрудняет газообменные процессы. Характерные признаки двусторонней пневмонии:
- Сохранение высокой температуры на протяжении более 3 суток.
- Влажный кашель, при котором возникают болезненные ощущения в нижней части грудной клетки.
- Спустя неделю после перенесенного ОРВИ состояние ребенка ухудшается.
- Дыхание затруднено, сопровождается хрипами. Частота его превышает 40 вдохов в минуту.
Правосторонняя пневмония
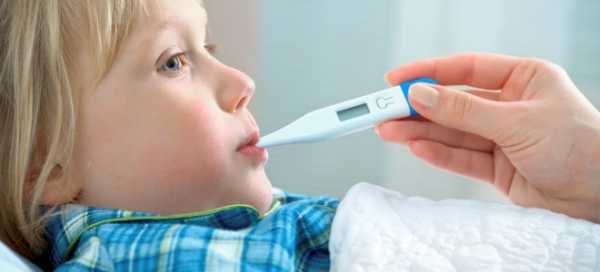
Наиболее частая форма заболевания, что связано с анатомией бронхиального древа, расположенного в правой части. Благодаря направленности его косо сверху вниз вирусы беспрепятственно перемещаются в нижний отдел легкого. Основные симптомы при воспалении:
- Кашель с обильным выделением мокроты.
- Повышенная потливость.
- Учащенное сердцебиение.
- Посинение кожных покровов в носогубной области.
- Лейкоцитоз (определяется при проведении анализа крови).
Левосторонняя пневмония
Представляет более серьезную опасность в отличие от предыдущих форм. Последствия левосторонней пневмонии в некоторых случаях бывают необратимы. Патология развивается на фоне перенесенного заболевания (ОРВИ, бронхита). Ослабленный иммунитет не в силах противостоять болезнетворным микроорганизмам. Не всегда удается приступить к своевременному лечению из-за слабовыраженных симптомов.
Нельзя оставлять без внимания следующие состояния:
- Тошнота.
- Боль в левой части грудной клетки.
- Влажный кашель с отделением мокроты, которая при развитии воспалительного процесса может включать гной с примесями крови.
- Резкий подъем температуры, сопровождающийся сильным ознобом.
- Боль, возникающая при глубоком вдохе, возможна кратковременная потеря сознания.
Прикорневая пневмония
При данной форме поражается область корневой части легкого – зона вхождения в главный бронх артерий, лимфатических сосудов, нервных сплетений.
Особенности клинической картины:
- Одышка.
- Высокая температура.
- Бессонница, нарушение сна.
- Головная боль.
- Повышенное потоотделение.
- Слабость.
При разном типе пневмонии симптомы у детей отличаются. В каждом случае требуется специфическое лечение, поэтому важнейшей задачей является установление точного диагноза.
Особенности протекания заболевания у детей в грудном возрасте
Характерные симптомы пневмонии у ребенка до года имеют некоторые отличия. Родителям следует обратить внимание на дыхание, по частоте которого можно определить наличие воспалительного процесса. Признаком пневмонии является количество дыхательных движений, превышающих норму. Для детей до 2 месяцев она составляет 50 вдохов за одну минуту, от 2 месяцев до года – норма до 40 вдохов. Одышкой считается превышение этих показателей.
Присмотревшись внимательно к коже между ребрами, можно заметить, как она втягивается при вдохе. Обычно это происходит с одной стороны пораженного легкого.
Важнейшим признаком при пневмонии считается посинение кожи в области верхней губы, сигнализирующее о дыхательной недостаточности. Иногда цианоз может наблюдаться на всем теле.
Диагностика заболевания

При обнаружении малейшего подозрения на пневмонию требуется немедленно показать ребенка врачу. Выявить наличие воспалительного процесса, определить его характер и причины помогает тщательный сбор анамнеза. Он проводится на основании опроса ребенка, родителей. В процессе беседы устанавливаются жалобы, беспокоящие маленького пациента, время обнаружения первых симптомов, наличие аллергических реакций, перенесенные заболевания. При визуальном осмотре врач определяет признаки дыхательной недостаточности, интоксикации, хрипы и другие характерные проявления пневмонии.
Немаловажную часть диагностики составляют различные методы исследования, помогающие определить возбудителя пневмонии:
- Биохимический анализ крови. О наличии воспалительного процесса говорит повышение таких показателей, как СОЭ (более 20 мм/ч), количество лейкоцитов (свыше 30000/мкл), снижение уровня гемоглобина.
- Посев мокроты.
- Посев крови, позволяющий исключить сепсис.
- Серологический анализ, выявляющий наличие иммуноглобулинов.
- Соскоб задней стенки глотки для исследования с целью обнаружения ДНК и РНК возбудителя.
При подозрении на пневмонию назначается легочная рентгенография, помогающая установить точный диагноз и определить степень поражения органов дыхания.
Общие принципы лечения
Основа терапии при пневмонии – антибиотики. Именно отсутствие этих препаратов несколько десятков лет назад был причиной высокой смертности от воспаления легких.
Важно! Не стоит рассчитывать на эффективность народных средств и различных домашних методов, рискуя здоровьем малыша. Только строгое соблюдение всех рекомендаций врача поможет справиться с болезнью.
Антибиотики призваны устранить возбудителя, вызвавшего заболевание. Выбор лекарственного препарата осуществляется только врачом. Самолечение в данном случае особенно недопустимо. Принимается препарат строго по графику с перерывом в 12 или 8 часов. Обычно назначаются пенициллины и цефалоспорины курсом 7 дней, а также макролиды (5 дней). Об эффективности того или иного препарата можно судить лишь спустя 72 часа. Она выражается в улучшении самочувствия, появлении аппетита, уменьшении одышки.
Лечение антибиотиками приводит к нарушению микрофлоры кишечника. В связи с этим назначаются пробиотики. Для выведения токсинов после антибактериальной терапии назначаются сорбенты.
 Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Необходимо обеспечить ребенку правильное питание. Насильно кормить малыша недопустимо. Отсутствие аппетита объясняется повышенной нагрузкой, которая приходится на печень в процессе борьбы с инфекцией. Пища должна быть легкоусвояемой. Подойдут жидкие каши, овощные супы, паровые котлеты, картофель отварной, фрукты, овощи. Рекомендуется обильное питье – соки (особенно яблочный, морковный), настой шиповника, чай с малиной.
Обязательным элементом ухода за больным ребенком является ежедневное проветривание помещения, влажная уборка.
Возможные осложнения
Своевременно начатое лечение (в первые 1–2 дня после обнаружения первых симптомов) ведет к полному выздоровлению без остаточных явлений. Пневмония, симптомы и лечение которой упущены, может иметь достаточно серьезные последствия. Степень их выраженности зависит от типа возбудителя заболевания.
Все осложнения можно разделить на:
- Легочные – абсцесс, воспаление, отек, пневмоторакс (проникновение в плевральную полость воздуха).
- Кардиологические. К ним относится эндокардит, сердечная недостаточность, миокардит.
- Системные – сепсис, нарушение свертываемости и микроциркуляции крови в органах.
Восстановление слизистой происходит медленно. Поэтому некоторое время после выздоровления ребенок может покашливать. Ускорить его прекращение поможет общее закаливание.
Профилактика пневмонии
 Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
- Исключение переохлаждения ребенка.
- Полноценное питание, включающее необходимые для растущего организма витамины и микроэлементы.
- Проведение общих закаливающих процедур – воздушных и водных.
- Ежедневные прогулки на свежем воздухе, проветривание помещения.
- Своевременное обращение к врачу при простудных заболеваниях.
- Правильный уход за ребенком.
- Любой очаг инфекции нужно своевременно устранять, независимо от того, где он находится.
- Ограничить контакты ребенка с заболевшими людьми.
- В период массовых заражений не посещать с ребенком общественные места.
- Родителям следует отказаться от курения. Сигаретный дым наносит огромный вред малышу, превращая его в пассивного курильщика.
Не стоит забывать о том, что пневмония может угрожать жизни ребенка. Лучшей защитой от заболевания является забота о здоровье малыша с самого раннего детства.
Видео
pro-detey.com
симптомы, лечение и последствия / Mama66.ru
Часто встречающимся заболеванием, создающим реальную угрозу для жизни, является пневмония у детей, в лечении которой современная медицина продвинулась далеко вперед. Еще 30–40 лет назад, согласно статистике, врачам удавалось спасти лишь каждого 3–4 ребенка больного пневмонией.

Современные методы терапии позволили снизить смертность от этого недуга в десятки раз, но это не делает заболевание менее серьезным. Прогнозы в лечении каждого ребенка всегда зависят не только от правильной постановки диагноза и плана лечения, но и от своевременности обращения к врачу.
Что такое пневмония?
Воспаление легких, именуемое пневмонией, является распространенным заболеванием, встречающимся не только у детей всех возрастов, но и у взрослых.
Понятие пневмонии не включает иные заболевания легких, например, их сосудистые или аллергические поражения, бронхиты и различные нарушения в их работе, вызванные физическими или химическими факторами.
У детей это заболевание встречается часто, как правило, примерно 80% всех патологий легких у малышей приходится на пневмонию. Заболевание представляет собой воспаление легочной ткани, но в отличие от иных болезней легких, таких как бронхит или трахеит, при пневмонии возбудители проникают в нижние отделы системы дыхания.
Пораженная часть легкого не может выполнять свои функции, выделять углекислый газ и усваивать кислород. По этой причине заболевание, особенно острая пневмония у детей протекает гораздо тяжелее иных респираторных инфекций.
Основной опасностью детской пневмонии является то, что без адекватного лечения заболевание быстро прогрессирует и может привести к возникновению отека легких различной тяжести, и даже к летальному исходу.
У детей со слабой иммунной системой заболевание протекает в очень тяжелых формах. По этой причине наиболее опасной считается пневмония у грудничков, поскольку их иммунная система еще недостаточно сформирована.
В развитии заболевания большую роль играет состояние иммунной системы, но важно правильно определить причину возникновения пневмонии, поскольку только в этом случае ее лечение будет успешным.
Причины пневмонии
Для успешного лечения воспаления легких у детей важно правильное диагностировать заболевание и выявить возбудителя. Заболевание может быть вызвано не только вирусами, но и бактериями, а также грибками.
Часто причиной становится микроб пневмококк, а также микоплазма. Поэтому природа возникновения пневмонии может быть различной, но именно этот момент важен для организации эффективного лечения, поскольку лекарства для борьбы с бактериями, вирусами и грибками абсолютно различны.
Пневмония может иметь различное происхождение:
- Бактериальное происхождение. Заболевание может возникнуть не только на фоне иного недуга системы дыхания, в качестве осложнения, но и самостоятельно. Антибиотики при пневмонии у детей применяются именно при этой форме заболевания, поскольку оно требует тщательной и срочной антибактериальной терапии.
- Вирусное происхождение. Эта форма заболевания является наиболее распространенной (выявляется примерно в 60% случаев) и самой легкой, но требует адекватного лечения.
- Грибковое происхождение. Эта форма пневмонии встречается редко, у детей она, как правило, возникает после проведения неадекватного лечения заболеваний дыхательной системы антибиотиками или злоупотребления ими.
Воспаление легких может иметь одностороннюю форму, когда поражается одно легкое или его часть, или быть двухсторонним, охватывая сразу оба легких. Как правило, при любой этиологии и форме заболевания у ребенка сильно повышается температура.
Сама по себе пневмония не является заразным заболеванием и даже при вирусной или бактериальной форме очень редко передается от одного ребенка к другому.
Исключением является лишь атипичная пневмония, причиной появления которой стала активация определенного вида микоплазмы. В этом случае заболевание у детей протекает очень тяжело, сопровождаясь высокими показателями температуры.
Особые микоплазмы пневмонии, вызывающие респираторный микоплазмоз и воспаление легких, легко передаются воздушно-капельным путем, становясь причиной заболеваний дыхательной системы различных форм, тяжесть которых зависит от состояния иммунной системы ребенка.
Чаще всего воспаление легких у детей до года и более старше возникает в качестве осложнения других респираторных заболеваний, таких как:
- бронхит;
- ангина;
- фарингит;
- ОРВИ;
- ларингитов;
- бронхиальная астма.
Воспалительный процесс начинается в тот момент, когда в легких и бронхах накапливается большое количество слизи, которая загустевает и создает препятствие для нормальной вентиляции легких.

Типичной картиной появления и быстрого развития пневмонии можно назвать ситуацию, когда малыш заболевает ОРВИ или иным респираторным заболеванием, при этом в дыхательных путях начинает усиливаться выработка слизи. Но маленькие дети (особенно до года, как и до 2–3 лет) еще не могут самостоятельно очищать дыхательные пути с помощью рефлекторного кашля ввиду недостаточной развитости мускулатуры дыхательной системы.
В бронхах образовываются скопления мокроты, из-за чего нарушается вентиляция сразу в нескольких участках легких. Возбудители основного заболевания из области носоглотки попадают в легкие и оседают на местах скопления слизи, где начинают быстро размножаться, провоцируя начало воспалительного процесса.
Лечить вирусную форму несложно, она, как правило, не требует никаких специальных препаратов и излечивается через неделю. Но если к воспалительному процессу присоединится бактериальная инфекция и заболевание приобретет запущенную форму, потребуются серьезные дозы антибиотиков.
Пневмония у детей, симптомы и признаки заболевания
Признаки пневмонии у ребенка весьма специфичны, что помогает родителям заподозрить у крохи воспаление легких.
Симптомами воспаления легких у детей принято считать:
- Постоянный и очень сильный кашель, возникающий длительными приступами, при острой форме заболевания кашель может переходить в приступы удушья.
- Затяжное течение простудного заболевания, когда оно сохраняется в активной фазе дольше 7 дней.
- Резкое ухудшение состояния ребенка после перенесенного недавно ОРВИ или гриппа.
- Высокая температура, сохраняющаяся в течение нескольких дней и не сбивающаяся жаропонижающими средствами, а если температуру и удается немного сбить, она быстро поднимается до прежних показателей.
- Невозможность сделать глубокий вдох. При попытке вдохнуть глубоко у ребенка начинается приступ сильного кашля.
- Бледная кожа. Бледность кожных покровов говорит о том, что развивающаяся пневмония является бактериальной и объясняется это тем, что активное размножение в организме бактерий приводит к возникновению спазмов кровеносных сосудов, поскольку при этом происходит отравление токсинами, являющимися продуктами жизнедеятельности вредоносных бактерий. Синеватый оттенок кожи требует немедленного обращения к врачу.
Высокая температуры, как правило, проявляется в зависимости от возраста ребенка. У малышей до года, а иногда и у детей до 2–3 лет, температура может быть невысокой, в пределах 37,5°, что объясняется неразвитостью иммунной системы и невозможностью дать адекватный ответ при развитии заболевания. У более старших детей показатели температуры могут доходить до 38–40°.
Практически всегда воспаление легких сопровождается признаками общей интоксикации, проявляющейся слабостью, отсутствием аппетита, сонливостью, повышенной потливостью.
Диагностика заболевания
Даже если у ребенка имеются все симптомы пневмонии не нужно ставить ему диагноз самостоятельно, поскольку реальное заболевание может быть совсем иным. Поставить точный диагноз может только специалист после проведения полного комплекса исследований и осмотра.

Поэтому обнаружение таких симптомов должно стать поводом для срочного обращения к специалистам, которые либо подтвердят тревоги родителей и примут надлежащие меры, либо их опровергнут.
Диагностика включает в себя следующие мероприятия:
- Полный осмотр и прослушивание легких. Опытный врач может определить наличие у ребенка пневмонии даже на слух.
- Оценка общего состояния малыша.
- Рентгеновского исследования, которое осуществляют сразу в двух проекциях, делая снимки сбоку и спереди для более точной диагностики и оценки состояния легких.
- Анализа крови, который позволит установить не столько сам воспалительный процесс в легких, сколько его характер и конкретный тип инфекции, что необходимо для назначения эффективного лечения.
Атипичная пневмония у детей
Воспаление легких, вызванное хламидиями или микоплазмой, называют атипичным. Отличие такой пневмонии от типичных видов в том, что заболевание начинается и протекает, как обычная простуда, но затем резко переходит в совсем иную форму. Важно помнить, что заболевание долго может протекать скрыто, особо себя не проявляя. Подробнее о микоплазмозе →
Симптомы этого вида воспаления легких несколько иные:
- В самом начале заболевания у ребенка резко поднимается температура, значения которой доходят до 40°, но после этого она снижается и переходит в субфебрильную со стойкими показателями в 37,2–37,5°. В некоторых случаях наблюдается и полная нормализация показателей.
- В некоторых случаях заболевание начинается с обычных признаков ОРВИ или простуды, таких как першение в горле, частое чихание, сильный насморк.
- Затем появляется одышка и очень сильный сухой кашель, но такими же симптомами обладает и острый бронхит, этот факт осложняет постановку диагноза. Нередко детей начинают лечить от бронхита, чем сильно осложняют и усугубляют заболевание.
- Прослушивая легкие ребенка, врач не может определить пневмонию на слух. Хрипы редкие и различного характера, традиционных признаков при прослушивании практически нет, что сильно осложняет постановку диагноза.
- При исследовании анализа крови, как правило, выраженных изменений нет, но обнаруживается повышение СОЭ, а также нейтрофильный лейкоцитоз, дополняющийся лейкопенией, анемией и эозинофилией.
- При проведении рентгена врач видит на снимках очаги неоднородной инфильтрации легких с усиленным выражением легочного рисунка.
- Микоплазмы, как и хламидии, вызывающие атипичную пневмонию, могут длительное время существовать в клетках эпителия легких и бронхов, а потому заболевание обычно носит затяжной характер и, появившись однажды, может часто рецидивировать.
- Лечить атипичную пневмонию у детей следует макролидами, к которым можно отнести кларитромицин, джозамицин и азитромицин, поскольку именно к ним возбудители проявляют наибольшую чувствительность.
Показания к госпитализации
Решить вопрос о том, где и как лечить ребенка при пневмонии может только врач. Лечение может проводиться не только в стационарных условиях, но и дома, однако, если врач настаивает на госпитализации, препятствовать этому не стоит.
Госпитализации подлежат дети:
- с тяжелой формой заболевания;
- с пневмонией, осложненной иными заболеваниями, например, плевритом, сердечной или дыхательной недостаточностью, острым нарушением сознания, абсцессом легкого, падением артериального давления, сепсисом или инфекционно-токсическим шоком;
- у которых наблюдается поражение сразу нескольких долей легкого или крупозный вариант пневмонии;
- до года. У младенцев до года заболевание протекает в очень тяжелой форме и создает реальную угрозу для жизни, поэтому их лечение проводится исключительно в стационарных условиях, где врачи могут своевременно оказать им экстренную помощь. Стационарное лечение проходят и дети до 3 лет, независимо от тяжести заболевания. Дети более старшего возраста могут проходить домашнее лечение, при условии, что заболевание протекает не в осложненной форме;
- у которых имеются хронические заболевания или сильно ослаблен иммунитет.
Лечение
В большинстве случаев основу терапии при пневмонии составляет использование антибиотиков, и если врач назначил их ребенку, ни в коем случае нельзя отказываться от их применения.
Никакие народные средства, гомеопатия и даже традиционные методы лечения ОРВИ не смогут помочь при пневмонии.

Родители, особенно при амбулаторном лечении, должны строго соблюдать все предписания врача и четко следовать всем инструкциям в плане приема лекарственных средств, режима питания, питья, отдыха и осуществлении ухода за больным ребенком. В стационаре все необходимые меры должны выполняться медицинским персоналом.
Лечить пневмонию нужно правильно, а, значит, следует соблюдать некоторые правила:
- Прием назначенных врачом антибиотиков должен проходить строго по установленному графику. Если по предписанию врача пить антибиотики необходимо 2 раза в сутки, то между приемами следует соблюдать интервал в 12 часов. При назначении трехкратного приема, интервал между ними составит 8 часов, и нарушать это правило нельзя. Важно соблюдать и сроки приема препаратов. Например, антибиотики цефалоспоринового и пенициллинового ряда принимаются не дольше 7 дней, а макролиды должны применять в течение 5 дней.
- Оценивать эффективность лечения, выражающуюся в улучшении общего состояния ребенка, улучшении аппетита, уменьшении одышки и снижении температуры, можно лишь по истечении 72 часов от начала терапии.
- Применение жаропонижающих препаратов будет оправданным только тогда, когда показатели температуры у детей от года превышают 39°, а у малышей до года − 38°. Высокая температура является показателем борьбы иммунной системы с болезнью, при этом происходит максимальная выработка антител, уничтожающих возбудителей. По этой причине, если малыш нормально переносит высокую температуру лучше ее не сбивать, поскольку в этом случае лечение будет более эффективным. Но, если у малыша хотя бы единожды наблюдались фебрильные судороги на фоне повышения температуры, давать жаропонижающее следует уже тогда, когда показатели поднимутся до 37,5°.
- Питание. Отсутствие аппетита при пневмонии является естественным состоянием. Заставлять ребенка есть через силу не нужно. В период лечения следует готовить малышу легкие блюда. Оптимальным питанием будут жидкие каши, паровые котлетки из нежирного мяса, супы, отварной картофель или пюре, а также свежие фрукты и овощи, богатые витаминами.
- Необходимо следить и за режимом питья. Ребенок должен употреблять в большом количестве чистую негазированную воду, зеленый чай с малиной, натуральные соки. Если употреблять жидкость в необходимом количестве ребенок отказывается, следует давать ему небольшие порции специальных аптечных растворов для восстановления водно-солевого баланса, например, Регидрон.
- В комнате ребенка необходимо ежедневно проводить влажную уборку, а также следить за влажностью воздуха, для этого можно использовать увлажнители или несколько раз в день ставить в комнате емкость с горячей водой.
- Следует помнить и о том, что при лечении пневмонии нельзя применять иммуномодуляторы и антигистамины. Помощи они не окажут, но могут привести к возникновению побочных эффектов и усугубить состояние ребенка.
- Применение пробиотиков необходимо при пневмонии, так как прием антибиотиков вызывает нарушение в работе кишечника. А для вывода токсинов, образующихся от жизнедеятельности возбудителей, врач обычно назначает сорбенты.
При соблюдении всех предписаний больного ребенка переводят на обычный режим и разрешают прогулки на свежем воздухе примерно с 6–10 дня терапии. При не осложненной пневмонии ребенку после выздоровления дается освобождение от физических нагрузок на 1,5-2 месяца. Если заболевание протекало в тяжелой форме, заниматься спортом будет разрешено лишь через 12–14 недель.
Профилактика
Необходимо уделить особое внимание профилактическим мерам, особенно после перенесенного ребенком заболевания. Важно не допускать скоплений мокроты в легких из-за чего и происходит развитие заболевания.

Поддержание достаточной влажности в комнате малыша будет не только способствовать обеспечению легкого дыхания, но и станет отличной мерой для предотвращения сгущения и засыхания мокроты в легких.
Занятия спортом и высокая подвижность детей являются отличными профилактическими мерами, способствующими устранению мокроты из легких и дыхательных путей и предотвращающие образование ее скоплений.
Обильное питье помогает не только поддерживать в нормальном состоянии кровь ребенка, но и способствует разжижению слизи в дыхательных путях и в легких, что облегчает ее выведение естественным образом.
Эффективно лечить пневмонию можно только при соблюдении всех предписаний врача. Но, конечно, гораздо проще ее предотвратить, а для этого следует своевременно и полностью устранять любые заболевания дыхательной системы.
Необходимо помнить о том, что пневмония в большинстве случаев становится осложнением при запущенности простудных или иных заболеваний дыхательной системы, а также при несвоевременности проведения терапии или прекращении лечения раньше срока. Поэтому, чтобы избежать возможных осложнений и развития воспаления легких, не следует заниматься самолечением простудных заболеваний, а обращаться к врачу при любых их проявлениях.
Автор: Ирина Ваганова, врач,
специально для Mama66.ru
mama66.ru
Симптомы пневмонии у ребенка 1, 2, 3 года: лечение, признаки
 Симптомы пневмонии у ребенка 1, 2, 3 года: лечение, признаки.
Симптомы пневмонии у ребенка 1, 2, 3 года: лечение, признаки.
Пневмонией называют воспалительный процесс в легочной ткани.
Бывает бактериального или вирусного происхождения, реже грибкового.
Развивается как осложнение перенесенной вирусной инфекции или как первоначальное заболевание.
Чаще болеют дети первых лет жизни.
Какие симптомы вызывают подозрение на воспаление легких?
Общие сведения о пневмонии
 Пневмония у ребенка
Пневмония у ребенкаПри пневмонии обычно поражаются альвеолы и ткань легкого. Бывает разного происхождения.
В зависимости от возбудителя различается симптоматика, течение болезни и метод лечения.
Воспаление легких у ребенка могут вызывать:
- Бактерии. Чаще всего встречается пневмококковая инфекция. Возбудителями могут быть стафилококк, стрептококк, гемофильная палочка, хламидии и другие болезнетворные микроорганизмы.
- Вирусы. Примерно в половине случаев пневмония имеет вирусное происхождение. Наиболее распространенными являются вирусы гриппа, парагриппа, аденовирусы. При крайне ослабленном иммунитете воспаление в легких может вызывать вирус герпеса.
- Грибы. Достаточно редко встречается грибковая пневмония (например, кандидозная). В основном поражает людей с сильным иммунодефицитом. Характерно очень тяжелое течение болезни.
- Паразиты. При проникновении паразитов в легкие для борьбы с ними накапливаются эозинофилы (один из видов лейкоцитов, реагируют на аллергены и паразитов). Развивается эозинофильная пневмония. Легкие поражаются человеческими аскаридами, легочным сосальщиком, свиным цепнем, эхинококком и другими.
В зависимости от площади воспаления различают пневмонии:
Если поражено одно легкое, воспаление называется односторонним, если оба – двусторонним.Пневмония может быть самостоятельным заболеванием или как осложнение от перенесенной инфекции.
По причинам заражения выделяют:
- Госпитальную (внутрибольничную) пневмонию. Если пациент заболевает воспалением легких после трех суток проведенных в больнице или спустя три дня после выписки.
- Внебольничную. Наиболее распространенный вид.
- Пневмония вследствие медицинских вмешательств. Когда возбудители заносятся при проведении медицинских процедур.
- Аспирационную пневмонию. Возникает при попадании инородных тел, пищи или жидкости в дыхательные пути.
- Атипичную пневмонию. Заболевание, вызванное редкими видами возбудителей. Например, микоплазмами, хламидиями.
Лечение пневмонии у детей до трех лет направлено на устранение возбудителя, уменьшение симптоматических проявлений, поддержку иммунной системы.
Важно правильно определить причину. Тогда лечение будет максимально эффективным.
Заразность пневмонии напрямую зависит от возбудителя. Чаще всего это заразное заболевание.
Причем человек перенесший инфекцию может стать бессимптомным носителем.
Особенности пневмонии у ребенка
 Воспаление легких у детей
Воспаление легких у детейПневмония у детей отличается проявлениями и скоростью течения.
Часто является тяжелым заболеванием, требующим стационарного лечения.
Пневмония у маленьких детей редко бывает заразной.
Чаще возникает как осложнение ангин, бронхитов, ларингитов, и других заболеваний.
Опасно воспаление легких у малышей до года. Это связано с особенностями строения дыхательной системы у грудничков.
Дыхание детей до двух лет неглубокое, следовательно, легкие плохо вентилируются, что создает дополнительные возможности для развития патогенных микроорганизмов в легких.
Все дыхательные ходы у малышей очень узкие, а слизистая склонна к отекам.
Поэтому воспалительные процессы приводят к затруднению дыхания или его остановке, что крайне опасно.
Кроме того, у детей все процессы протекают быстрее, чем у взрослых.
Существует ряд факторов, способствующих возникновению пневмонии у детей до трех лет:
- кислородное голодание плода во время беременности или при родах;
- осложнения в родах, родовые травмы;
- проблемы с раскрытием легких после рождения;
- недоношенность;
- анемия, рахит, отставание в физическом развитии;
- заражение ребенка от матери хламидиями, вирусом герпеса и другими заболеваниями;
- ослабленный иммунитет;
- порок сердца;
- некоторые наследственные заболевания;
- расстройства пищеварения;
- недостаток витаминов и микроэлементов в организме.
Также на развитие пневмонии влияют вдыхание химических испарений (например, от бытовой химии), аллергические процессы в организме (особенно сопровождающиеся кашлем), переохлаждение или перегрев дыхательных путей.
У ребенка до трех лет любые процессы, которые ослабляют защитные свойства легочной ткани, могут вызвать воспаление.
У детей пневмония часто возникает на фоне острого респираторного заболевания или гриппа.
Под действием вируса иммунная система ослабевает, и болезнетворные микроорганизмы вызывают воспаление легких.
Бактерии могут присутствовать в воздухе, предметах обстановки и обихода, мягких игрушках, покрытиях, в дыхательных путях.
Пневмония может возникнуть при контакте ребенка с людьми, имеющими гнойно-воспалительные заболевания.
Ребенку до трех лет тяжело откашливать мокроту.
Вследствие чего она скапливается в легких и является прекрасной средой для жизнедеятельности болезнетворных микроорганизмов.
К воспалению легких может привести неправильное лечение респираторной инфекции.
Поэтому нельзя заниматься самолечением детей, особенно проводить профилактические курсы антибиотикотерапии.
Нужно стараться не допустить «опускания» инфекции из слизистой носа и горла в легкие.
Для этого поддерживать оптимальные по температуре и влажности условия в помещении, где находится ребенок.
Обязательно давать малышу много жидкости.
Симптомы пневмонии у ребенка
 Симптомы пневмонии у ребенка с температурой
Симптомы пневмонии у ребенка с температуройСледует разделить симптомы воспаления легких у ребенка до года и в возрасте до 2–3 лет.
Особо подвержены детки до 9 месяцев.
Это связано с особенностями строения дыхательной системы и с ограничением двигательной активности грудничков.
Так как дети такого возраста в основном лежат, происходит скопление мокроты в легких.
Процессы воспаления распространяются быстро и могут затрагивать другие системы организма.
У детей до года пневмония часто возникает уже к концу первой недели заболевания.
Вирус нарушает защитные механизмы легких, бактерии получают возможность размножаться и внедряться в легочные ткани.
Иногда воспаление легких вызывает непосредственно вирусная инфекция.
Особая категория – новорожденные. Врожденная пневмония у них может развиться вследствие внутриутробного заражения от матери вирусами или микроорганизмами.
Подозрение на пневмонию у детей вызывает изменение дыхания у ребенка, одышка.
Бывает острое течение заболевания и затяжное. Симптомы интоксикации при остром заболевании ярко выражены.
Симптомы пневмонии у ребенка до 1 года
- Начало заболевания часто характеризуется явным снижением активности малыша. Ребенок постоянно спит, слабо реагирует на внешние раздражители. Может быть и другая картина. Ребенок капризничает, не ест, плачет. Обратить внимание нужно на явную смену поведения ребенка.
- У грудничков температура может не подниматься выше 37,1–37,5. Иногда температура и вовсе не повышается.
- Расстройство пищеварения, рвота, жидкий стул, частые срыгивания – признаки интоксикации.
- Насморк, боль в горле, кашель.
- При кашле выделяется мокрота желтого цвета, иногда зеленая – гнойная.
- Одышка или увеличение числа вдохов (больше 50–60 в минуту). Ребенок при дыхании раздувает щеки, а губы вытягивает. Возможны пенистые выделения из носа или рта, чаще у деток до 3 месяцев.
- Если раздеть ребенка можно заметить, как кожа при дыхании втягивается со стороны больного легкого.
- Возможно затруднение дыхания и его остановка при запущенных воспалительных процессах.
- Характерным признаком является посинение кожи носогубного треугольника – цианоз. Особо видно при сосании.
У детей до года быстро наступает состояние интоксикации.
Поэтому при малейших подозрениях на воспаление следует обратиться за медицинской помощью.
Симптомы пневмонии у ребенка 2–3 лет
- После перенесенного вирусного заболевания улучшение не наступает или после уменьшения симптомов ОРВИ опять поднимается температура, усиливается кашель.
- Более 7 дней сохраняется снижение активности, отсутствие аппетита, нарушения сна.
- Сильный кашель.
- Одышка. Число вдохов превышает 30 раз в минуту.
- Температура невысокая, может и не повышаться при вялом течении заболевания.
- Отмечается явная бледность кожи.
- Признаки интоксикации организма.
- При повышении температуры не помогают обычные жаропонижающие средства. Жар держится 4 дня и дольше.
При подозрении на пневмонию можно попросить ребенка глубоко вдохнуть.
Если воспаление имеется, то у ребенка возникнет сильный приступ кашля.
Иногда болезнь протекает бессимптомно. Родителей должен насторожить кашель, который сохраняется длительное время.
Даже несильный. Кашель может проявляться только после физической активности или во сне.
В случае подозрения следует сделать рентген легких.
При вирусной пневмонии кожа ребенка розового цвета, при остальных симптомах воспаления.
Такое заболевание не требует особого лечения и через 4–6 дней проходит самостоятельно.
Синий цвет кожи указывает на бактериальный характер воспаления.
Такое состояние требует лечения антибиотиками.
Природу заболевания и тактику лечения определяет врач.
Если воспаление имеет хламидийную или микоплазменную природу симптоматика отличается.
Вялое развитие болезни вызывает подозрение на атипичное течение.
Симптомы атипичной инфекции:
- Резкий подъем температуры до 39 градусов и выше, затем наблюдается нормализация или сохранение 37–37,5.
- Сухой кашель, иногда с одышкой.
- Симптоматика простудного заболевания.
- Анализ крови не показывает значительных изменений.
Причины частых пневмоний у детей
 Симптомы пневмонии у ребенка без температуры
Симптомы пневмонии у ребенка без температурыДети первых трех лет жизни чаще болеют воспалением легких. Случаются и повторные заболевания.
Часто связано с тем, что возбудитель не был полностью удален из организма.
При снижении иммунитета бактерии опять вызывают воспаление.
Рецидивы опасны сильными интоксикациями организма.
Факторы, способствующие повторному воспалению легких:
- хронические заболевания, особенно пороки сердца;
- муковисцидоз;
- неправильно подобранный антибиотик при лечении первичной пневмонии;
- слабый иммунитет.
Если у ребенка частые пневмонии (несколько раз за год), следует провести всесторонне обследования.
С целью выявить фактор ослабляющий иммунитет.
Диагностика пневмонии у детей
Если появились настораживающие симптомы нужно обратиться к врачу для постановки точного диагноза.
Если у ребенка кашель, обязательно прослушиваться у врача каждые 3–4 дня до его прекращения.
Особенно у детей до года. В случае возникновения пневмонии доктор услышит затрудненное дыхание и хрипы в месте воспаления.
Для подтверждения диагноза рекомендуется провести ребенку рентгенографию в двух проекциях.
Это наилучший метод определения заболевания. Позволяет оценить масштабы поражения, выявить возможные осложнения.
Также проводятся клинические исследования крови. По сдвигу формулы можно определить наличие воспаления, вирусную или бактериальную природу и его тяжесть.
Важно. Легкие, помимо основной функции, выполняют в организме роль фильтра. И при любой болезни, травме, ожоге, отравлении легкие активно фильтруют кровь. В результате «мусор» может спровоцировать пневмонию. Также как ослабление иммунитета.
Лечение пневмонии у ребенка
 Как лечить пневмонию у детей?
Как лечить пневмонию у детей?В зависимости от тяжести заболевания врач выберет лечение в стационаре или дома.
Для детей до года предпочтительнее нахождение в стационаре, потому что велик риск возникновения осложнений.
Как уже отмечалось, вирусная пневмония не требует специального лечения и проходит сама под действием интерферона человека, который вырабатывается на пятый день болезни.
Бактериальная форма требует комплексного лечения. Основа терапии – прием антибиотиков.
Правильно подобранный препарат – залог быстрого выздоровления.
Лечение подобрано правильно, если признаки интоксикации и кашель уменьшаются.
При грибковой пневмонии назначаются курсы противогрибковых препаратов.
Профилактика пневмонии у ребенка
- Не сдерживать двигательную активность ребенка. Чтобы не допустить скопления слизи в дыхательных путях.
- Поддерживать в помещении оптимальную температуру и влажность.
- Не допускать сгущения слизи. Для этого давать ребенку как можно больше пить.
- Следует избегать контакта ребенка с человеком, имеющим признаки ОРВИ или других инфекций, которые предаются воздушно-капельным путем.
- Соблюдение правил гигиены и режим дня. Прогулки на свежем воздухе, правильное питание.
- Не стоит загромождать детскую комнату предметами, на которых оседает пыль, мягкими игрушками, ковровыми покрытиями.
- Нельзя допускать курение в помещении, где есть ребенок.
- Для детей до года желательно сохранять грудное вскармливание, проводить общеукрепляющий массаж. Важно соблюдать температурный режим. Не допускать резких переохлаждений или перегревов.
Если ребенок перенес пневмонию, врач может назначить восстановительную терапию.
Обычно в нее входят: прием витаминов, курсы массажа, дыхательная гимнастика.
Воспаление легких – инфекционное заболевание. Возбудителями являются бактерии или вирусы.
Чаще болеют дети до трех лет. Основным симптомом является нарушение дыхания у ребенка, одышка.
Если возникли признаки заболевания, следует обратиться за медицинской помощью.
При бактериальной природе заболевания обязателен курс антибиотикотерапии.
Вирусная пневмония особого лечения не требует. Важно правильно определить причину заболевания, чтобы подобрать адекватное лечение.
Особо опасно воспаление легких у детей до года. Обязательно проводить лечение под наблюдением врача.
pneumonia03.ru
Пневмония у ребенка - симптомы, признаки, лечение
Содержание:
Воспаление легких или пневмония — одно из наиболее распространенных острых инфекционно — воспалительных заболеваний человека. Причем, понятие пневмонии не включает различные аллергические и сосудистые заболевания легких, бронхиты, а также нарушения функций легких, спровоцированные химическими или физическими факторами (травмы, химические ожоги).
Особенно часто возникают пневмония у детей, симптомы и признаки которой достоверно определяются только на основании данных рентгена и общего анализа крови. Пневмония среди всей легочной патологии у детей раннего возраста составляет почти 80%. Даже с учетом внедрения прогрессирующих технологий в медицине — открытием антибиотиков, усовершенствованными методами диагностики и лечения — до сих пор это заболевание входит в десятку самых частых причин смерти. По статистическим данным в различных регионах нашей страны заболеваемость пневмонией у детей составляет 0,4- 1,7%.
Когда и почему может возникнуть пневмония у ребенка?
Легкие в организме человека выполняют несколько важнейших функций. Основная функция легких – это газообмен между альвеолами и каппилярами, которые их окутывают. Проще говоря, кислород из воздуха в альвеоле транспортируется в кровь, а из крови углекислый газ попадает в альвеолу. Также они регулируют температуру тела, регулируют свертываемость крови, являются одним из фильтров в организме, способствуют очищению, выводу токсинов, продуктов распада, возникающих при различных травмах, инфекционных воспалительных процессах.
И при возникновении пищевого отравления, ожога, перелома, оперативных вмешательств, при любой серьезной травме или заболевании, происходит общее снижение иммунитета, легким сложнее справляться с нагрузкой по фильтрации токсинов. Вот почему очень часто после перенесенных или на фоне травм или отравлений у ребенка возникает пневмония.
Чаще всего возбудителем заболевания являются болезнетворные бактерии — пневмококки, стрептококки и стафилококки, а также в последнее время регистрируются случаи развития воспаления легких от таких возбудителей, как патогенные грибы, легионелла (обычно после пребывания в аэропортах с искусственной вентиляцией), микоплазма, хламидии, которые не редко бывают смешанными, ассоциированными.
Пневмония у ребенка, как самостоятельное заболевание, которое возникает после серьезного, сильного, длительного переохлаждения, бывает крайне редко, поскольку родители стараются не допускать таких ситуаций. Как правило, у большинства детей воспаление легких возникает не как первичное заболевание, а как осложнение после ОРВИ или гриппа, реже других болезней. Почему это происходит?
Многие из нас полагают, что острые вирусные респираторные заболевания в последние десятилетия стали более агрессивными, опасными своими осложнениями. Возможно, это связано с тем, что и вирусы, и инфекции стали более устойчивыми к антибиотикам и противовирусным препаратам, поэтому так тяжело протекают они у детей и вызывают осложнения.
Одним из факторов повышения заболеваемости пневмонией у детей в последние годы стало общее слабое здоровье у подрастающего поколения — сколько детей на сегодняшний день рождается с врожденными патологиями, пороками развития, поражениями ЦНС. Особенно тяжелое течение пневмонии бывает у недоношенных или новорожденных малышей, когда заболевание развивается на фоне внутриутробной инфекции при недостаточно сформированной, не зрелой дыхательной системе.
При врожденных пневмониях не редко возбудителями являются вирус простого герпеса, цитомегаловирус, микоплазмы, а при инфицировании при родах — хламидии, стрептококки группы В, условно патогенные грибы, кишечная палочка, клебсиеллы, анаэробная флора, при заражении госпитальными инфекциями, пневмония начинается на 6 день или через 2 недели после рождения.
Естественно, что пневмония чаще всего бывает в холодное время, когда и так организм подвергается сезонной перестройке с тепла на холод и наоборот, возникают перегрузки для иммунитета, в это время ощущается недостаток естественных витаминов в продуктах, перепады температур, сырая, морозная, ветреная погода способствуют переохлаждению детей и их инфицированию.
К тому же, если ребенок страдает какими-либо хроническими заболеваниями — тонзиллитом, аденоиды у детей, синуситом, дистрофией, рахитом (см. рахит у грудничка), сердечно- сосудистым заболеванием, любые тяжелые хронические патологии, такие как врожденные поражения центральной нервной системы, пороки развития, иммунодефицитные состояния — значительно повышают риск развития пневмонии, отягощают ее течение.
Тяжесть заболевания зависят от:
- Обширности процесса (очаговая, очагово-сливная, сегментраная, долевая, интерстициальная пневмония).
- Возраста ребенка, чем младше малыш, тем уже и тоньше дыхательные пути, тем менее интенсивный газообмен в организме ребенка и тяжелее течение пневмонии.
- Места, где и по какой причине возникла пневмония:
— внебольничная: чаще всего имеют более легкое течение
— госпитальная: более тяжелое, поскольку воз.можно заражение бактериями, устойчивым к антибиотикам
— аспирационная: при попадании в дыхательные пути инородных предметов, смеси или молока. - Важнейшую роль при этом играет общее состояния здоровья ребенка, то есть его иммунитет.
Неправильное лечение гриппа и ОРВИ может привести к пневмонии у ребенка
Когда ребенок заболел обычной простудой, ОРВИ, гриппом — воспалительный процесс локализуется только в носоглотке, трахее и гортани. При слабом иммунном ответе, а также если, возбудитель весьма активный и агрессивный, а лечение у ребенка проводится неправильно, процесс размножения бактерий опускается с верхних дыхательных путей на бронхи, тогда может возникнуть бронхит. Далее, воспаление может затрагивать и легочные ткани, вызывая пневмонию.
Что происходит в организме ребенка при вирусном заболевании? У большинства взрослых и детей в носоглотке всегда присутствуют различные условно-патогенные микроорганизмы — стрептококки, стафилококки, не причиняя вреда для здоровья, поскольку местный иммунитет сдерживает их рост.
Однако, любое острое респираторное заболевание приводит к активному их размножению и при правильном действии родителей во время болезни ребенка, иммунитет не допускает их интенсивного роста.
Что не следует предпринимать во время ОРВИ у ребенка, чтобы не возникли осложнения:
- Нельзя использовать противокашлевые средства. Кашель — это естественный рефлекс, помогающий организму очистить трахею, бронхи и легкие от слизи, бактерий, токсинов. Если для лечения ребенка, с целью снижения интенсивности сухого кашля, использовать противокашлевые средства, влияющие на кашлевой центр в головном мозге, такие как Стоптусин, Бронхолитин, Либексин, Пакселадин, то может произойти скопление мокроты и бактерий в нижних дыхательных путях, что в конечном счете приводит к воспалению легких.
- Нельзя проводить никакой профилактической терапии антибиотиками при простуде, при вирусной инфекции (см. антибиотики при простуде). Против вируса антибиотики бессильны, а с условно-патогенными бактериями должен справиться иммунитет, и только при возникновении осложнений по назначению врача показано их использование.
- То же касается использования различных назальных сосудосуживающих средств, их применение способствует более скорому проникновению вируса в нижние дыхательные пути, поэтому Галазолин, Нафтизин, Санорин использовать при вирусной инфекции не безопасно.
- Обильное питье — одним из самых эффективных методов снятия интоксикации, разжижения мокроты и быстрого очищения дыхательных путей служит обильное питье, даже если ребенок отказывается пить, родителям стоит быть весьма настойчивыми. Если не настаивать на том, чтобы ребенок выпивал достаточно большого количества жидкости, к тому же в комнате будет сухой воздух — это будет способствовать высушиванию слизистой, что может привести к более длительному течению заболевания или осложнению — бронхиту или пневмонии.
- Постоянное проветривание, отсутствие ковров и ковровых покрытий, ежедневная влажная уборка комнаты, в которой находится ребенок, увлажнение и очищение воздуха с помощью увлажнителя и воздухоочистителя помогут быстрее справиться с вирусом и не дать развиться пневмонии. Поскольку чистый, прохладный, влажный воздух способствует разжижению мокроты, быстрому выведению токсинов с потом, кашлем, влажным дыханием, что позволяет быстрее поправится ребенку.
Острый бронхит и бронхиолит - отличия от пневмонии
При ОРВИ обычно следующие симптомы:
При остром бронхите на фоне орви, могут быть следующие симптомы:
- Незначительное повышение температуры тела, обычно до 38С.
- Сначала кашель сухой, затем он становиться влажным, одышки нет, в отличие от воспаления легких.
- Дыхание становится жестким, с обеих сторон возникают разнокалиберные рассеянные хрипы, которые изменяются или исчезают после кашля.
- На рентгенограмме определяется усиление легочного рисунка, структурность корней легких снижается.
- Локальные изменения в легких отсутствуют.
Бронхиолит бывает чаще всего у детей до года:
- Отличие бронхиолита от пневмонии можно определить только при рентгенологическом обследовании, на основании отсутствия локальных изменений в легких. По клинической картине острые симптомы интоксикации и нарастание дыхательной недостаточности, появление одышки - очень напоминают пневмонию.
- При бронхиолите дыхание у ребенка ослаблено, одышка с участием вспомогательной мускулатуры, носогубный треугольник становиться синеватого оттенка, возможен общий цианоз, выраженная легочно-сердечная недостаточность. При прослушивании определяется коробочный звук, масса рассеянных мелкопузырчатых хрипов.
Признаки пневмонии у ребенка
При высокой активности возбудителя инфекции, или при слабом иммунном ответе организма на него, когда даже самые эффективные профилактические лечебные мероприятия не купируют воспалительный процесс и состояние ребенка ухудшается, родители могут по некоторым симптомам догадаться, что ребенок нуждается в более серьезном лечении и срочном осмотре врача. При этом, ни в коем случае не стоит начинать лечение каким-либо народным методом. Если это действительно пневмония, это не только не поможет, но может ухудшиться состояние и будет упущено время для адекватного обследования и лечения.
Симптомы пневмонии у ребенка 2 - 3 лет и старше
Как определить внимательным родителям при простудном или вирусном заболевании, что стоит срочно вызвать врача и заподозрить пневмонию у ребенка? Симптомы, которые требуют проведения рентгенологической диагностики:
-
После орви, гриппа в течение 3-5 дней нет улучшения состояния или после незначительного улучшения снова появляется скачек температуры и усиление интоксикации, кашля.
- Отсутствие аппетита, вялость ребенка, нарушение сна, капризность сохраняются в течении недели после начала болезни.
-
Главным симптомом болезни остается сильный кашель.
- Температура тела не высокая, но у ребенка одышка. При этом количество вдохов в минуту у ребенка увеличивается, норма вдохов в минуту у детей в возрасте 1-3 лет 25-30 вдохов, у детей 4-6 лет - норма 25 вдохов в минуту, если ребенок находится в расслабленном спокойном состоянии. При пневмонии количество вдохов становится больше этих цифр.
- При прочих симптомах вирусной инфекции - кашле, температуре, насморке наблюдается выраженная бледность кожных покровов.
- Если температура высокая держится более 4 дней и при этом не эффективны жаропонижающие средства, такие как Парацетамол, Эффералган, Панадол, Тайленол.
Симптомы пневмонии у грудных детей, ребенка до года
Начало заболевания мама может заметить по изменению поведения малыша. Если ребенок постоянно хочет спать, становиться вялым, апатичным или наоборот, много капризничает, плачет, отказывается от еды, при этом может незначительно повышаться температура - маме следует срочно обратиться к педиатру.
Температура тела
На первом году жизни пневмония у ребенка, симптомом которой принято считать высокую, не сбиваемую температуру, отличается тем, что в этом возрасте она бывает не высокой, не достигает 37,5 или даже 37,1-37,3. При этом температура не является показателем тяжести состояния.
Первые симптомы пневмонии у грудного ребенка
Это беспричинное беспокойство, вялость, снижение аппетита, малыш отказывается от груди, сон становится беспокойным, коротким, появляется жидкий стул, может быть рвота или срыгивания, насморк и приступообразный кашель, усиливающийся во время плача или кормления ребенка.
Дыхание ребенка
Боль в грудной клетке при дыхании и кашле.
Мокрота - при влажном кашле выделяется гнойная или слизисто-гнойная мокрота (желтого или зеленого цвета).
Одышка или увеличение числа дыхательных движений у маленьких детей - яркий признак пневмонии у ребенка. Одышка у грудничков может сопровождаться киванием головы в такт дыхания, а также малыш раздувает щеки и вытягивает губы, иногда появляются пенистые выделения изо рта и носа. Симптомом воспаления легких считается превышение нормы количества вдохов в минуту:
- У детей до 2 месяцев - норма до 50 вдохов в минуту, свыше 60 считается высокой частотой.
- У детей после 2 месяцев до года норма 25 -40 вдохов, если 50 и более, то это превышение нормы.
- У детишек старше одного года количество вдохов более 40 считается одышкой.
Изменяется рельеф кожи при дыхании. Внимательные родители также могут заметить втяжение кожи при дыхании, чаще с одной стороны больного легкого. Чтобы это заметить, следует раздеть малыша и понаблюдать за кожей между ребрами, она втягивается при дыхании.
При обширных поражениях может быть отставание одной стороны легкого при глубоком дыхании. Иногда можно заметить периодические остановки дыхания, нарушение ритма, глубины, частоты дыхания и стремление ребенка лежать на одном боку.
Цианоз носогубного треугольника
Это важнейший симптом пневмонии, когда появляется посинение кожи между губами и носиком малыша. Особенно этот признак ярко выражен, когда ребенок сосет грудь. При сильной дыхательной недостаточности небольшое посинение может быть не только на лице, но и на теле.
Хламидийная, микоплазменная пневмония у ребенка
Среди пневмоний, возбудителями которых являются не банальные бактерии, а различные атипичные представители выделяют микоплазменную и хламидийную пневмонию. У детей симптомы таких воспалений легких несколько отличаются от протекания обычной пневмонии. Иногда они характеризуются скрытым вялотекущим течением. Признаки атипичной пневмонии у ребенка могут быть следующими:
- Начало заболевания характеризуется резким подъемом температуры тела до 39,5С, затем формируется стойкая субфебрильная температура -37,2-37,5 или даже происходит нормализация температуры.
- Также возможно начало заболевания с обычных признаков ОРВИ - чиханье, першение в горле, сильный насморк.
- Упорный сухой изнуряющий кашель, одышка же может быть не постоянной. Такой кашель обычно бывает при остром бронхите, а не пневмонии, что усложняет установление диагноза.
- При прослушивании врачу чаще всего представляются скудные данные: редкие разнокалиберные хрипы, легочный перкуторный звук. Поэтому по характеру хрипов врачу тяжело определить атипичную пневмонию, поскольку нет традиционных признаков, что значительно усложняет диагностику.
- В анализ крови при атипичной пневмонии может не быть значительных изменений. Но обычно отмечается увеличенная СОЭ, нейтрофильный лейкоцитоз, сочетание с анемией, лейкопенией, эозинофилией.
- На рентгене грудной клетки выявляется выраженное усиление легочного рисунка, неоднородная очаговая инфильтрация легочных полей.
- И хламидии, и микоплазмы имеют особенность длительно существовать в эпителиальных клетках бронхов и легких, поэтому чаще всего пневмония носит затяжной рецидивирующий характер.
- Лечение атипичной пневмонии у ребенка осуществляется макролидами (азитромицин, джозамицин, кларитромицин), поскольку возбудители к ним наиболее чувствительность (к тетрациклинам и фторхинолонам тоже, но они детям противопоказаны).
Показания к госпитализации
Решение о том, где производить лечение ребенка с пневмонией - в стационаре или дома, принимает врач, при этом он учитывает несколько факторов:
- Тяжесть состояния и наличие осложнений - дыхательной недостаточности, плеврита, острые нарушения сознания, сердечная недостаточность, падения АД, абсцесс легкого, эмпиема плевры, инфекционно-токсический шок, сепсис.
- Поражение нескольких долей легкого. Лечение очаговой пневмонии у ребенка в домашних условиях вполне возможно, но при крупозной пневмонии лечение лучше производить в условиях стационара.
- Социальные показания – плохие бытовые условия, невозможность выполнения ухода и предписаний врача.
- Возраст ребенка - если заболел грудной ребенок, это является основанием для госпитализации, поскольку пневмония у грудничка представляет серьезную угрозу для жизни. Если развилась пневмония у ребенка до 3 лет, лечение зависит от тяжести состояния и чаще всего врачи настаивают на госпитализации. Детям постарше возможно проводить лечение дома при условии, что пневмония не тяжелого характера.
- Общее состояние здоровья - при наличии хронических заболеваний, ослабленном общем здоровье ребенка, вне зависимости от возраста, врач может настаивать на госпитализации.
Лечение пневмонии у ребенка
Как лечить пневмонию у детей? Основу терапии воспаления легких составляют антибиотики. Во времена, когда в арсенале врачей не было антибиотиков при бронхите и воспалении легких, очень частой причиной смерти взрослых и детей была пневмония, поэтому ни в коем случае нельзя отказываться от их применения, никакие народные средства при воспалении легких не эффективны. От родителей требуется четко выполнять все рекомендации врача, осуществление правильного ухода за ребенком, соблюдение питьевого режима, питания:
- Прием антибиотиков обязательно следует осуществлять строго по времени, если назначен прием препарата 2 раза в день, это значит, что между приемами следует перерыв в 12 часов, если 3 раза в день, то перерыв 8 часов (см. 11 правил как правильно принимать антибиотики). Назначаются антибиотики - пенициллины, цефалоспорины 7 дней, макролиды (азитромицин, джозамицин, кларитромицин) - 5 дней. Эффективность препарата оценивается в течение 72 часов - улучшение аппетита, снижение температуры, одышки.
- Жаропонижающие средства применяются если температура выше 39С, у грудных детей выше 38С. Сначала лечения антибиотиками жаропонижающие не назначаются, поскольку затрудняется оценка эффективности терапии. Следует помнить, что во время высокой температуры в организме вырабатывается максимальное количество антител против возбудителя болезни, поэтому если ребенок может переносить температуру 38С, лучше ее не сбивать. Так организм быстрее справиться с микробом, вызвавшем воспаление легких у малыша. Если у ребенка был хоть один эпизод фебрильных судорог, температуру следует сбивать уже при 37,5С.
- Питание ребенка при пневмонии - отсутствие аппетита у детей во время болезни считается естественным и отказ ребенка от приема пищи объясняется повышенной нагрузкой на печень при борьбе с инфекцией, поэтому насильно кормить ребенка нельзя. По-возможности следует готовить для больного легкую пищу, исключить любые готовые химизированные продукты, жареные и жирные, стараться кормить ребенка простой, легкоусвояемой пищей - каши, супчики на слабом бульоне, паровые котлеты из нежирного мяса, отварной картофель, различные овощи, фрукты.
- Оральная гидратация - в воду, натуральные свежевыжатые разбавленные соки - морковный, яблочный, слабозаваренный чай с малиной, настой шиповника добавляется водно-электролитные растворы (Регидрон и пр).
- Проветривание, ежедневная влажная уборка, использование увлажнителей воздуха - облегчают состояние малыша, а любовь и забота родителей творит чудеса.
- Никакие общеукрепляющие (синтетические витамины), антигистаминные, иммуномодулирующие средства не применяются, поскольку часто приводят к побочным эффектам и не улучшают течение и исход пневмонии.
Прием антибиотиков при пневмонии у ребенка (неосложненная) обычно не превышает 7 дней (макролиды 5 дней), и если соблюдать постельный режим, выполнять все рекомендации врача, при отсутствии осложнений, ребенок быстро выздоравливает, но в течение месяца еще будут наблюдаться остаточные явления в виде кашля, незначительной слабости. При атипичной пневмонии лечение может затянуться.
При лечении антибиотиками в организме нарушается микрофлора кишечника, поэтому врач назначает пробиотики - РиоФлора Иммуно, Аципол, Бифиформ, Бифидумбактерин, Нормобакт, Лактобактерин (см. Аналоги Линекса - список всех препаратов пробиотиков). Для вывода токсинов после окончания терапии врач может назначить сорбенты, такие как Полисорб, Энтеросгель, Фильтрум.
При эффективности лечения на общий режим и прогулки можно переводить ребенка с 6-10-го дня болезни, закаливание возобновлять через 2-3 недели. При нетяжелом течении пневмонии большие физические нагрузки (спорт) разрешены спустя 6 недель, при осложненной спустя 12 недель.
zdravotvet.ru

 В медицинской практике применяется несколько классификаций пневмонии, которые позволяют точно определить характер и локализацию воспаления, тяжесть заболевания и причины его развития.
В медицинской практике применяется несколько классификаций пневмонии, которые позволяют точно определить характер и локализацию воспаления, тяжесть заболевания и причины его развития.